PDCA循环在防范消化内科患者排泄相关性跌倒管理中的应用
符美芳,戴 莉,彭梅琼,郑红梅,关国琼
(潜江市中心医院 a.消化内科;b.护理部;c.大外科;d.大内科;e.信息科,湖北 潜江 433100)
PDCA循环在防范消化内科患者排泄相关性跌倒管理中的应用
符美芳a,戴 莉b,彭梅琼c,郑红梅d,关国琼e
(潜江市中心医院 a.消化内科;b.护理部;c.大外科;d.大内科;e.信息科,湖北 潜江 433100)
目的将PDCA循环应用于防范消化内科患者排泄相关性跌倒管理中,提高护患跌倒风险防范意识,减少患者跌倒事件的发生,保障患者安全。方法对科室跌倒事件进行原因分析,现状调查科室护理人员预防跌倒知识知晓情况,通过循证,找出导致患者发生排泄相关性跌倒的主要原因与影响因素,制定相应对策措施,对措施进行检查分析,持续改进。结果应用PDCA循环管理后护士对跌倒相关知识的知晓度提高(P<0.01);患者跌倒发生率降低(P<0.01)。结论应用PDCA循环管理有效地提高了护患双方防范跌倒的意识,加强对跌倒高风险因素患者评估与管理,结合专科情况进行防范跌倒措施的综合措施管理,有效的减少患者跌倒的发生。
跌倒;PDCA循环;排泄;护理管理
防范和减少患者跌倒事件已作为医院安全管理目标之一。跌倒不仅增加患者痛苦,给家庭带来经济负担,也可能给医院带来医疗纠纷。排泄相关性跌倒是指发生在排泄相关的活动过程中的跌倒,排泄相关活动包括离床去洗手间或床旁便器,从洗手间或床旁便器回床位,或者伸手去拿如厕相关用物等[1]。有文献报道[2],排泄相关性跌倒的发生占住院患者跌倒的51%。消化科主要就诊症状为排泄问题,相关辅助检查也需行肠道的排泄清洁。排泄活动为患者生理需要活动的主体。排泄跌倒的发生是多因素综合作用的结果[3]。PDCA循环又叫戴明环,是进行全面质量管理活动的基本方法,具体指计划(plan)、执行(do)、检查(cheek)和处理(action),PDCA 循环就是按照这样的顺序进行持续质量管理,并且循环不止的进行下去的科学程序[4]。2015年1月我科将PDCA循环方法应用于防范患者排泄相关性跌倒的管理中,取得良好的效果,现报道如下。
1 一般资料
2014年1—12月我科收治住院患者2 249例,共发生8例排泄相关性跌倒。其中男性2例,女性6例,年龄 56~73(62.5±3.5)岁。 与跌倒发生的主要事件均为排泄,跌倒发生时间为夜晚(20:00—22:00)和清晨(6:00—8:00),发生地点为床旁、厕所,为入院后治疗好转期和预结肠镜检查行肠道准备患者,自理能力评分为部分依赖患者。
2 方法
2.1 计划阶段 科室设立2015年患者跌倒发生率为零的目标值做为重点质量改善项目。科室人人参与成立质量改善小组。查找文献,依据严加杰等[2]对住院患者发生排泄相关性跌倒情况调查分析与对策的研究,回顾性分析与总结跌倒事件因素,结合科室跌倒管理现状应用鱼骨图对人、环、法等方面进行根本原因分析,得出科室患者发生排泄相关性跌倒的主要影响因素,见图1。
2.1.1 与排泄相关的环境欠缺 由于病房设计考虑欠佳,存在一些跌倒的安全隐患。如便池有台阶不方便患者上下,厕所门为完全封闭式不方便观察患者如厕情况,无呼叫系统不利于患者有不适时及时呼救,无患者协助用的扶手,病房加床影响患者的行走等。
2.1.2 护士对跌倒相关的知识缺乏 通过询问并考核护士跌倒相关知识,试卷分4个维度组成:住院患者跌倒高风险因素评估内容、防范患者跌倒的措施、老年患者的心理与健康教育方法、医院防范患者跌倒管理制度知识,每个维度25分,总分范围为0~100分。考核分数为(57.50±8.59)分,结果显示护士防范跌倒相关知识较缺乏。护士对因跌倒意外产生的医疗损害责任盲知,不知晓其导致的后果也存在部分的责任意识,从而使护士只注重护理专科业务对患者不良事件的影响,忽略对防范跌倒的关注,导致对跌倒相关知识缺乏。
2.1.3 患者及家属对跌倒相关的知识缺乏 以患者对跌倒知识掌握欠缺为主。护士为健康教育的主体,其自身知识缺乏时会影响患者及家属的健康相关知识掌握情况。消化科患者多为老年患者,且身患疾病,精神状态及学习接受能力差。护士为了完成健康教育工作时,在疾病初期就进行了大篇幅内容的宣教,宣教的主体对象为陪护而非患者,在患者疾病治疗后好转期往往觉得前期已进行了宣教并疏于对患者的反复多次宣教,致患者防范跌倒相关知识实质上的缺乏。而家属在疾病就诊初期,主要精力集中在疾病的诊治转归上,对于护士的大篇幅宣教只是应付性的知晓,较肤浅;疾病急性就诊初期患者往往因病情影响,只能在床上活动,包括排泄也能较好的适应解决,家属对护士的防范跌倒的危险性的宣教存在麻痹与不认同的思想;疾病恢复期患者生活自理能力逐渐恢复,家属的关注度也逐渐松懈,疏于监管,导致与排泄相关性跌倒等意外事件发生。
2.1.4 与跌倒相关的制度标准及流程欠缺 科室按照医院规定使用 《住院患者跌倒风险因素评估及预防措施记录单》对入院患者在入院后4 h内完成全面评估宣教,分别为住院时间、年龄、跌倒史、平衡能力、精神状态、一般情况、视力、表达能力、药物治疗、慢性病、尿失禁 11个条目,每条目又根据程度轻重分为0~3分,总分范围为0~33分,分数越高,患者发生跌倒的风险越大。但在具体条目分值评定的执行过程中,不同护士对同一患者的风险因素分值判定不同,如条目尿失禁评判,频率增加为1分,夜尿症、压迫性尿失禁为2分,欲望性尿失禁留置尿管为3分,存在标准模糊,不够细化,未做到同质化培训,导致护士就低标准评定,未能有效筛查高风险患者进行重点管理,存在安全隐患。另外,科室未根据跌倒防范与排泄相关性的事件类型的发生制定专项的管理办法与优质护理服务措施。
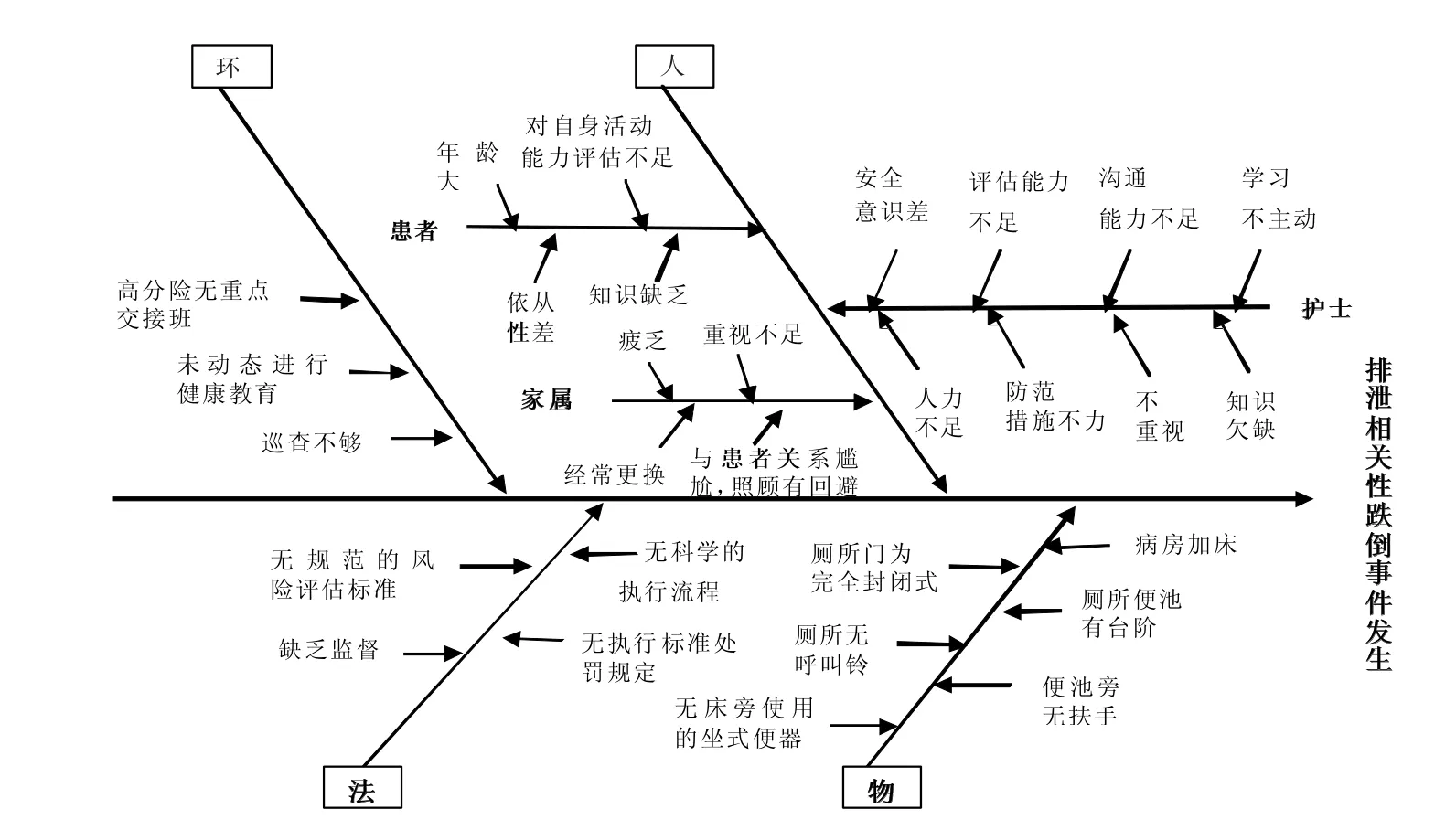
图1 患者发生排泄相关性跌倒的原因分析
2.2 执行阶段 针对主要原因,科室质量控制小组拟定相关措施,进行质量分析改进。
2.2.1 环境设施改善 护理部与后勤处现场办公,进行环境设施的改进。每个便池前方、侧方装设扶手架2个,配备了厕所应急呼叫铃,坐便器添加与定位摆放,粘贴醒目的防范跌倒的宣传标语。
2.2.2 培训
2.2.2.1 学习法律法规,提高护士对防范跌倒认知的培训 对护士进行《护士条例》、《医疗事故处理条例》的学习,尤其是对与患者跌倒有关的2010年7月1日正式实施的《责任侵权法》的学习。《责任侵权法》总则及分则第七章有关“医疗损害责任”条款,不仅明确规定了各种医疗因素对患者形成的损害的责任,还规定了发生在医疗机构内,因医疗行为以外的原因造成患者或家属人身损害的侵权责任,包括环境设施如病房的设置、地面的湿滑,患者因素引起的意外事件如跌倒、坠床等[5]。2011年9月卫生部颁布的《老年人跌倒预防指南》中明确规定了卫生部门对老年人预防跌倒有监测和调查、研究分析、探讨与实施干预的主要职责。通过相关法律法规的学习,极大提高了护士对防范患者跌倒认识的重要性。
2.2.2.2 引用循证依据,提高护士对跌倒知识的培训 引导护士通过循证寻找依据,纠正护士对跌倒的自我认识上的认知及健康教育方法。指导其应用科学的方式、方法进行患者的跌倒预防。余儒等[6]在住院老年患者跌倒预防“知—信—行”的调查研究中得出住院老年患者对预防跌倒知识知晓率不高,对“跌倒会对自身心理、生理及家庭造成的伤害”等严重后果认识不足,对鞋底是否防滑、主动获取跌倒预防等知识有待提高;认为跌倒预防的态度与跌倒预防知识和行为之间呈正相关。给护士指出了预防患者跌倒的关键步骤是健康信念或态度的确立。严加杰等[2]在住院患者发生排泄相关性跌倒情况调查分析及对策中发现,影响排泄相关性跌倒高风险因素有年龄的增加;易跌倒的2个高峰时间段分布于清晨6:00—8:00和夜间20:00—22:00;85.71%的跌倒有体位变化发生体位性低血压;神经系统药物、降压药、降糖药、抗凝药等药物的使用会增加跌倒的风险;住院中后期或疾病恢复期患者对环境的疏忽和自我能力的高估也是危险因素之一;顾忌排泄特殊的隐私性行为的心理活动带来的预防跌倒措施实施依从性差的问题也导致了跌倒发生的风险。这些分析研究为防范患者跌倒的护理安全管理带来了科学的、有针对性的指引,避免了健康教育工作的忙乱与低效能。
2.2.2.3 修订跌倒高风险因素评估细则标准,实行同质化管理的培训 通过多方查找资料,反思实际经验判定跌倒风险与规范总结的跌倒高风险因素分值评定不对等的现象,对其中定分值标准不清晰的条目进行了评定标准的细化,重新解析了平衡能力、精神状态、一般情况、视力、表达能力、药物治疗、慢性病、尿失禁的分值条款24项,如尿失禁评分修改为:正常人排尿白天4~6次,夜间0~2次,超过此现象为1分;儿童夜间不能自主排尿,成人每晚如厕次数超过2次以上,夜间尿量占全天尿量的1/3以上的夜尿症,喷嚏或咳嗽、大笑等腹压增高时出现不自主的尿液自尿道外口渗漏的压迫性尿失禁为2分;有急迫性想排尿的欲望伴尿液不自主地流出的欲望性尿失禁、老年男性前列腺增生症为3分;使护士对高风险因素患者的筛选做到同质化,与患者实际存在跌倒风险相符合,避免遗漏管理。
2.2.3 制定科室防范排泄相关性跌倒管理制度 根据对科室跌倒事件应用“三现原则”分析的结果,结合科室专科疾病特点,制订了《消化内科防范患者排泄相关性跌倒的管理措施》、《消化内科防范患者跌倒查检表》,以制度、规范强化护士对患者跌倒的管理。《消化内科防范患者排泄相关性跌倒的管理措施》内容为:(1)科室设立“便民服务箱”,便民箱内物品有卫生卷纸1卷、、垃圾袋1卷、一次性中单1包,指甲剪2把、一次性口杯1包、针线盒1个、吹风机1个。便民箱内物品为患者无偿使用,尤其是夜间危急重症就诊患者,护士应主动关注患者的排泄需求,为患者提供方便,对有下床排泄跌倒风险的患者可以指导使用垃圾袋床上排便。便民箱规范放置护士站台面,物班每日维护清点,保证物品规范齐全。(2)责任护士根据评估患者的生活自理能力情况,尤其是有排泄自理行为差、频繁等情况,安置离厕所近的床位,如肠梗阻需灌肠的患者。(3)对新入院需卧床排泄患者,责任护士需向患者、家属讲清楚卧床排泄的重要性及意义,协助指导床上排便,使患者在入院24 h内必须完成一次床上排泄活动;如患者未进行床上排泄,查明原因,在《每日特殊交班本》上交班;对依从性差的患者,请管床医师协助教育。(4)责任护士加强与患者的沟通,了解其家庭情况。知晓其主要陪伴人员关系,向患者及家属交代防范跌倒的相关知识。宣讲如厕时陪伴的重要性,尤其是针对老年患者进行发生跌倒后的后续的经济与照顾人力等危害性的讲解,用未留陪跌倒的案例进行警示教育,打消患者与家属关系上回避照顾的心理;必要时可以提供口罩。(5)对患者进行评估,关注危重症恢复期患者首次下床活动。告知其风险性及防范跌倒活动方法,必须厕所内留陪的意义,进行3 d内下床活动跌倒高风险患者交班。(6)对夜间无陪伴患者,要求家属在20:00前协助患者排便后,将便器放置在伸手可取处,拉好双侧床栏后与护士交代后离开。护士应在夜间巡视患者2~3次,6:00前叫醒患者协助排泄,床栏保护。(7)对辅检行肠道准备患者,应交代患者在科室服药,家属留陪;对一般情况差的患者,强调家属厕所内留陪。护士应严密观察患者一般情况,必要时给予静脉输液支持治疗。
2.3 检查阶段
2.3.1 现场查看 (1)看《住院患者首次护理记录单》,要求入院4 h内完成跌倒/坠床风险评估,并记录;(2)看床头“防跌倒/坠床”警示标识牌,评分≥10分的中、高危患者,床头挂“防跌倒/坠床”警示标识牌,(3)看环境:光线充足、地面湿滑有“小心地滑”标识,床栏、床刹、轮椅、扶手等性能良好;(4)看排泄相关用具:床下有卧床辅助排便用的便壶或便盆,厕所座便器清洁完好;(5)看动态评估与实际相符:若评分≥10分每天评估监测记录;病情稳定时,每周评估并记录1次;患者转科、手术、病情发生变化时或使用镇静、止痛、安眠、利尿、降压、导泻、调节血糖等药物时跌倒后及时进行评估;(6)看《特殊交班本》,要求未按要求床上排泄,评分≥10分的中、高危患者,3 d内下床活动危重患者进行重点交班,加强夜间巡视。
2.3.2 访谈考核护士 管床护士知晓该患者跌倒高危因素评估结果,并与实际相符,知晓预防跌倒/坠床相关管理制度、防范措施、紧急处置预案措施、跌倒伤害分级及上报流程,发生跌倒意外事件处置流程。
2.3.3 访谈患者和家属措施知晓 (1)实地查看鞋底,禁穿泡沫鞋底,衣裤不能松垮、系带多;(2)患者演示随手可取便器或卫生纸基础生活用品的范围;(3)夜间床栏是否拉起、约束是否适当;(4)患者能否说出起床的3个30 s,或者起床时有陪护照护;(5)患者是否知晓相关药物的不良反应及导致的危害,导泻、灌肠、利尿剂的使用、结肠镜检、造影等特殊治疗时护士是否宣教;(6)睡前有无饮水、排尿的习惯,患者如厕时有家属陪同;(7)患者和家属能说出3种以上的防护措施,知晓标识的意义及跌倒的危害;(8)对遵医行为差、陪护不力、无陪护应履行告知并护患双方签字认可协作。
2.3.4 质量分析控制 护士长每周督查,科室每月有总结分析讨论、科室有跌倒的质量监测指标数据收集和分析。
2.4 处理阶段 统计PDCA循环管理前后护士防范跌倒相关知识考试成绩及发生跌倒的例数,分析总结获得的效果与残留问题。对科学的、可行性的管理办法进行全院交流。在管理过程中,发现仍存在有陪护力度不够、患者依从性差、教育用具单一欠缺等风险因素存在,有待进一步持续解决。
2.5 统计学方法 使用SPSS 13.0对数据进行分析,计量资料用均数、标准差进行描述,采用两独立样本t检验法;计数资料用例数、百分率进行描述,采用χ2检验。比较实施PDCA管理前(2014年1—12月)、管理后(2015年2—9月)患者排泄相关性跌倒发生率、护士跌倒相关知识知晓度的差异。
3 结果
3.1 实施PDCA管理前后护士对防范患者跌倒知识知晓度比较 实施PDCA管理后,护士对防范患者跌倒知识考核分数较实施前明显提高(P<0.01),见表1。
表1 实施PDCA管理前后护士对防范患者跌倒知识考核分数比较(±S分)
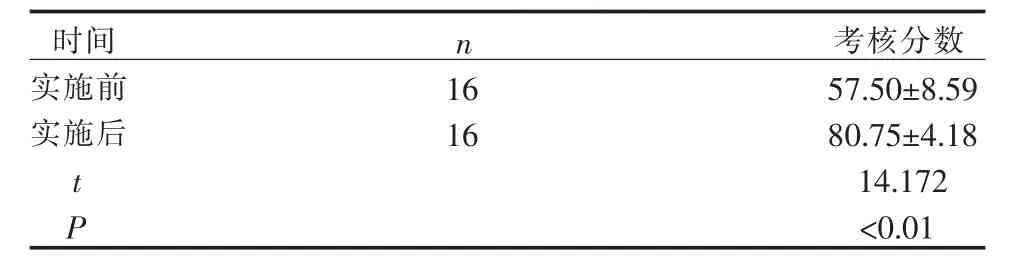
表1 实施PDCA管理前后护士对防范患者跌倒知识考核分数比较(±S分)
时间 n 考核分数实施前 16 57.50±8.59实施后 16 80.75±4.18 t 14.172 P<0.01
3.2 实施PDCA管理前后患者排泄相关性跌倒发生率比较 实施PDCA管理后,患者排泄相关性跌倒发生率较实施前明显降低(P<0.01),见表2。

表2 实施PDCA管理前后患者排泄相关性跌倒发生率比较(例,%)
4 讨论
4.1 PDCA循环管理提高了护理人员对防范跌倒相关知识的知晓度 表1结果显示,实施PDCA循环管理提高了护理人员对防范跌倒相关知识的知晓度(P<0.01)。通过PDCA循环管理,回顾性分析与总结跌倒事件因素,结合科室跌倒管理现状应用鱼骨图对人、环、法等方面进行根本原因分析,查找出影响患者排泄相关性跌倒事件发生的主要因素,对护理人员进行《责任侵权法》等与跌倒相关的法律法规的引导培训,使护士转变了对自身职责的重新认识,加强了对防范患者跌倒管理必要性的理解,从而自发的查找文献,从循证的、科学的角度去研究、学习,让护士明白了预防患者跌倒的关键步骤是健康信念或态度的确立,将护理健康教育对象的主体由陪护转向患者,准确评估患者跌倒高危险影响因素,对患者进行反复的、持续性的预防跌倒知识宣教,加强与排泄相关性跌倒影响因素、环境等多方面措施干预,不断强化跌倒预防的信念,促进患者健康行为的形成。知晓消化科患者排泄相关性跌倒影响因素的特性,知晓PDCA实施前防范患者跌倒理论缺乏与实际工作中执行的不足。实施前后护士对防范患者跌倒知识考核分数结果(P<0.01),差异有统计学意义。
4.2 PDCA循环管理降低了患者排泄相关性跌倒的发生率 表2结果显示,实施PDCA循环管理降低了患者排泄相关性跌倒发生率(P<0.01)。通过对护士防范排泄相关性跌倒认知的循证引导培训,结合实际工作现状分析,科室依据“三现原则”分析与排泄相关性跌倒因素的研究,结合专科疾病特点,通过以排泄为主的环境改善,对护士防范患者跌倒认识引导与知识的培训,同质化修订跌倒高风险因素评定标准,制定了一系列的专科的与排泄相关性跌倒的人性化的护理措施与消化内科高风险人群管理规范,关注患者第1次下床活动等实行了系统全面与个性化相结合的护理管理,使得护士在预防患者跌倒方法上更有针对性,减少跌倒的发生,保障患者安全。同时制定规范的查检表,对防范患者跌倒进行定期监督,分析改进,形成持续有效的管理。表2结果显示,实施PDCA循环管理降低了患者排泄相关性跌倒发生率(P<0.01)。
4.3 PDCA循环的应用提高了护士质量管理的能力 实施PDCA持续质量改进,强调科室全员参与,层层负责把关,使每名护士在质量改进工作中既是管理者,又是实践者,最大限度调动大家的积极性[5]。同时,应用PDCA循环过程中必须以科学的理论为指导,结合科内实际工作情况,保证有效、可执行[7]。消化内科排泄相关性跌倒的PDCA循环管理,应用“三现原则”,通过循证,引导科室护理人员找出导致患者发生排泄相关性跌倒跌倒事件进行根本原因分析,找出主要原因与影响因素,通过自身对防范跌倒意识及知识的培训提高,制定相应对策措施,护士邀请患者一起参与防范跌倒的发生,对措施进行检查分析,持续改进,充分发动护士参与质量的改善与管理,提高了护士对质量管理的能力,形成了良好的主动管理氛围。
PDCA循环管理方法是医院进行全面质量管理的有效方法,值得多专业、多部门进一步探讨应用[8]。
[1]Hitcho E B,Krauss M J,Birge S,et al.Characteristics and Circumstances of Falls in a Hospital Setting[J/OL].Jgen Inter Med,2004,19(7):732-739.[2015-10-25].http://onlinelibrary.wiley.com/pdf.DOI:10.1111/j.1525-1497.2004.30387.x.
[2]严加杰,何金爱,张静辉,等.住院患者发生排泄相关性跌倒情况调查分析及对策[J].现代临床护理,2011,11(1):15-17.DOI:10.3969/j.issn1671-8283.2012.01.006.
[3]董 宁,鲍美娟,张 林,等.住院肝硬化患者及照顾者跌倒预防知识和行为的调查[J].护理管理杂志,2013,13(1):46-48.
[4]高 玲,邓 静,李 艳,等.PDCA循环用于低年资护士管理提高手术室工作质量[J].护理学报,2011,18(10A):35-37.
[5]葛慧飞,王军伟,徐冠胜.《责任侵权法》实施后影响护理工作的非医疗因素及对策[J].解放军护理杂志,2011,28(5A):67-68.
[6]余 儒,黄爱微,谢少华,等.应用持续质量改进减少外科护士锐器伤的发生率[J].中华医院感染学杂志,2011,21(14):3004-3005.
[7]周 成,吴碎春,任晓碧,等.应用PDCA循环提高儿童 24小时尿标本留取合格率的实践[J].中国护理管理,2013,13(11):52-55.DOI:10.3969/j.issn1672-1756.2013.011.016.
R473.5;C931.3
B
10.16460/j.issn1008-9969.2016.02.015
2015-08-26
符美芳(1979-),女,湖北潜江人,本科学历,主管护师,护士长。
江 霞]

