布氏杆菌及结核性脊柱炎的鉴别诊断和治疗
苗瑞瑞,邱南海,张文龙
布氏杆菌及结核性脊柱炎的鉴别诊断和治疗
苗瑞瑞,邱南海,张文龙
目的:探讨布氏杆菌脊柱炎及结核性脊柱炎的鉴别诊断和治疗方法。方法:对23例布氏杆菌脊柱炎(布氏杆菌组)、18例不典型结核性脊柱炎(脊柱结核组)患者分别行后路手术,内固定后清除病灶,植骨融合,局部应用抗生素;术后继续规范化治疗,随访0.5~1年(布氏杆菌组)、1~2年(脊柱结核组)。结果:两组切口均一期愈合,无1例复发,JOA评分均明显升高,治愈率分别达到95.65%(布氏杆菌组)和94.44%(脊柱结核组)。结论:综合病史、临床特点以及影像学检查结果,运用病灶清除植骨融合内固定并保证有效的药物治疗,完全可以治愈脊柱感染性病变。
布氏杆菌;结核性脊柱炎;诊断;手术方法
布氏杆菌性脊柱炎在症状及影像学上与不典型脊柱结核有许多相似之处,临床上常误诊为脊柱结核。因为布氏杆菌脊柱炎发病以北方牧区为主,传染源以牛羊为主,是由布氏杆菌引起的人兽共患有传染的变态反应性疾病,南方极少有流行病学特点。大部分结核性脊柱炎患者曾患过肺结核、胸膜结核、淋巴结核等。在临床表现及影像学上,两种疾病有许多相似之处,给诊断及治疗造成很大的困扰。我们2010年1月—2012年8月收治疗23例布氏杆菌脊柱炎及18例不典型结核性脊柱炎,取得了比较好的疗效。
1 资料与方法
1.1 临床资料 布氏杆菌组23例,男20例,女3例;年龄20~61岁,平均45岁。受累椎体以下胸段、腰段为主段。结核组18例,男8例,女10例;年龄30~72岁,平均55岁。受累椎体以下胸段、腰段为主段。见表1。
术前两组JOA评分脊椎结合(5.652±1.991),布氏杆菌脊柱炎(6.567±0.441)。见图1。

表1 两组患者基本情况比较
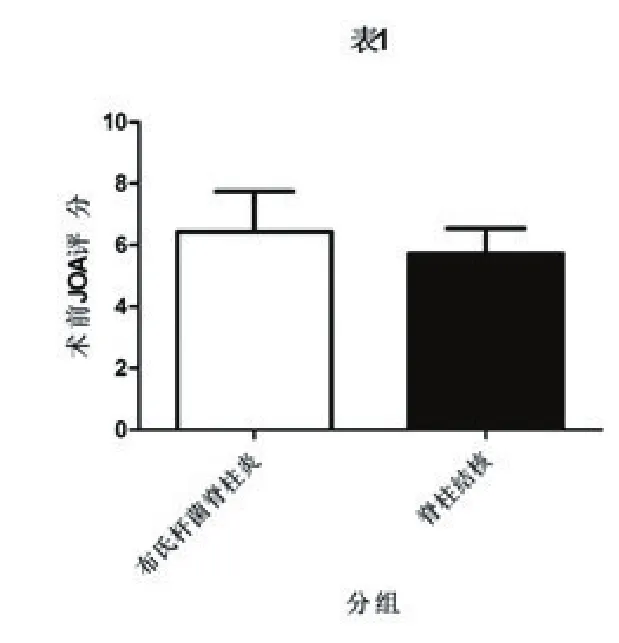
图1 布氏杆菌脊柱炎与脊柱结核术前JOA评分
1.2 手术方法 全麻,俯卧位。C型臂透视病椎定位,病椎上准确置入椎弓根螺钉。若病体破坏严重或脊柱不稳定,在病灶上下各一个椎体植入椎弓根钉固定。行病椎板切除减压,暴露病变节段脊髓及神经根,清除椎管内脓液及病椎间隙中的炎性内芽肿和脓肿,刮除椎体内的死骨,直到骨面渗血。反复冲洗。在病椎中心骨破坏处植入混合1 g链霉素骨块,用棒连接椎弓根钉固定病椎。放置引流管。
1.3 术后处理 病椎切除的组织行病理检查及细菌培养。2~3 d拔引流管。5~7 d使用胸腰支具下地活动,加强腰背功能锻炼。有6例初诊怀疑脊柱结核,化验抗"O"阳性,结核抗体2例阳性,标准血清试管凝集法均阳性,虎红平板凝集试验阳性。病理检查可见病变区组织细胞增生,增殖性结节和肉芽肿形成,而骨髓腔内组织增生,其内单核细胞、淋巴细胞、中性粒细胞和嗜酸性细胞浸润,可见成片类上皮细胞组成的结节性病变。其余诊断明确,根据药敏试验选用较敏感抗生素。2周左右体温基本正常,腰部伤口愈合,疼痛基本消失。
1.4 观察指标 观察切口愈合情况。随访期间观察并评价各症状的改善情况(疼痛、发热、出汗等)及复发情况。计算有效率与治愈率(腰椎JOA评分系统)。通过影像学检查观察植骨融合情况。
1.5 统计学处理 统计学数据均用SPSS16.0软件处理,α<0.05。
2 结果
两组切口均一期愈合。治疗效果见表2。布氏杆菌脊柱炎病灶清除组织病理学检查,镜下可见病变区组织细胞增生,增殖性结节和肉芽肿形成,有大量单核细胞、淋巴细胞、中性粒细胞、嗜酸性细胞浸润,可见类上皮细胞组成的结节性病灶。结核杆菌性脊柱炎可见死骨组织及纤维组织中见炎细胞浸润、出血及炎性坏死组织,抗酸染色查见少许阳性杆菌。
两组均得到随访,布氏杆菌组术后继续抗感染2周,随访0.5~1年,无1例复发。脊柱结核组术后继续抗结核治疗0.5~1年,随访1~2年,无1例复发。影像学检查见图2~图3。
表2 两组患者治疗效果比较(n,±s,%)

表2 两组患者治疗效果比较(n,±s,%)
组别布氏杆菌组脊柱结核组复发0 0椎体融合21 18融合时间(月)9.22±2.28 8.5±2.31治愈率95.65 94.44有效率100 100
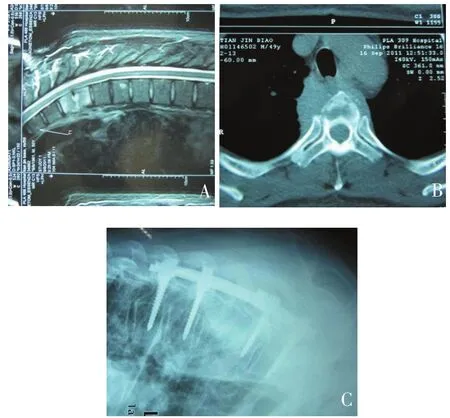
图2 患者男,50岁。主诉胸背部疼痛活动受限并低热3月余。图A&B术前MRI及CT示:T3、T4椎间隙破坏且狭窄,椎间盘破坏,有椎间隙脓肿,椎前脓肿和椎管硬膜外脓肿形成。C术后X线示:T3、T4内固定尚好,植骨材料无脱出。
3 讨论
布氏杆菌脊柱炎与结核性脊柱炎都是细菌感染引起的,需要认真询问病史、详细查体及通过其他检查手段鉴别诊断。二者都可造成脊柱不同程度的破坏,使脊柱解剖正常结构遭到破坏,致病灶感染后形成脓肿及死骨,脊髓及神经受压。在症状及影像学有许多相似之处,在诊断上带来困难。
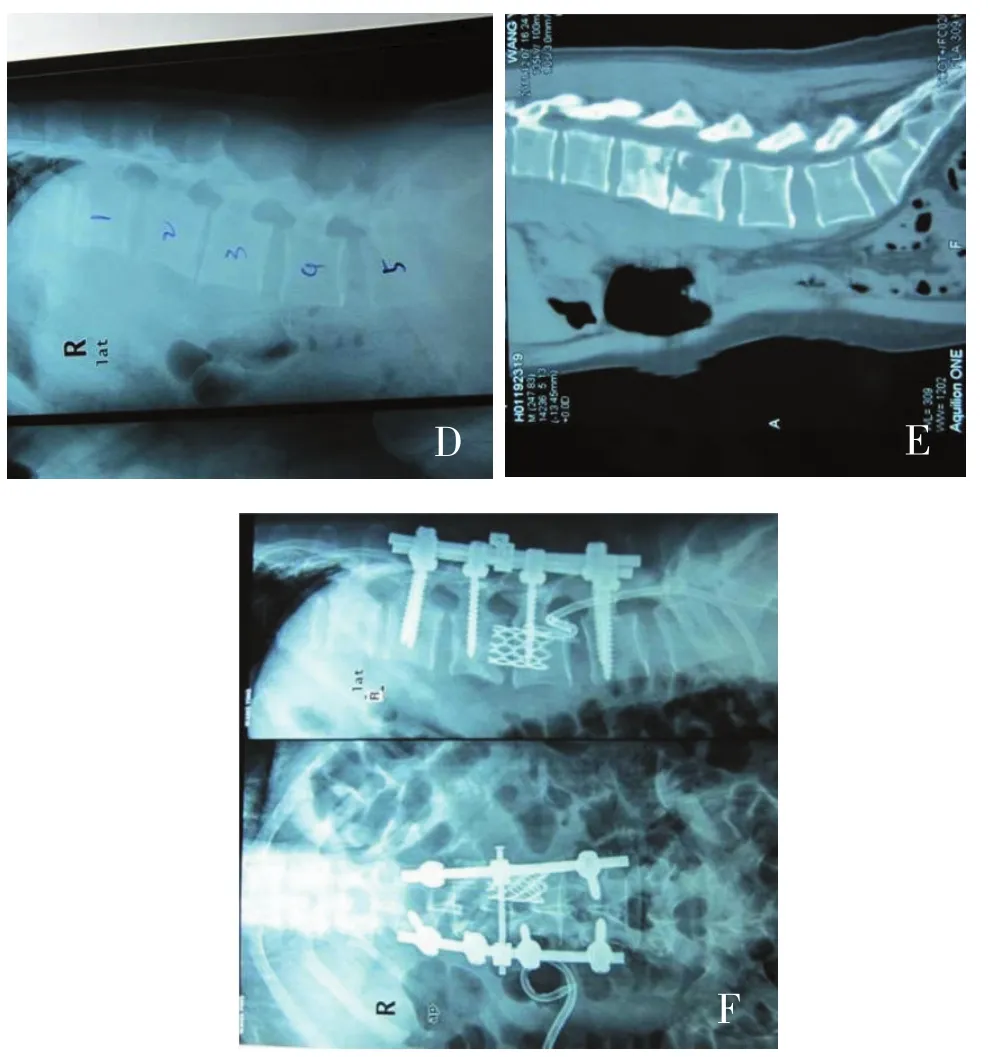
图3 患者女,29岁。主诉腰痛活动受限并低热3月余,图D 术前X线平片示:L2、L3椎间隙狭窄,椎体骨质破坏,以第3椎体破坏为主。图E 术前CT示:椎体骨质破坏,椎间盘破坏,有椎间隙脓肿,椎前脓肿和椎管硬膜外脓肿形成,有死骨形成。图F术后X线示:L2、L3植骨容器稳定尚好无移位,内固定尚好。
3.1 病史及临床表现 由于布氏杆菌脊柱炎属人畜共患疾病,在国内多见于华北及西北的牧区或有羊牛接触的人,细菌是通过接触皮肤破损黏膜或进食(被污染的乳制品及肉类)传播给人。因此,有无牧区居住及牛羊接触史对布氏杆菌脊柱炎的诊断有极大意义[1]。结核性脊柱炎是曾经患过肺结核、淋巴结核及结核性胸膜炎等,在抵抗力低下的情况下通过血液流通而患关节结核[2]。在对布氏杆菌脊柱炎患者临床观察过程中我们发现,其临床表现有如下特点:⑴弛张热型,多汗、乏力、食欲不振、贫血。⑵伴有其他脏器感染,以及呼吸系统和生殖系统感染为多,肝脾,淋巴结肿大。⑶多发性,游走性全身肌肉和大关节痛。⑷脊柱受累最常见,尤其是腰椎,受累为持续性腰疼,局部有压痛及叩击痛,伴有相应神经根放射痛,或脊髓压迫症状,肌肉痉挛较少形成腰大肌脓肿,脊柱活动受限,常处于固定姿势,极少因硬膜外脓肿而致截瘫。⑸实验室检查,血清凝集试验、补体结合试验、抗人球蛋白试验、皮内试验均阳性。结核性脊柱炎的的特点:⑴午后低热、盗汗、轻度贫血。⑵大部分患者曾经有结核病史,一般很少有合并其他脏器感染。⑶多发的骨结核较少见⑷腰椎结核发病率最高,其次为胸椎结核,早期大部分患者无明显症状,多数患者有寒性脓肿形成。⑸实验室检查,大部分患者血沉加快,部分患者结核菌素试验阳性。
3.2 影像学鉴别 在收集并测量记录了影像学资料后,我们收集的资料总结从影像学表现来予以鉴别:(1)布氏杆菌脊柱炎。CT表现为等密度影,骨关节面增生硬化。椎旁软组织影与椎体破坏区相连形态不规则,界限清楚,椎体邻近的腰大肌极少发生寒性脓肿(入组患者未见伴有腰大肌脓肿)。骨膜改变,椎体骨膜肥厚,由中间向两侧膨出,使椎体呈斑驳状不均匀密度增高,核状变形,椎体边缘骨膜增生肥厚钙化,形成“唇状”骨赘,新生骨赘加上其间的破坏灶构成“花边椎”三特征。MRI表现为椎体边缘虫蚀样骨质破坏,椎体内T1加权呈均匀或不均匀低信号,T2加权呈混杂长T2信号,STIR呈高信号。椎体破坏周围可见骨质硬化,呈条片状短T2信号,一般无死骨,椎体缘骨质增生明显,呈鸟嘴样,可形成骨桥[3]。(2)结核性脊柱炎。X线表现为椎体呈溶骨性破坏,椎间隙变狭窄,脊柱曲度改变,颈椎咽后壁脓肿形成,胸椎椎旁脓肿形成,腰大肌脓肿的形成,骨赘及骨桥的形成,椎体融合,死骨形成。CT表现为溶骨性及虫蚀状骨质破坏是最基本表现,主要为斑片状,蜂窝状低密度灶,椎间隙破坏,软组织肿胀,椎管狭窄,病理性压缩性骨折[4]。典型的MRI改变包括椎体骨炎,椎体周围脓肿,椎间盘的改变以及椎管受累表现[4-5]。
3.3 治疗方法 布氏杆菌脊柱炎明确诊断后,应给予强力霉素、链霉素治疗,有的选用青霉素类+磺胺类药联合治疗,有效率达90%以上。我们对23例布氏杆菌患者采取手术治疗,有以下手术指证:⑴伴有较大难以吸收的椎旁脓肿及腰大肌脓肿。⑵椎管内脓肿或炎性肉芽肿。⑶椎间盘破坏致顽固性疼痛。⑷椎体破坏或关节突破坏影响脊柱稳定性。⑸脊髓或马尾神经根受压[1]。结核性脊柱炎应给予正规抗结核治疗,利福平、异烟肼、乙胺丁醇联合治疗,等待病情稳定、血沉有所下降时再行手术。未明确诊断的,给予抗结核治疗及抗布氏杆菌联合治疗,等病情稳定后再行手术治疗[6-8]。本组病例,我们彻底清除炎性组织及神经根、脊髓周围的炎性组织及肉芽组织,一是解除脊髓神经根的压迫,二是解除了炎性组织刺激神经引起的疼痛[9-10]。由于细菌的侵蚀对椎体及椎间盘的破坏,加上手术对椎板的切除,更加造成椎体的不稳定,我们病灶清除后联合后路椎弓根内固定系统,可以重建脊柱的稳定性,恢复脊柱生理曲度,维持病灶植骨的稳定,有利于病椎间植骨融合,为脊柱融合和病灶的静止提供了一个良好的力学环境。把椎板切除及病灶清除起到减压解除压迫的作用,内固定置入使脊柱稳定可以早期正常生活与工作。术中在病灶处放置混合1 g链霉素的植骨材料,使病灶内达到有效的杀菌浓度。术后两组早期都未出现相关的并发症,无窦道形成及炎症复发。采用椎间隙植骨,无1例出现再次感染。术前采用对布氏杆菌脊柱炎敏感的抗生素及对结核性脊柱炎抗结核治疗,两组血沉都明显下降。术中基本把患处病灶清除干净,术后患处局部又放置抗生素,更有效抑制或杀灭细菌的生长,患处的死骨或死腔都得以清除,血液的药物浓度就容易达到患处。术后继续给予抗感染和抗结核治疗,患处残留的细菌也能得到有效抑制或杀死,患处再次出现感染机率很小。病灶清除手术后,均有效解除或缓解炎症导致的疼痛。证明病灶清除联合后路椎弓根螺钉内固定治疗,在稳定脊柱、减少疼痛得到了肯定[3,6]。
感染性脊柱炎不应单由影像学的相关结果下结论,而应结合临床症状及病史系统作出诊断,并个性化的鉴别治疗,才能最大程度减小误诊概率,治愈疾病。在有效药物治疗的基础上,施行病灶清除术,可以有效治疗炎症导致的疼痛,促进病灶的治愈。后路椎弓根螺钉内固定为早期脊柱稳定提供了保证,椎间隙内的植骨为脊柱后期融合及稳定提高了疗效。局部病灶清除使局部的死骨及死腔使细菌的温床进一步得到破坏,加上局部用药,使病灶容易达到血液有效药抑菌或杀菌浓度,减少感染复发的可能性。
[1]杨新明,石蔚,杜雅坤,等.布鲁杆菌性脊柱炎临床疗效观察[J].中国地方病学杂志,2008,27(6):699-703.
[2]Yilmaz C,Selek H Y,Gürkan I,et al.Anterior instrumentation for the treatment of spinal tuberculosis[J].JBJS,1999,81(9): 1261-1267.
[3]杨新明,石蔚,杜雅坤,等.布鲁杆菌性脊柱炎临床影像学表现及外科治疗[J].中华骨科杂志,2008,28(1):35-40.
[4]陈凯,陈玉辉,郑向东,等.脊柱结核的病理组织成分影像学对照分析[J].中国临床医学影像杂志,2008,19(6):419-422.
[5]史丽静,田建明,汪剑,等.MRI在脊柱结核诊断中的应用价值[J].临床放射学杂志,2008,27(2):227-230.
[6]马远征,胡明,才晓军,等.脊柱结核外科治疗的探讨[J].中华骨科杂志,2005,25(2):68-73.
[7]瞿东滨,金大地,陈建庭,等.脊柱结核外科治疗的术式选择[J].中华骨科杂志,2005,25(2):74-78.
[8]刘鹏,赵建华,李起鸿,等.病灶清除植骨融合联合内固定治疗脊柱结核[J].中国脊柱脊髓杂志,2005,15(7):417-420.
[9]杨新明,张磊,张瑛,等.一期病灶清除联合后路椎弓根内固定治疗胸腰椎布鲁杆菌性脊柱炎[J].中国修复重建外科杂志,2012,26(3):266-271.
[10]杨新明,孟宪勇,张瑛,等.手术治疗胸腰椎布鲁杆菌性脊柱炎[J].中国脊柱脊髓杂志,2012,22(7):600-606.
(收稿:2016-03-20 修回:2016-05-22)
(责任编辑 孟庆才)
研究涉及基金项目的标识
论文所涉及的基金项目,应在文章首页左下角以“基金项目”作为标识注明基金项目名称,并在圆括号内注明其项目编号。基金项目名称应按国家有关部门规定的正式名称填写,多项基金应依次列出,其间以分号(;)隔开。如“基金项目:国家自然科学基金(30271269);‘十五’国家高技术研究发展计划(2003AA205005)”,作为脚注的第1项。
Differential Diagnosis and Treatments of Brinell Coli Spondylitis and Atypical Tuberculous Spondylitis
MIAO Rui-rui,QIU Nan-hai,ZHANG Wen-long.Department of Orthopaedics,Tianjin Haihe Hospital,Tian⁃jin(300350),China
Objective To evaluate differential diagnosis and treatments of brinell coli spondylitis and tuber⁃culous spondylitis and to improve the curative effects. Methods Twenty-three cases of brinell coli spondylitis (brinell coli group),and 18 cases of atypical tuberculous spondylitis(spinal tuberculosis group)following posteri⁃or surgery respectively,and after internal fixation of clear lesions,bone graft fusion and local application of anti⁃biotics were continuously studied with standardized treatment postoperatively,and followed up for 0.5~1 year (brinell coli group),1~2 years(tuberculous spondylitis group).The results of the two groups were studied and compared. Results The incisions of both groups were primarily healed.The brinell coli spondylitis patients continued to anti-inflammatory 2 weeks postoperatively,with follow-up time half a year to a year,showed no case of recurrence.Atypical tuberculous spondylitis patients,with postoperative anti-tuberculosis treatment 0.5~1 year,and 1 to 2 years follow-up,showed no recurrence.All wounds were primarily healed,all with normal body temperature,pain disappeared basically.JOA score were significantly increased in both groups after treat⁃ment,the effective rate was 100%,the cure rate being 95.65%(brinell coli group)and 94.44%(group spinal tu⁃berculosis) Conclusion Synthesizing medical history,clinical characteristics and imaging findings,the clini⁃cal use of lesion clearance with bone graft fusion and internal fixation and applying the effective drug treatment, can completely cure spine infectious diseases.
Brinell coli;tuberculous spondylitis;diagnosis;operative method
R681.5+1
A
1007-6948(2016)04-0336-04
10.3969/j.issn.1007-6948.2016.04.007
天津市海河医院骨科(天津 300350)
邱南海,E-mail:18920699621@189.cn

