胰岛素泵短期强化治疗对初诊2型糖尿病患者血糖血脂代谢、胰岛β细胞功能及血清超敏C反应蛋白的影响
高 君
胰岛素泵短期强化治疗对初诊2型糖尿病患者血糖血脂代谢、胰岛β细胞功能及血清超敏C反应蛋白的影响
高 君
目的 探讨胰岛素泵(CSⅡ)短期强化治疗对初诊2型糖尿病(T2DM)患者血糖血脂代谢、胰岛β细胞功能及血清超敏C反应蛋白(hs-CRP)的影响。方法 选取2014年9月至2015年8月于吉林省人民医院内分泌科初次诊断且接受CSⅡ短期强化治疗的63例T2DM患者作为研究对象,在控制饮食、运动疗法基础上采用CSⅡ进行治疗。治疗前和停止CSⅡ治疗后测定患者FBG、餐后2 h血糖(2 hPBG)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、空腹胰岛素(FINS)、餐后1 h和2 h胰岛素(INS1、INS2)、胰岛β细胞分泌指数(Homa-IS)、胰岛素抵抗指数(HOMA-IR)及血清hs-CRP水平。结果 CSⅡ短期强化治疗2周后患者的FBG、2hPBG、TC、TG、LDL-C及hs-CRP水平均显著低于治疗前,HDL-C水平明显高于治疗前,差异均有统计学意义(均P<0.05);CSⅡ短期强化治疗2 周后患者的FINS、INS1、INS2及Homa-IS均明显高于治疗前,HOMA-IR明显低于治疗前,差异均有统计学意义(均P<0.05)。结论 CSⅡ短期强化治疗能有效控制T2DM患者的血糖血脂代谢,改善胰岛β细胞功能,减轻胰岛素抵抗,降低血清hs-CRP水平,可作为初诊T2DM患者的主要治疗方法,有助于延缓糖尿病进展、减少并发症发生。
胰岛素泵;2型糖尿病;血糖;血脂;胰岛β细胞功能;超敏C反应蛋白
目前,糖尿病(DM)的病因与发病机制虽然尚未完全清楚,但众多研究认为胰岛素抵抗及胰岛β细胞功能衰减是DM发生与进展的两个关键环节,其中高血糖毒性与脂毒性是引起和导致上述2个关键环节加重的重要因素,因此改善血糖和血脂代谢对减轻胰岛素抵抗、改善胰岛β细胞功能具有不容忽视的作用[1-2]。近年来,有研究认为DM是多种炎性因子参与的低度慢性炎症性疾病,而糖脂毒性对DM的炎性反应具有重要作用,因此推测降低血糖水平除了与减少糖毒性有关,还可降低炎症因子活性,有助于延缓DM进展及心血管并发症发生[3]。本研究就胰岛素泵(CSⅡ)短期强化治疗对初诊2型糖尿病(T2DM)患者血糖血脂代谢、胰岛β细胞功能及血清超敏C反应蛋白(hs-CRP)的影响进行分析,现报道如下。
1 资料与方法
1.1 一般资料 选取2014年9月至2015年8月于我院内分泌科初次诊断且接受CSII短期强化治疗的63例T2DM患者作为研究对象,均符合1999年世界卫生组织(WHO)制定的T2DM相关诊断标准[4]。其中男34例,女29例,年龄37~59岁,平均(47± 6)岁;空腹血糖(FBG)≥10.0 mmol/L;体重指数(BMI)为(25.1±2.5)kg/m2;所有患者近1个月内均无感染性疾病、未应用维生素类等抗氧化药物治疗,均未应用降糖降脂药物和(或)胰岛素治疗,无心肝肾等重要器官严重功能障碍,无肿瘤史。本研究已经吉林省人民医院伦理委员会批准,所有患者均自愿参加本研究,并签署了知情同意书。
1.2 治疗方法 在控制饮食、运动疗法基础上,采用CSⅡ(美敦力TOP-8100型胰岛素泵,胰岛素为门冬胰岛素注射液)对所有患者治疗,胰岛素初始剂量为0.4 U/kg,每天于空腹、三餐后、睡前及凌晨3点监测血糖,将空腹血糖(FBG)和睡前血糖分别控制在4.0~7.0 mmol/L、4.0~9.0 mmol/L,应根据患者血糖水平调整胰岛素剂量,血糖达上述标准后继续应用2周后停止CSⅡ治疗。
1.3 观察指标 治疗前和停止CSⅡ治疗后测定患者FBG、餐后2 h血糖(2hPBG)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、空腹胰岛素(FINS)、
餐后1 h和2 h胰岛素(INS1、INS2)、胰岛β细胞分泌指数(Homa-IS)、胰岛素抵抗指数(HOMA-IR)及血清hs-CRP水平。
1.4 统计学分析 采用SPSS 18.0统计软件进行数据分析,计量资料以±s表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 FBG、2hPBG、TC、TG、HDL-C、LDL-C及hs-CRP水平比较 CSⅡ短期强化治疗2周后患者的FBG、2hPBG、TC、TG、LDL-C及hs-CRP水平均显著低于治疗前,HDL-C水平明显高于治疗前,差异均有统计学意义(均P<0.05),见表1、2。
表1 CSⅡ短期强化治疗前后63例患者FBG、2hPBG及hs-CRP水平比较±s)
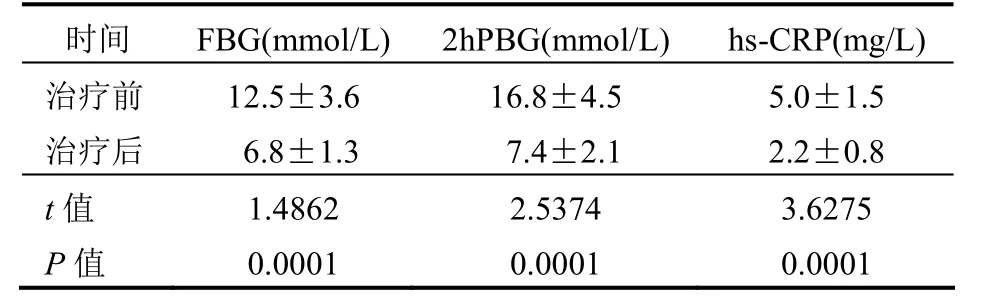
表1 CSⅡ短期强化治疗前后63例患者FBG、2hPBG及hs-CRP水平比较±s)
时间 FBG(mmol/L) 2hPBG(mmol/L) hs-CRP(mg/L)治疗前 12.5±3.6 16.8±4.5 5.0±1.5治疗后 6.8±1.3 7.4±2.1 2.2±0.8 t值 1.4862 2.5374 3.6275 P值 0.0001 0.0001 0.0001
表2 CSⅡ短期强化治疗前后63例患者TC、TG、HDL-C及LDL-C水平比较(mmol/L,±s)
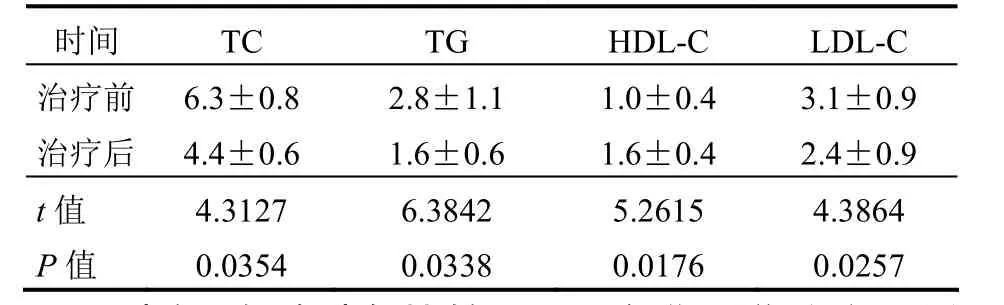
表2 CSⅡ短期强化治疗前后63例患者TC、TG、HDL-C及LDL-C水平比较(mmol/L,±s)
时间 TC TG HDL-C LDL-C治疗前 6.3±0.8 2.8±1.1 1.0±0.4 3.1±0.9治疗后 4.4±0.6 1.6±0.6 1.6±0.4 2.4±0.9 t值 4.3127 6.3842 5.2615 4.3864 P值 0.0354 0.0338 0.0176 0.0257
2.2 胰岛β细胞功能比较 CSⅡ短期强化治疗2 周后患者的FINS、INS1、INS2及Homa-IS均明显高于治疗前,HOMA-IR明显低于治疗前,差异均有统计学意义(均P<0.05),见表3。
表3 CSⅡ短期强化治疗前后63例患者胰岛β细胞功能比较±s)

表3 CSⅡ短期强化治疗前后63例患者胰岛β细胞功能比较±s)
时间 FINS(mU/L) INS1(mU/L) INS2(mU/L) Homa-IS HOMA-IR治疗前 7.8±1.6 15±3 18±6 15±44.8±1.4治疗后 8.4±2.0 18±6 24±6 26±113.4±1.2 t值 2.9642 3.1752 1.9476 2.54831.6749 P值 0.0001 0.0001 0.0001 0.00010.0001
3 讨论
T2DM是一种自身免疫性疾病,患者先天免疫功能紊乱或后天免疫功能紊乱与其发生密切相关,在肥胖患者中主要是因胰岛β细胞功能失调所致。有研究结果显示,初诊T2DM患者的胰岛β细胞功能低于正常人的50%,而且此后每年降低4%~5%,10年后T2DM患者的胰岛β细胞失去了分泌胰岛素的功能,因此胰岛素抵抗是T2DM发生、发展的重要因素,随着病情进展,胰岛β细胞功能衰减导致的胰岛素分泌不足则成为T2DM发生的主要矛盾[5],而糖毒性和脂毒性是导致胰岛β细胞功能衰减的重要因素[6]。其中持续性高血糖引起的糖毒性不仅能直接损伤胰岛β细胞功能,而且可通过引起高胰岛素原血症,间接损伤胰岛β细胞功能;脂毒性即长期高水平的血清游离脂肪酸能改变胰岛β细胞结构和功能,使其数量和分泌胰岛素量减少,降低胰岛素敏感性,加重胰岛素抵抗[7]。
杨燕丽等[8]的研究认为,在T2DM进展过程中糖毒性和脂毒性导致的炎性反应起到介导作用,在本研究中通过CSⅡ短期强化治疗2周后患者的FBG、2hPBG、TC、TG、LDL-C和血清hs-CRP水平均显著降低,HDL-C明显升高,FINS、INS1、INS2及Homa-IS水平明显升高,而HOMA-IR水平则较治疗前显著减低,进一步证明胰岛素不仅能有效控制血糖,还能通过抑制肝脏合成CRP等急性时相蛋白,增加一氧化氮(NO)、白细胞介素-4(IL-4)、白细胞介素-10(IL-10)等抗炎因子的合成释放,具有直接抗炎作用[4]。因此,尽早有效控制血糖对恢复胰岛素敏感性与胰岛β细胞功能、抑制炎性反应及改善血糖血脂代谢具有重要意义。目前研究显示,T2DM患者的CRP水平均明显高于正常人群,而且CRP升高人群DM发病率较CRP正常者升高2~3倍,提示T2DM是一种慢性炎性反应过程,炎性反应参与了胰岛素抵抗和胰岛β细胞损伤,降低炎性反应可改善胰岛素抵抗及胰岛β细胞功能[9-10]。
CSⅡ接近于胰岛素生理分泌模式,更符合人体生理特性,已成为目前短期强化治疗T2DM的有效手段,CSⅡ通过持续基础分泌和进食时的脉冲式释放快速、安全地控制血糖,能有效逆转糖脂毒性,恢复胰岛β细胞功能,有效调节hs-CRP等炎性因子活性。本研究结果显示,CSⅡ强化治疗2周后,FBG、2hPBG、TC、TG、LDL-C和血清hs-CRP水平均较治疗前显著降低,而HDL-C较治疗前明显升高,与文献报道相似[2,9],说明CSⅡ短期强化治疗可有效改善血糖血脂代谢、减轻炎性反应。而且CSⅡ治疗后的FINS、INS1、INS2及Homa-IS水平明显高于治疗前,HOMA-IR水平则较治疗前显著减低,与钱丽雅等[10]研究结果相似,说明CⅡ治疗能减轻胰岛素抵抗,改善胰岛β细胞功能。
综上所述,CSⅡ短期强化治疗能有效控制T2DM患者的血糖血脂代谢,改善胰岛β细胞功能,减轻胰岛素抵抗,降低血清hs-CRP水平,可作为初诊T2DM患者的主要治疗方法,有助于延缓糖尿病进展、减少并发症发生。
[1] 丁怡,唐瑛,汪心水,等.两种短期胰岛素强化治疗对初发2型糖尿病患者超敏C反应蛋白的影响[J].临床荟萃,2011,26(23)∶2095-2097.
[2] 刘海霞,卢洪文,孙丽萍,等.短期胰岛素泵强化治疗对初诊老年2型糖尿病患者血糖血脂代谢的影响[J].中国老年学杂志,2009, 29(6)∶746-747.
[3] 杨姗姗,胡秀芬,温宇.脂毒性-炎症反应与胰岛素抵抗的关系研究进展[J].生理科学进展,2011,42(2)∶112-117.
[4] 叶任高,陆再英.内科学[M].6版.北京∶人民卫生出版社,2007∶809-812.
[5] 肖克安,杜育冰.短期胰岛素泵强化治疗对初诊2型糖尿病患者炎性因子及血糖血脂的影响[J].中国医药指南,2012,10(33)∶427-428. [6] Sivitz WI.Lipotoxicity and glucotoxicity in type 2 diabetes[J]. Effects on development and progression[J].Postgrad Med,2001,109(4)∶ 55-64.
[7] 王迎雪,张立,刘长梅.短期胰岛素泵强化治疗对初诊2型糖尿病患者C反应蛋白的影响[J].滨州医学院学报,2011,34(6)∶442-444.
[8] 杨燕丽,向若兰,孙琦.内质网应急参与糖脂毒性引起的胰岛β细胞凋亡[J].基础医学与临床,2009,29(12)∶1337-1340.
[9] 汤冰倩,胡浩,钱唯韵,等.短期胰岛素泵强化治疗对初诊2型糖尿病患者血清超敏C反应蛋白的影响[J].江苏大学学报(医学版), 2014,24(3)∶240-242.
[10] 钱丽雅,戴强,李红.短期胰岛素泵强化治疗对初诊2型糖尿病β细胞功能及超敏C反应蛋白的影响[J].实用糖尿病杂志,2012, 7(5)∶26-27.
R587.1
A 【DOI】10.12010/j.issn.1673-5846.2016.11.035
吉林省人民医院,吉林长春 130021

