大子宫全切除术的三种术式分析
李小雪,安瑞芳,晋雅凌
(1.安康市中心医院妇科,陕西 安康 725000;2.西安交通大学第一附属医院妇产科,陕西 西安 710061;3.陕西省第四人民医院妇产科,陕西 西安 710043)
大子宫全切除术的三种术式分析
李小雪1,2,安瑞芳2,晋雅凌3
(1.安康市中心医院妇科,陕西 安康 725000;2.西安交通大学第一附属医院妇产科,陕西 西安 710061;3.陕西省第四人民医院妇产科,陕西 西安 710043)
目的 比较三种不同术式大子宫全切除术的适应证、疗效及手术并发症。方法 选取在安康市中心医院妇产科行大子宫切除术的患者399例,根据手术治疗方式分为腹腔镜下切除术组(TLH组)、开腹切除术组(TAH组)和经阴道切除组(TVH组)。比较三组患者围手术期指标和手术并发症发生率的差异。结果 TLH组、TAH组和TLH组在手术时间、出血量、排气时间、术后HGB下降值、镇痛药物使用率和住院时间上相比差异性显著且具有统计学意义(F/χ2值分别为66.318、51.380、19.726、74.094、49.914、83.652,均P<0.001);TLH组、TAH组和TLH组手术并发症发生率有显著性差异(χ2=12.522,P<0.001),TLH组手术并发症的发生率为12.50%(10/83),TVH组手术并发症发生率为8.44%(13/154),均低于TAH组(22.22%,36/162)。结论 腹腔镜下大子宫全切除术在手术疗效、安全性和可行性上优于开腹切除术和经阴道切除术,不会增加手术的危险性和手术并发症。
大子宫全切除术;腹腔镜手术;手术疗效;安全性
子宫肌瘤、子宫腺肌病一直以来长期影响着大多数女性的健康,而手术切除子宫是常见的治疗方式[1-3]。大子宫切除手术包括经腹部子宫切除(transabdominal hysterectomy,TAH)、经阴道子宫切除术(transvaginal hysterectomy,TVH)和腹腔镜全子宫切除术(total laparoscopic hysterectomy,TLH)[1,4],但是关于不同术式执行方式、子宫切除范围及术后并发症预防,迄今为止均无明确标准[5-6]。本文通过分析三种手术治疗子宫病变的疗效差异,旨在探讨不同术式下大子宫全切除术适应证、疗效及手术并发症差异性比较,探讨最佳的手术策略,现将研究结果报告如下。
1资料与方法
1.1一般资料
回顾性研究2011年9月至2015年9月在安康市中心医院妇产科行大子宫切除术的患者,研究对象纳入标准:①子宫体积在12~20孕周;②经妇科和B超检查子宫活动度好并无明显盆腔粘连;③经妇科检查和超声检查确诊为子宫肌瘤或子宫腺肌病或子宫肌瘤合并子宫腺肌病;④已婚已育无再次生育要求的患者;⑤与患者签订知情同意书。排除标准:①有单侧或双侧附件病变需切除的患者;②有手术禁忌症的患者;③有妇科恶性生殖道肿瘤或需放化疗的患者;④不愿接受手术治疗的患者。根据上述纳入标准共纳入399例患者,其中TLH组患者83例,TAH组患者162例,TVH组患者154例。
三组患者的年龄、产次、子宫体积、既往手术史、子宫横径、子宫纵径、肌瘤位置的差异均不具有统计学意义(均P>0.05),临床具有可比性,见表1。
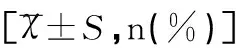
表1 三组患者的一般资料比较
1.2手术方法
1.2.1麻醉方法和体位
TAH组和TVH组患者行腰硬联合麻醉;TLH组患者行气管插管全身麻醉。TAH组患者采用平卧位,TVH组和TLH组患者采用膀胱截石位。
1.2.2手术方法
TAH组和TVH组患者按照常规手术方法完成。TLH组患者取膀肤截石位、头低臀高位,留置尿管、举宫器,气腹成功后,由脐部置入腹腔镜镜体。于左、右下腹分别取5mm穿刺孔,切口置入穿刺套管针。电凝后切断子宫双侧圆韧带、卵巢固有韧带和输卵管。打开双侧阔韧带前后叶,膀胱反折腹膜,下推膀胱。电凝、切断两侧子宫血管、骶主韧带,充分止血,电钩沿穹窿环形切开。扩大左侧辅助穿刺孔至1.5cm,置子宫粉碎器,粉碎大部分子宫及肌瘤后,自阴道取出剩余部分子宫,后缝合阴道残端及腹膜。
1.3观察指标和检查方法
比较三组患者手术时间、出血量、排气时间、最高体温、术后血红蛋白(hemoglobin,HGB)下降值、镇痛药物应用、住院时间等围手术期指标的差异。比较三组患者术后发热、肠管挫伤、皮下气肿、切口愈合不良、肠梗阻、盆腔血肿、邻近器官损伤等手术并发症发生率的差异。
1.4统计学方法
2结果
2.1三组患者围手术期比较
TLH组、TAH组和TLH组在手术时间、出血量、排气时间、术后HGB下降值、镇痛药物使用率和住院时间上相比有显著性差异(均P<0.001),见表2。
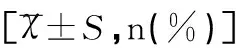
表2 三组患者围手术期各项指标比较
2.2三组患者手术并发症比较
TLH组手术并发症的发生率为12.50%(10/83),TVH组手术并发症发生率为8.44%(13/154),均低于TAH组(22.22%,36/162),三组手术并发症发生率有显著性差异(χ2=12.522,P<0.001),见表3。
表3 三组患者手术并发症比较[n(%)]
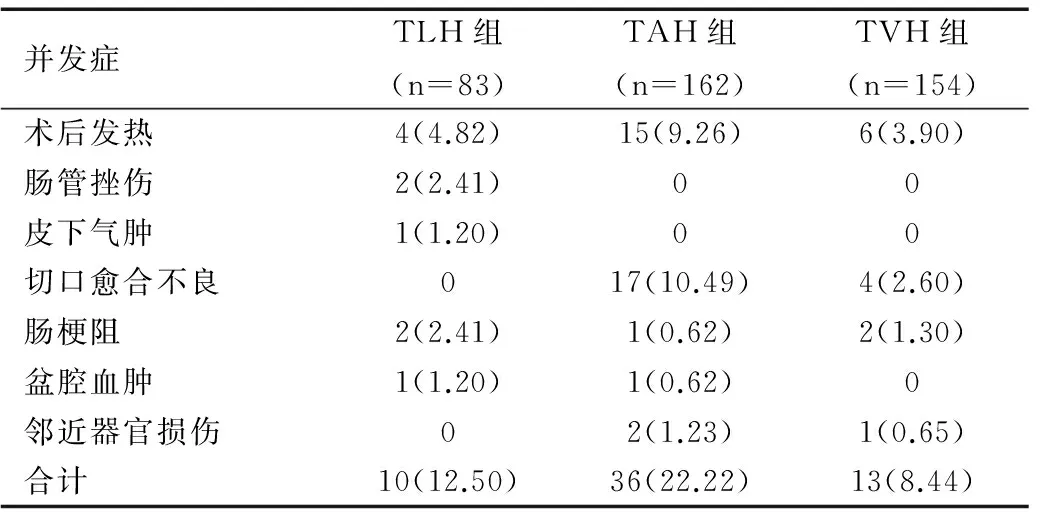
Table 3 Comparison of surgical complications among three groups of patients[n(%)]
3讨论
3.1子宫切除术常见术式
子宫切除术为妇科常见手术之一,其使用范围广泛、频次较高,常用于妇科疾病的治疗[7]。目前关于子宫切除途径的选择和探讨尚无统一标准,常见的手术切除途径可分为TVH、TAH和TLH[8],其各有优劣,均有一定特点,因此本研究着重将三种术式进行对比分析,以获得各手术最佳使用方式及适应症,为临床患者选择最佳治疗方式作为参考。
3.2阴道子宫切除术、开腹切除术和腹腔镜全子宫切除术临床应用情况
TVH手术由阴道入路至取出子宫,无需切开腹腔,对机体损伤程度相对较低,可致患者腹部术后无瘢痕,且手术时间短、术中出血量低,使得患者康复速度快。既往研究显示,TVH手术适用于经产妇、孕期12周以下、无盆腹腔手术史等子宫病变,国外报道TVH达到子宫切除术的80%~90%,尤其对于肥胖、糖尿病、高血压等内科合并症不能耐受开腹手术者,是一种理想的术式,此外对于子宫恶性肿瘤患者其治疗效果亦佳,具有明显疗效,可使得手术医生切除子宫时,有效修复阴道壁[9-10]。TVH阴式手术利用天然孔道进行手术,具有创伤小、肠道干扰小、疼痛轻、不留痕等优点。在大子宫行TVH时我们体会到,子宫宽度与手术难易相关联。因此为避免子宫体难于取出,应对子宫体进行粉碎,以取出剩余子宫。
TAH手术由腹部取切口入腹腔子宫处,其具有术野开阔,便于手术医生清晰看到子宫病灶,且操作简便、可明确出血点,能有效分离软组织粘连。由于临床中,多数妇科医生经阴道手术和腹腔镜操作的技能、临床经验,因此,该术式使用范围较广。研究显示,TAH手术能够有效清扫妇科恶性肿瘤患者盆、腹腔淋巴结,并适用于严重盆腔组织粘连和盆腔肿块诊断不明等妇科疾病[11]。该手术缺点也较明显,手术创伤较重,术后并发症较多,患者康复时间慢。
TLH属于腹腔镜技术的一种妇科微创手术,其切口更小,仅为毫米级别,对机体损伤程度更轻、术中出血量更低,患者术后疼痛感低;康复速度快、出院时间早、并发症概率低,能够保证患者获得较优的出院生活[12]。但TLH也有不足之处,其对手术器械要求较高,且手术费用昂贵;术中需建立气腹,以扩大视野,但是同时也能够诱发部分患者出现并发症。麻醉后,头低臀高体位易使得合并呼吸系统疾病的患者出现呼、吸气障碍;切口较小,不利于取出大块切除物;术野有限,不适用部分大子宫及盆腔软组织粘连程度重患者;对手术医生腹腔镜操作经验和技能要求较高。
本研究中,三组患者的年龄、产次、子宫大小、既往手术史、子宫横径、子宫纵径、肌瘤位置等临床特征相近,表明我们研究具有可行性。并选择经验丰富和技能水平较高医师对本研究患者进行子宫手术,手术结果显示,TLH术的手术时间高于TAH手术和TVH手术,这直接证明TLH手术操作复杂性,但在结果中也看到TLH术的术中出血量、住院时间和镇痛药使用剂量明显低于TAH手术和TVH手术,可见在微创理念下,TLH手术能显著降低患者机体损伤和术中出血量,减少术后药物镇痛剂使用量,因此能显著加快患者术后及出院后康复,缩短术后恢复时间,因此认为TLH手术具有明显临床应用优势,可适用于对手术安全性及康复速度要求较高患者。
3.3阴道子宫切除术、阴道子宫切除术和腹腔镜全子宫切除术术后并发症发生情况
在本研究中,TLH组术后并发症主要为术后发热、肠管挫伤、皮下气肿、肠梗阻和盆腔血肿,其并发症发生率显著低于TAH手术(P<0.05),但显著高于TVH手术(P<0.05)。这是因为在在腹腔镜下处理子宫血管比在阴式下处理子宫血管比处理难且出血较多。根据临床经验,对于膀胱腹膜反折应尽量在腹腔镜下打开,这样可减轻阴道操作的难度,减少副损伤。由此可见,TLH术手术路径操作优越性仍无法和经阴道自然路径相比,其器械操作损伤腹、盆腔组织和邻近器官的风险也较高,针对此情况认为选择精细手术器械和经验丰富、技能水平高手术医生是增加TLH疗效与降低术后并发症的关键,但也限制该手术的广泛应用。
综上所述,根据目前研究结果显示,TLH的手术效果和安全性均优于TAH和TVH,但由于其对手术器械和医生技术的要求高,需要更精准的医疗器械和经验丰富的临床医生进行操作,在一定程度上限制其应用范围。然而,随着医学技术的进步和我国医疗水平发展,其应用前景将会十分光明。
[1]姚国荣.腹腔镜下全子宫切除术术后并发症发生的相关因素分析[J].浙江医学,2015,37(5):386-388.
[2]张旭,季永军,王利明.腹腔镜下全子宫切除术的临床分析[J].皖南医学院学报,2014,33(3):256-258.
[3]袁华,赵绍杰,龚华,等.腹腔镜下次全子宫与全子宫切除、肌瘤剔除术对子宫肌瘤患者卵巢储备功能的影响[J].中华全科医师杂志,2015,14(5):377-380.
[4]姚吉,刘淑岩.经阴道改良切除术治疗大子宫患者72例临床分析[J].中华实用诊断与治疗杂志,2015,29(3):275-276.
[5]何纯芬,张昌凤.腹腔镜与腹腔镜辅助阴式全子宫切除术对子宫肌瘤的疗效比较[J].中国妇幼健康研究,2014,25(6):1096-1097.
[6]胡燕,卢昆林.阴式与腹式全子宫切除对体液免疫功能的影响[J].中国妇幼健康研究,2014,25(4):644-646.
[7]Suraneni P D, Maharana S.Comparative study of abdominal, vaginal and laparoscopic assisted vaginal hysterectomies with special reference to immediate sequel, late sequel and complications[J].Int J Reprod Contracept Obstet Gynecol,2016,5(2):402-406.
[8]马宝满.子宫切除途径的选择[J].医学综述,2011,17(14):2129-2131.
[9]Balgobin S,Maldonado P A,Chin K,etal.Safety of manual morcellation after vaginal or laparoscopic-assisted vaginal hysterectomy[J].J Minim Invasive Gynecol,2016,23(4):542-547.
[10]Bunting M W,Jaaback K S, McNally O M.Routine hysterectomy in the surgical management of ovarian cancer: a retrospective case series, physician opinion survey, and review of the literature[J].Int J Gynecol Cancer,2011,21(9):1579-1584.
[11]Mara M,Kubinova K.Embolization of uterine fibroids from the point of view of the gynecologist: pros and cons[J].Int J Womens Health,2014,6:623-629.
[12]Song T,Lee Y,Kim M L,etal.Single-port access total laparoscopic hysterectomy for large uterus[J].Gynecol Obstet Invest,2013,75(1):16-20.
[专业责任编辑:杨筱凤]
Analysis of three kinds of surgery for large total hysterectomy
LI Xiao-xue1,2, AN Rui-fang2, JIN Ya-ling3
(1.Department of Gynecology, Ankang Central Hospital, Shaanxi Ankang 725000, China;2.Department of Obstetrics and Gynecology, First Affiliated Hospital of Xi’an Jiaotong University, Shaanxi Xi’an 710061, China;3.Department of Obstetrics and Gynecology, Fourth People’s Hospital of Shaanxi Province, Shaanxi Xi’an 710043, China)
Objective To compare the indications, therapeutic effects and surgical complications among three different kinds of surgery for large total hysterectomy. Methods Totally 399 patients with hysterectomy in Ankang Central Hospital were divided into total laparoscopic hysterectomy (TLH) group, transabdominal hysterectomy (TAH) group and transvaginal hysterectomy (TVH) group according to surgical methods. The differences in perioperative indicators and incidence of surgical complications were compared among three groups. Results The operative duration, amount of bleeding, evacuation time, HGB decreased value after operation, application of analgesic drug, and length of hospital stay were significantly and statistically different among three groups (F/χ2value was 66.318, 51.380, 19.726, 74.094, 49.914 and 83.652, respectively, allP<0.001). The difference in incidence of operative complications among three groups was statistically significant (χ2=12.522,P<0.001). The incidence of operative complications was 12.50% (10/83) and 12.50% (10/83) in TLH group and TVH group, respectively, which was higher than that (22.22%, 36/162) in TAH group. Conclusion The therapeutic effect, safety and feasibility of TLH are better than those of TAH and TVH, and it will not increase risk and surgical complications.
large total hysterectomy; laparoscopic hysterectomy (LAH); surgical therapeutic effect; safety
2016-08-10
陕西省卫生厅科研资助项目(编号:2014-D27)
李小雪(1979-),女,主治医师,在读硕士研究生,主要从事妇科肿瘤、妊娠滋养细胞疾病研究。
安瑞芳,主任医师。
10.3969/j.issn.1673-5293.2016.10.032
R711.7
A
1673-5293(2016)10-1264-04

