徒手盲视鼻空肠营养管置管法在危重症患者中的应用
兰清,刘成,郑祥德(达州市中心医院重症医学科,四川635000)
徒手盲视鼻空肠营养管置管法在危重症患者中的应用
兰清,刘成,郑祥德△
(达州市中心医院重症医学科,四川635000)
目的探讨床旁徒手盲视鼻空肠营养管置管法在重症监护室(ICU)危重症患者中的应用价值。方法选择该科2014年2月至2015年2月收治的83例需行肠内营养支持的患者,将其分为对照组(41例)和观察组(42例)。对照组采用普通胃管置入术,观察组采用徒手盲视鼻空肠营养管置管术。比较两组置管成功率,置管次数,操作时间,早期开始肠内营养时间,血红蛋白、总蛋白水平及并发症发生情况等。结果两组总置管成功率无明显差异,其中观察组置管时间为(29.2±6.4)min。观察组早期开始肠内营养时间短于对照组,并发症发生率明显低于对照组,且血红蛋白、总蛋白水平较对照组改善明显,差异均有统计学意义(P<0.05或0.01)。结论徒手盲视鼻空肠营养管置管法具有成功率高、并发症极少等优点,在ICU危重症患者中有应用推广价值。
危重病;鼻;肠道营养;导管,留置
合理临床营养支持是临床治疗及康复的重要环节,肠内营养支持治疗已成为危重症患者最重要的临床治疗措施之一[1]。据资料显示,经鼻胃管喂养的患者中60%可能出现胃排空障碍等胃肠道并发症,尤其伴胃动力障碍的患者更为严重,该并发症使喂养中断,营养难以达到预期喂养目标,且增加肺炎发生率,延长重症监护室(ICU)住院时间,住院费用增加。对经鼻胃管喂养后表现不耐受或有误吸等并发症高危患者常需要行经鼻空肠营养[2-3]。传统空肠营养管置管法常常需要内窥镜引导、行空肠造瘘、介入辅助引导等,费用较高,耗费时间,需要经验丰富的技术人员操作,对危重患者的应用有较大限制[4]。本科开展床旁徒手盲视安置鼻空肠营养管,取得满意疗效,现报道如下。
1 资料与方法
1.1一般资料选择本科2014年2月至2015年2月共83例需行肠内营养支持的患者,将其分为对照组(41例)和观察组(42例)。83例患者中男49例,女34例;年龄27~86岁,平均(59.01±15.47)岁;均行急性生理和慢性健康评估(APACHEⅡ)评分(12.83±5.47)分。入选患者病种包括:重症胰腺炎20例,吸入性肺炎11例,重度颅脑损伤19例,脑血管意外19例,缺氧性脑病4例,高位截瘫10例,上消化道出血12例,意识昏迷46例,人工气道41例,机械通气40例。其中两组入选患者均需排除:(1)远端肠道梗阻或穿孔者;(2)对甲氧氯普胺(胃复安)有禁忌者;(3)年龄小于16岁者;(4)近期无鼻部创伤手术史及鼻出血病史者。每例患者均由同一操作者实施。
1.2方法
1.2.1喂养方法两组患者肠内营养液均选用能全力(荷兰纽迪希亚公司),且两组患者肠内营养早期均按照“允许性低热卡喂养”原则进行,即给予20~25 mL/(kg·d)喂养,目的在于避免营养支持相关并发症,如高血糖、高碳酸血症、胆汁淤积与脂肪沉积等发生,并以肠内营养泵持续泵入,开始时以约30 mL/h泵入,若2 d后患者无腹痛、腹胀等不适发生,则可逐渐增加泵入速度至60~100mL/h,并可将目标喂养达30~35mL/(kg·d),否则将难以纠正患者的低蛋白血症。但需要注意的是,行胃管营养支持的方式,由于胃酸可以起到破坏污染物第一道防线的作用,所以肠内营养液喂养时应每天停止喂养4~6h,以恢复胃液生理酸度。
1.2.2置管方法
1.2.2.1对照组选取普通胃管,按照临床胃管留置方法操作。常规备齐所需物,用液状石蜡纱布润滑胃管前端15~20cm,沿一侧鼻孔插入,当胃管通过咽喉部时(14~16 cm),嘱患者做吞咽动作,当患者吞咽时,将胃管迅速推进,从胃管插入鼻腔至胃内。对无法配合吞咽动作的昏迷患者,则可采取侧卧位置管法或托下颌置管法等操作。留置胃管长度采用耳垂—鼻尖—剑突或眉心—脐的体表测量法,并可通过回抽胃内容物法、气过水声法、胃管插入水中无气泡溢出法仔细判断,以确定是否将胃管置于胃内。
1.2.2.2观察组采用库派营养管(美国库派公司)盲视置管,空肠营养管采用长145 cm、外径0.33 cm的CORFLO-Ultra 10Fr或12Fr库派鼻肠管。所有患者均吸氧、心电监护,体位选择平卧位或斜坡卧位。鼻空肠管置管技术均参考美国库派“10-10-10置管流程”[5]。清洁鼻腔,置管前10 min使用1%麻黄碱喷洒两侧鼻腔,并静脉注射10 mg胃复安。首先浸泡导管尖端以激活尖端水活性润滑剂,将带引导钢丝的鼻空肠管经一侧鼻腔缓慢置入胃内,防止进入气道。到达预定刻度,注入空气,听气过水声或尝试抽取胃液证实鼻空肠管位于胃内。然后退出少许引导钢丝,使管道前端轻度弯曲,便于管道头端通过幽门,导管以每次2 cm速度缓慢向前置入,一边旋转管道,一边往前推进,并体会阻力变化。当手中轻微阻力突然有落空感后,提示可能已通过幽门,此时回抽到胆汁样液体可证实,再继续推进至营养管体外部分10 cm为止,从末端注入20~30 mL等渗盐水,冲洗管腔退出引导钢丝,固定鼻空肠管。
1.2.3观察指标经鼻腔留置胃管后仔细判断胃管是否成功保留于胃内。经鼻空肠营养管置管后均行床边腹部X线片证实,管端位于Treitz韧带以远及注水试验示鼻空肠管通畅为“成功”,计算操作时间以开始置管到拔出引导钢丝为止。两组均记录患者置管后导管尖端位置、置管次数、置管时间、早期开始肠内营养时间及并发症发生情况,以及置管前后营养指标(血红蛋白、总蛋白水平)。
1.3统计学处理应用SPSS11.5统计软件进行数据分析,计量资料以±s表示,采用t检验;计数资料以率或构成比表示,采用χ2检验。P<0.05为差异有统计学意义。
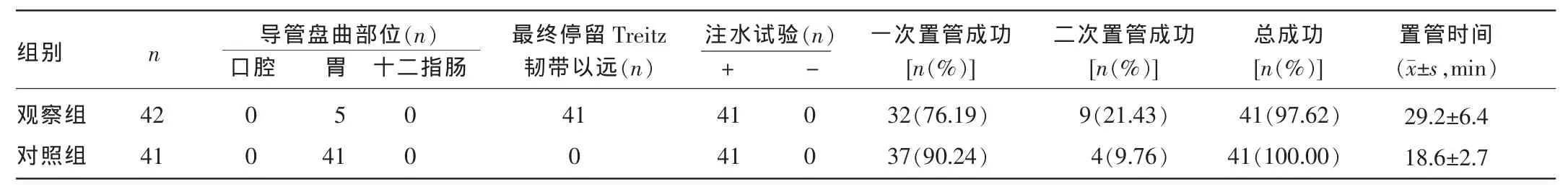
表1 两组患者置管情况比较
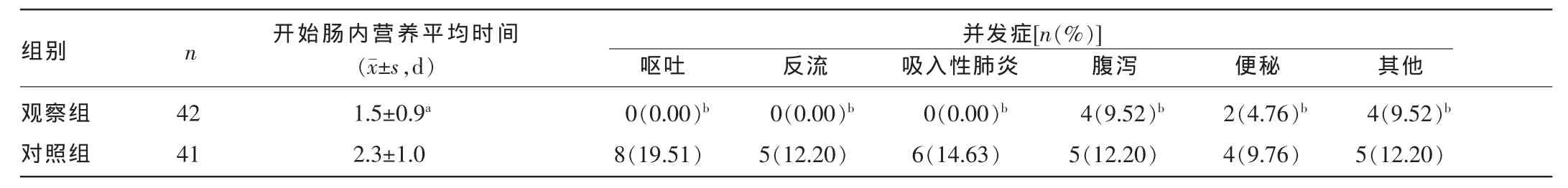
表2 两组患者开始肠内营养时间及并发症发生情况比较
2 结果
2.1两组患者置管情况比较对照组置管总成功率为100.00%,观察组置管总成功率为97.62%(41/42),其中一次操作成功率76.19%(32/42),二次操作成功率21.43%(9/42)。观察组平均置管时间为(29.2±6.4)min,长于对照组置管时间(18.6±2.7)min,但差异无统计学意义(P> 0.05)。观察组42例患者中空肠管在口腔、十二指肠盘曲0例,胃部盘曲的5例患者发现盘曲后拔管,行二次重新置入,4例获得成功,失败1例为重症胰腺炎患者,失败原因考虑与安置空肠营养管时间段为胰腺水肿高峰期,导致十二指肠区域高度水肿梗阻,从而致空肠营养管无法通过。观察组中另5例需行二次置管的患者因首次操作时间过长(>30 min),但空肠营养管远端仍位于幽门或十二指肠区域,未获成功,故行“姑息等待法”,即暂时不经空肠营养管行任何营养支持、操作等,待24 h后,继续予以每次2 cm速度缓慢向前推进(不拔管),至营养管外露体外部分10 cm为止,最终均获成功。见表1。两组患者操作过程中均未出现心律失常、误入气管、胃肠道出血、窒息等并发症。
2.2两组患者开始肠内营养时间及并发症发生情况比较观察组患者开始启动肠内营养时间短于对照组,差异有统计学意义(P<0.05);观察组均未出现呕吐、反流、吸入性肺炎,而对照组呕吐、反流、吸入性肺炎、腹泻、便秘及其他并发症的发生率较观察组明显增加,差异均有统计学意义(P<0.01)。见表2。
2.3两组患者置管前后营养指标比较置管前,两组患者血红蛋白、总蛋白水平比较,差异均无统计学意义(P>0.05);置管第5天时,两组患者血红蛋白、总蛋白水平开始有所下降,分别与同组置管前比较,差异均有统计学意义(P<0.05);置管第10天时,两组患者血红蛋白、总蛋白水平继续下降,分别与同组置管前和置管第5天比较,差异均有统计学意义(P<0.05)。置管第5、10天时,观察组血红蛋白、总蛋白水平较对照组下降更明显,差异均有统计学意义(P<0.05)。见表3。
表3 两组患者置管前后营养指标比较(±s,g/L)

表3 两组患者置管前后营养指标比较(±s,g/L)
注:与同组同指标置管前比较,aP<0.05;与同组同指标置管第5天时比较,bP<0.05;与对照组同指标同时间点比较,cP<0.05。
组别观察组对照组n 42 41置管前总蛋白血红蛋白39.1±5.6 38.5±6.2 128.1±13.3 131.7±14.6置管第5天总蛋白血红蛋白36.5±4.0ac34.7±4.1a120.4±11.2ac125.7±12.9a置管第10天总蛋白血红蛋白33.8±2.4abc32.4±3.7ab113.6±9.7abc118.8±13.4ab
3 讨论
早期启动肠内营养是危重症患者进入ICU第1个24h的重要治疗方案[6]。患者在入住ICU后即要开始进行临床评估,启动肠内营养计划,只要胃肠道功能存在或部分存在但不能经口正常摄食的重症患者,应优先考虑给予肠内营养,但由于临床病例的限制,特别是消化道相关疾病(如胰腺炎、上消化道出血等),普通胃管往往使患者的临床肠内营养启动计划时间延长。
本研究在对两组患者的喂养过程中,均需对两组患者进行常规胃残余量(GRV)测定,当GRV>200~500 mL,小肠内潴留量大于200 mL时,应减量或停用肠内营养治疗[7],但GRV的测定值需要结合单位时间综合喂养量综合评价,对于小剂量输注的患者,应结合临床综合评价。本研究结果显示,相较于置管前,两组患者行肠内营养后,早期(置管第5天)均出现了总蛋白、血红蛋白水平不同程度的下降,与置管第10天比较,观察组的下降程度明显低于对照组,说明同等条件下,经空肠营养管行肠内营养优于经胃管行肠内营养,且患者的并发症更少,营养指标改善更佳,表明空肠营养管置管组比胃管置管组更易获得更高的营养支持。这可能与危重患者本身病情危重,胃潴留发生率高,且常常需要给予镇静、镇痛类药物如苯二氮类、阿片类受体激动剂等,从而抑制胃动力,使患者不能耐受经鼻胃管行肠内营养,营养吸收差,而经空肠营养管支持者,可保护小肠黏膜,使之营养吸收较佳有关。
随着临床的不断实践,“全营养支持,首选肠内、肠内与肠外联合应用”已成为营养支持途径选择的“金标准”[8]。对于危重症患者,空肠营养不仅仅是营养支持作用,更是在维持肠道功能,防止肠道菌群移位,预防多器官功能障碍综合征发生起到关键作用[9-10]。尽管经胃管内喂养较小肠内喂养更经济、便利,但是也更容易导致反流、误吸及吸入性肺炎等,于是临床专家多倾向于在危重患者中选择小肠内喂养,相较于普通胃管置管组患者,空肠营养管置管组发生呕吐、误吸等并发症的概率更低,大大降低了吸入性肺炎发生的可能[11],对后期危重症患者康复、缩短ICU住院时间等有重要意义。空肠营养管置管组开始早期肠内营养的时间更早,对于像重症胰腺炎等合并消化道疾病,且在传统治疗上需早期禁食的危重症患者,其意义更为重要。早期对重症胰腺炎患者进行肠内营养支持,有利于维持肠黏膜细胞结构与功能的完整性,修复及维护肠黏膜的机械屏障、生物屏障、免疫屏障和化学屏障功能,降低细菌移位,减少肠源性感染,改善患者的预后,不会明显增加胰腺外分泌,加重病情,有利于胃肠道功能恢复,提高机体免疫力及抵抗力[12]。传统空肠营养管置入耗时、费用高、需特殊设备和技能,ICU危重症患者由于无法搬动,其应用受到限制;而床旁徒手盲视鼻空肠营养管置管术由于使用材料软硬适中,具有专利超滑子弹头设计,且具有操作简单、成功率高、并发症少、患者无须搬动等优点,拓宽了空肠营养管适用人群。安置空肠营养管需正确评估患者胃肠道功能和结构特点,了解营养导管走行需经过的“六道关”(食道入口、贲门、幽门、球部、降段和十二指肠空肠曲),反复听诊气过水声最强点位置及仔细体会经过每道关的阻力变化,并根据阻力大小判断导管走行位置,从而确定操作者推力的大小和速度。如遇置管困难,切不可“急躁冒进”,需反复回退导管或导丝,仔细体会阻力的变化,再次试置便可成功。关于如何判断导管是否已经到达指定位置,推荐方法较多,包括听气过水声及其最响处的位置变化、真空试验、回抽消化液进行pH值测定等。尽管上述技术可用于判断导管位置,但仍以腹部X线片作为置管成功的“金标准”,只有当空肠管位置达到或超出了Treitz韧带以远的位置进行空肠营养时,才能减少对幽门的刺激和抑制胃窦的压力,特别是对于重症胰腺炎的患者,建议导管远端最好到达Treitz韧带下30~60 cm或更远,以减少对胰腺外分泌的刺激和保证早期患病胰腺的充分休息[13]。后期行肠内营养治疗过程中,需定时抽血复查肝肾功能、血脂、总蛋白、清蛋白和血糖,以利于调整优化营养治疗方案。对于空肠营养管的临床护理,需注意常见并发症,如腹胀腹泻、口腔感染、导管移位等,并准确记录24 h出入量,在输注营养液时,需密切观察输注速度、浓度、营养液温度等。护理人员需定时检查导管外露刻度,定时使用生理盐水冲洗管道,若发现管道不通畅时,可使用10~20 mL 5%碳酸氢钠溶液冲洗,一般情况下均能再次使管道通畅。
综上所述,徒手盲视鼻空肠营养管置管法操作简单、快捷、安全,成功率高,患者耐受性好,是目前对危重症患者实施床边空肠营养的有效置管方法,适合在ICU中推广应用。
[1]Mentec H,Dupont H,Bocchetti M,et al.Upper digestive intolerance during enteral nutrition in critically ill patients:frequency,risk factors,and complications[J].Crit Care Med,2001,29(10):1955-1961.
[2]中华医学会重症医学分会.危重患者营养支持指导意见(草案)[J].中国危重病急救医学,2006,18(10):582-590.
[3]Montejo JC.Enteral nutrition-related gastrointestinal complications in critically ill patients:a multicenter study.The Nutritional and Metabolic Working Group of the Spanish Society of Intensive Care Medicine and Coronary Units[J].Crit Care Med,1999,27(8):1447-1453.
[4]Byrne KR,Fang JC.Endoscopic placement of enteral feeding catheters[J]. Curr Opin Gastroenterol,2006,22(5):546-550.
[5]Lee AJ,Eve R,Bennett MJ.Evaluation of a technique for blind placement of post-pyloric feeding tubes in intensive care:application in patients with gastric ileus[J].Intensive Care Med,2006,32(4):553-556.
[6]Doig GS,Simpson F,Finfer S,et al.Effect of evidence-based feeding guidelines on mortality of critically ill adults:a cluster randomized controlled trial[J].JAMA,2008,300(23):2731-2741.
[7]Montejo JC,Miñambres E,Bordejé L,et al.Gastric residual volume during enteral nutrition in ICU patients:the REGANE study[J].Intensive Care Med,2010,36(8):1386-1393.
[8]黎介寿.临床营养支持的发展趋势[J].肠外与肠内营养,2010,17(1):1-4.
[9]JolyF,DrayX,Corcos O,et al.Tube feeding improves intestinal absorption in short bowel syndrome patients[J].Gastroenterology,2009,136(3):824-831.
[10]Ghafouri A,Salehi OA,Keshavarz SA,et al.Evaluation of supporting role of early enteral feeding via tube jejunostomy following resection of upper gastrointestinal tract[J].Med J Islam Repub Iran,2012,26(1):7-11.
[11]麻玉秀,刘志英,汪霞.十二指肠胃管和螺旋型鼻肠管在高龄患者中应用的不良反应比较[J].护理学报,2009,16(5):58-59.
[12]迟强,张新宇,周军德.重症胰腺炎早期肠内免疫营养临床研究[J].中华损伤与修复杂志,2010,5(6):25-28.
[13]Chapman M,Fraser R,Vozzo R,et al.Antro-pyloro-duodenal motor responses to gastric and duodenal nutrient in critically ill patients[J].Gut,2005,54(10):1384-1390.
Application of manual blind placement of nasal jejunum nutrition tube method in critically ill patients
Lan Qing,Liu Cheng,Zheng Xiangde△
(Department of Critical Care Medicine,Dazhou Municipal Central Hospital,Dazhou,Sichuan 635000,China)
Objective To explore the application value of the bedside manual blind placement method of nasal jejunum nutrition tube in ICU critically ill patients.Methods Eighty-three patients requiring enteral nutrition(EN)support in ICU of our hospital from February 2014 to February 2015 were selected and divided into the control group(41 cases)and observation group(42 cases).The control group adopted the common gastric catheterization,while the observation group adopted the manual blind placement method of nasal jejunum nutrition tube.The tube placing success rates,catheterization times,operation time,time of early starting EN,Hb,TP and complications occurrence,etc.were compared between the two groups.Results There were no statistical difference in the total catheterization success rate between the two groups,in which,the catheterization time in the observation group was(29.2±6.4)min.The time for early starting EN in the observation group was shorter than that in the control group and the incidence rate of complicatopns was significantly lower than that in the control group,moreover the levels of Hb and TP in the observation group were more significantly improved compared with the control group(P<0.05 or 0.01).Conclusion The manual blind placement method of nasal jejunum nutrition tube has the advantages of high success rates and fewer complications and possesses the application and promotion value in the ICU critically ill patients.
Critical illness;Nose;Enteral nutrition;Catheters,indwelling
10.3969/j.issn.1009-5519.2016.21.012
A
1009-5519(2016)21-3295-03
兰清(1981-),主治医师,主要从事重症医学方面的研究。
△,E-mail:519149143@qq.com。
(2016-05-05)

