疤痕子宫再次妊娠阴道分娩的临床结局及可行性分析
蒋美琴,陈霞,凌静
(江阴市人民医院产科,江苏 江阴 214400)
疤痕子宫再次妊娠阴道分娩的临床结局及可行性分析
蒋美琴,陈霞,凌静
(江阴市人民医院产科,江苏 江阴214400)
目的:探讨疤痕子宫再次妊娠经阴道分娩的可行性和安全性。方法:回顾分析2014年1月至2015年6月本院产科458例疤痕子宫再次妊娠分娩的临床资料。其中53例患者选择了经阴道分娩(观察组),随机选择疤痕子宫再妊娠后行剖宫产53例作为对照组,比较两组临床结局和母儿预后。结果:与对照组相比,观察组产时出血量较少(t=25.393,P=0.000)、住院时间短(t=4.358,P=0.039),产妇产后出血减少(χ2=3.975,P=0.046)、产褥感染发生率较低(χ2=6.360,P=0.012),差异均具有统计学意义。观察组与对照组比较,新生儿Apgar评分、新生儿体重、新生儿湿肺发生率无显著差异(t=2.971,P=0.088;t=3.756,P=0.055;χ2=3.087,P=0.079)。结论:在严格掌握适应症的前提下,疤痕子宫再次妊娠经阴道分娩是可行的,有利于产后恢复。
疤痕子宫;再次妊娠;分娩方式
疤痕子宫即既往有子宫手术史形成大的子宫疤痕,包括大的肌瘤剥除或粘膜下肌瘤电切,及前次妊娠剖宫产。疤痕子宫再次妊娠,有疤痕妊娠的风险,也增加了子宫破裂的风险。因为前些年对剖宫产后遗症认识的不足、及社会因素的介入,使剖宫产指征放宽,剖宫产率维持在40%以上[1],因此很多经剖宫产的妇女有疤痕子宫。近年来,随着二胎政策的放宽,二胎分娩率不断增加,而疤痕子宫生育二胎病例随之增加[2];为了减少疤痕子宫经阴道分娩所带来的各种危险及母婴并发症[3],疤痕子宫再次妊娠的分娩方式基本采用二次剖宫产,使得近年的剖宫产率再次回升,有个别地方甚至达到了70%~80%[4]。2014年1月至2015年6月到本院因疤痕子宫再次剖宫产手术的孕妇有405例,约占所有剖宫产的1/3。本文回顾性分析近两年来我院对疤痕子宫再次妊娠经阴道分娩试产的临床治疗情况,分享临床治疗经验,建议符合条件的疤痕子宫孕妇在严格掌握适应症的前提下可以尝试阴道试产,从而降低剖宫产率,减少对产妇不必要的损伤,保障母婴最大的利益。
1 资料和方法
1.1一般资料
2014年1月至2015年6月我院产科收治疤痕子宫再次足月妊娠的产妇 458例,年龄20~42岁;孕次2~7次;孕周34~42周。均有子宫手术史,7例为肌瘤剥除史,其余均为剖宫产史。427例为子宫下段剖宫产术;31例术式不详。此次妊娠距前次手术时间间隔1~15年,最短14个月。其中53例疤痕子宫再次足月妊娠孕妇成功经阴道分娩,为观察组,其余405例产妇剖宫产结束妊娠,从这405例孕妇中随机(采用随机数字表法针对年龄进行随机分组)选择53例疤痕子宫再次足月妊娠、行剖宫产的产妇作为对照组。观察组中有3例为既往子宫肌瘤剥除病史,其余为剖宫产病史,对照组有4例子宫肌瘤剥除病史,其余为剖宫产病史。两组患者入组前均无阴道分娩史及中晚孕引产史。观察组与对照组的一般情况比较,无明显统计学差异(P<0.05),见表1。
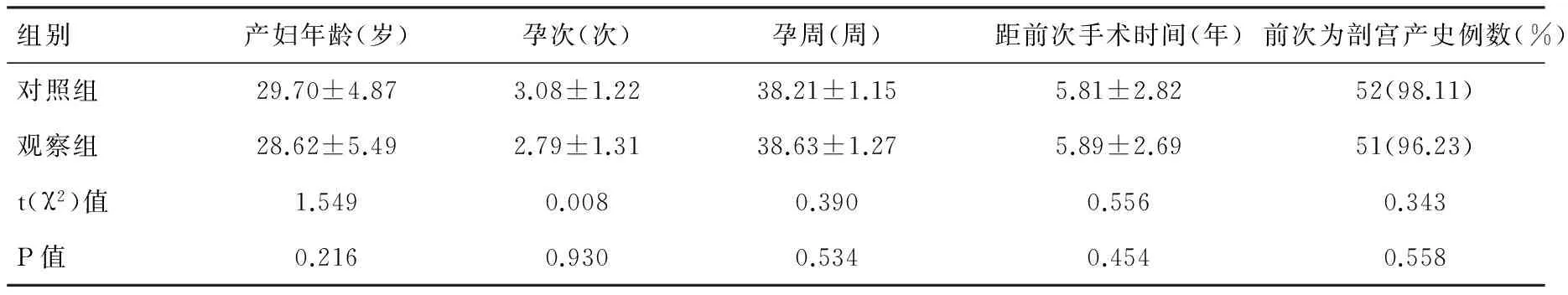
表1 两组一般情况比较(n=53)
1.2方法
1.2.1疤痕子宫再次妊娠分娩选择阴道试产的指征[5-6]前次剖宫产手术方式为子宫下段横切口或者子宫肌瘤为浆膜下肌瘤行经腹肌瘤剥除术,术中切口完整、无撕裂以及术后手术切口愈合良好、无感染。此次妊娠具备阴道分娩的条件:(1)无严重的妊娠并发症及合并症,无其他不适于阴道分娩的内外科合并症存在;(2)无再次子宫损伤史,如子宫穿孔、子宫深部肌瘤剔除或电切、子宫破裂等;(3)无相对头盆不称,前次剖宫产指征不复存在,又没有发现新的剖宫产指征,估计胎儿体重小于上次分娩胎儿体重;(4)产前均行B超观察孕妇子宫下段切口处,疤痕厚度3 mm以上,切口处回声均匀;(5)患者了解阴道分娩和再次剖宫产的利弊并愿意接受阴道试产;(6)医疗机构具有较好的医疗监护设备以及随时手术、输血、抢救的条件。以上条件均全部具备。
1.2.2产前检查及监护、风险评估产前准确评估,包括准确测量子宫底高度、胎头衔接情况、胎头大小、胎头位置、预测胎儿体重。确定无头盆不称而孕妇要求试产者予以试产。从产妇临产开始,全程胎心监护,并且加强产妇生命体征的监测,密切注意子宫疤痕处局部压痛以及阴道流血情况,准备好母婴抢救物品。若产程中出现异常情况及时行阴道检查,无头盆不称者可行人工破膜,密切注意观察羊水性质、胎心变化以及产程的进展。待产过程中慎用缩宫素催产,阴道分娩接生时行会阴侧切术,尽量缩短第二产程,胎头在坐骨棘水平下2 cm时可行胎头吸引助产,从而增加子宫下段疤痕处的安全性[7]。胎儿娩出后常规静滴缩宫素20 U,舌下含服米索前列醇200 μg促使子宫收缩,减少产后出血。胎盘娩出后常规进行徒手探查,探查子宫下段疤痕处的完整性,排除裂开可能。产后密切观察产妇生命体征、子宫复旧情况以及阴道出血情况等。
1.2.3催产及引产情况本研究中53例产妇有41例为自然发动产程,12例行人工破膜引产,2例因宫缩乏力在严密监护下用小剂量缩宫素。
1.2.4产后处理产后密切注意产妇生命体征及阴道出血情况,常规检查子宫下段疤痕处有无压痛,并且加强宫缩(静滴催产素20 U及米索前列醇200 μg含服)。
1.2.5剖宫产指征(适用于对照组剖宫产)前次剖宫产为绝对手术指征,前次手术指征又复存在;本次妊娠出现骨盆狭窄、头盆不称、胎位不正、胎儿宫内窘迫、前置胎盘、胎盘早剥、先兆子宫破裂、重度妊高症等手术指征;孕妇拒绝行阴道试产者,均行剖宫产结束分娩。本研究中有60例孕妇自愿行阴道试产,53例经阴道分娩,7例试产后转剖宫产的病例中有2例活跃期停滞,2例宫口开全1.5 h胎头下降停滞,3例试产中出现羊水污染伴胎心变化行剖宫产。转手术产的指征有:胎儿宫内窘迫、产程停滞、先兆子宫破裂、脐带脱垂等。疤痕子宫先兆子宫破裂的诊断标准:产程较长,进展缓慢,先露部高、子宫收缩强烈,呈痉挛状,产妇烦躁不安,呼吸急促,脉搏增快,下腹剧痛,拒按,子宫下段过度牵拉变薄变长,子宫下段疤痕处压痛明显。
1.2.6观察指标比较观察组与对照组产妇产时出血量、住院时间、产后出血、产褥感染发生率、住院费用、新生儿Apgar评分、新生儿体重、新生儿湿肺等。
1.3统计学分析
采用SPSS 19.0统计软件进行统计分析,计数资料采用t检验,计量资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1疤痕子宫分娩方式
458例疤痕子宫中,其中60例孕妇自愿接受阴道试产,其中53例经阴道分娩,405例患者行剖宫产,阴道试产成功率为88.33%,而疤痕子宫的阴道分娩率为11.57%。
2.2观察组与对照组产妇预后情况比较
与对照组相比,观察组产时出血量减少(t=25.393,P=0.000),住院时间短(t=4.358,P=0.039),产妇产后出血发生率、产褥感染、住院费用减少(χ2=3.975,P=0.046;χ2=6.360,P=0.012;t=25.261,P=0.000),差异比较具有统计学意义,见表2。
2.3观察组与对照组新生儿预后情况比较
观察组与对照组新生儿Apgar评分、新生儿体重、新生儿湿肺相比,无明显统计学意义(t=2.971,P=0.088;t=3.756,P=0.055;χ2=3.087,P=0.079),见表3。

表2 两组产妇预后情况比较
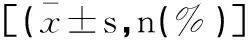
表3 两组新生儿预后情况比较
3 讨论
3.1疤痕子宫再次妊娠阴道分娩可行性及优越性
疤痕子宫的成因有多种,包括产科既往的剖宫产史、妇科的子宫肌瘤剥除史、子宫破裂史以及子宫穿孔史等,而产科既往剖宫产史为其主要成因。近年来我国的剖宫产率明显增加,而人口政策的调整导致了疤痕子宫孕妇的逐年增加,所以疤痕子宫再次妊娠的分娩方式选择需医务人员特别关注和重视。近年来,国内外就疤痕子宫再次妊娠进行阴道分娩的可行性以及安全性进行了大量的研究,认为疤痕子宫再次妊娠经阴道分娩是可行的[8-10]。有文献报道剖宫产的阴道剖宫产后试产者的阴道分娩率为60%~80%[11],而本研究中本院2014年1月至2015年6月458例疤痕子宫孕妇中,60例孕妇自愿行阴道试产,53例经阴道分娩,无1例子宫破裂,7例因活跃期停滞改行剖宫产,阴道试产成功率88.33%,与报道基本一致。同时,有研究报道疤痕子宫阴道分娩产时、产后出血少,住院时间短,经济上节省,可减少盆腹腔粘连、产褥感染机会,减少新生儿呼吸窘迫综合症发生率[12-14],而本研究显示,与对照组相比,观察组产时出血量减少,住院时间短,产妇产后出血发生率、产褥感染减少,差异比较具有统计学意义(P均<0.05);观察组新生儿湿肺发生率亦比对照组降低,虽然差异无明显统计学意义(P=0.079)。而两者在新生儿体重及新生儿Apgar评分方面比较无明显统计学意义(P=0.088;P=0.055)。因此,我们认为疤痕子宫进行阴道分娩是可行的。
3.2如何提高疤痕子宫再次妊娠进行阴道分娩的安全性
疤痕子宫由于子宫下段疤痕组织缺乏弹性,随着孕周增大子宫增大,特别是临产时宫腔压力增大,疤痕薄弱处容易破裂,而导致孕妇及家属因害怕子宫破裂拒绝阴道试产,本研究中458例疤痕子宫孕妇,仅60例孕妇同意阴道试产,但是大量国内外研究表明,疤痕子宫阴道试产过程中子宫破裂风险很小[8-10]。但是,对疤痕子宫能否经阴道分娩要进行正确的评估,严格掌握适应症及禁忌症,方可进行阴道试产,减少子宫破裂风险,我们的经验体会如下:(1)首先,加强产妇对阴道试产的认识,在整个孕妇孕期产检中,我们做好宣教,合理饮食,控制好孕期体重,减少巨大儿的发生,加强孕妇对阴道试产的信心;(2)其次,最重要的是正确的评估,试产前通过常规检查排除不适宜病例(如前所述具有绝对手术指征的病例及有两次以上子宫手术史的孕妇、年龄大于35岁、身高小于150 cm、BMI大于28),正确估计胎儿大小,排除头盆不称;(3)再次,入产房后孕妇全程胎心监护,心电监护,专人动态观察胎心、宫缩,及时了解产程进展、配备好抢救药品及输血准备,新生儿心肺复苏器材。如发现胎心变化,如变异、晚期减速经改变体位、吸氧半小时不能恢复、或羊水II度污染以上伴胎心加快或减速者且短时间内阴道分娩有困难的剖宫产终止妊娠;若产程停滞,如活跃期停顿2 h以上,检查评估如为宫缩乏力可以小剂量缩宫素加强宫缩,如宫颈水肿可予利多卡因封闭,如焦虑可用无痛或安定对症,观察1 h仍无进展则剖宫产终止妊娠,进入第二产程后,如超过1 h无进展行阴道检查重新评估,如胎方位不正可手法复位纠正,如宫缩乏力、胎心变化或羊水污染,先露大于S+2者可予侧切+胎吸助产分娩,对于先露棘下2 cm以上者,观察半小时无下降行剖宫产;(4)最后,分娩后要检查子宫下段完整性,产后常规建议复查B超了解宫腔情况。本研究中60例自愿行阴道试产孕妇中,仅7例阴道试产失败行剖宫产,其中2例活跃期停滞,2例宫口开全1.5 h胎头下降停滞,3例试产中出现羊水污染伴胎心变化行剖宫产,无1例子宫破裂。
总之,对于剖宫产后再次妊娠的产妇,应当结合每个产妇个体情况,做好全面的检查和诊断,对于符合条件的可以经阴道分娩的产妇,给予产妇足够的心理鼓励和支持,详细告知其剖宫产术后经阴道分娩的利弊。给予正确的分娩方式指导以达到有效降低剖宫产率。
[1]Lumbiganon P,Laopaiboon M,Gulmezoglu AM,etal.Method of delivery and pregnancy outcomes in Asia:the WHO global survey on maternal and perinatal health 2007-08[J].Lancet,2010,375(9713):490-499.
[2]李映桃,李小毛,段涛.剖宫产热点问题解读[M].北京:人民卫生出版社,2010:300-301.
[3]Li HT,Ye R,Achenbach TM,etal.Caesarean delivery on maternal request and childhood psychopathology:a retrospective cohort study in China[J].BJOG,2011,118(1):42-48.
[4]侯磊,李光辉,邹丽颖,等.全国剖宫产率变化及剖宫产指征构成比的多中心研究[J].中华妇产科杂志,2014,49(10):728-735.
[5]朱洁云.疤痕子宫再次妊娠分娩方式探讨[J].国际医药卫生导报,2010,16(11):1326-1328.
[6]相丽宁.疤痕子宫再次妊娠阴道分娩S6例治疗体会[J].医学理论与实践,2012,25(20):2535-2537.
[7]吴景平,尚雅琼.186 例瘢痕子宫妊娠后的分娩方式分析[J].中国妇幼保健,2014,29(8):1177-1179.
[8]Cunningham FG,Bangdiwala SI,Brown SS,etal.NIH consensus development conference draft statement on vaginal birth after cesarean:new insights[J].NIH Consens State Sci Statements,2010,27(3):1-42.
[9]American College of Obstetricians and Gynecologists.ACOG Practice bulletin no.115:Vaginal birth after previous cesarean delivery[J].Obstet Gynecol,2010,116(2 Pt 1):450-463.
[10]刘铭,刘丹,李婷,等.剖宫产术后阴道分娩管理规范对剖宫产术后阴道分娩的指导价值[J].中华围产医学杂志,2014,17(3):164-168.
[11]陈倩.瘢痕子宫再次妊娠阴道分娩相关问题[J].中国实用妇科与产科杂志,2014,30(6):425-428.
[12]吴文珍,陈武.瘢痕子宫再次妊娠分娩方式的临床研究[J].贵阳中医学院学报,2013,10 (1):138-139.
[13]魏华,村犍.剖宫产术后再次妊娠阴道分娩的研究进展[J].长江大学学报,2013,12(36):26-28.
[14]彭武润.120例瘢痕子宫妊娠分娩方式及母婴结局探讨[J].白求恩军医学院学报,2012,6(2):111-112.
(学术编辑:石琪)
本刊网址:http://www.nsmc.edu.cn作者投稿系统:http://noth.cbpt.cnki.net邮箱:xuebao@nsmc.edu.cn
Clinical observation and analysis of 53 cases of scar repregnancy with vaginal delivery
JIANG Mei-qin,CHEN Xia,LING Jing
(ObstetricsDepartment,People’sHospitalofJiangyin,Jiangyin214400,Jiangsu,China)
Objective:To investigate feasibility and safety of scar term pregnancy with vaginal delivery.Methods:Retrospectively analyze 458 cases clinical data of scar repregnancy with vaginal delivery from January 2014 to June 2015 in which 53 patients chose vaginal delivery,as observation group,comparatively analyze 53 random cases (control group) of scar uterine cesarean section.The prognosis of two groups was compared.Results:Compared with the control group,the bleeding volume in observation group was reduced, shorter hospitalization time,maternal postpartum disease rate,endometritis,cureless incision rate was reduced,The difference was statistically significant (t=25.393,P=0.000;t=4.358,P=0.039;χ2=3.975,P=0.046;χ2=6.360,P=0.012).Compared with the control group the neonatal Apgar score,neonatal weight and neonatal wet lung had no statistical significance (t=2.971,P=0.088;t=3.756,P=0.055;χ2=3.087,P=0.079).Conclusion:Scar repregnancy with vaginal delivery in strict control of indications is feasible and conducive to postpartum recovery.
Scar uterus;Pregnancy;Delivery mode
10.3969/j.issn.1005-3697.2016.05.022
2016-03-21
蒋美琴(1971-),女,副主任医师。E-mail:jiangmeiqin99666@163.com
时间:2016-10-2511∶31
http://www.cnki.net/kcms/detail/51.1254.R.20161014.1716.044.html
1005-3697(2016)05-0700-04
R246.3
A

