尘螨变应原免疫治疗联合药物治疗对哮喘合并变应性鼻炎患儿临床疗效及气道高反应性的影响
皇惠杰 刘晓颖 侯晓玲 苗 青 向 莉
(首都医科大学附属北京儿童医院过敏反应科,北京 100045)
· 呼吸疾病基础与临床 ·
尘螨变应原免疫治疗联合药物治疗对哮喘合并变应性鼻炎患儿临床疗效及气道高反应性的影响
皇惠杰刘晓颖侯晓玲苗青向莉*
(首都医科大学附属北京儿童医院过敏反应科,北京 100045)
目的 了解哮喘合并变应性鼻炎患儿经尘螨变应原免疫治疗联合药物治疗后的临床疗效及对气道高反应性的影响。方法选择2012年2月至2012年11月就诊于首都医科大学附属北京儿童医院确诊尘螨致敏的轻、中度哮喘合并变应性鼻炎患儿26例,采用病例自身对照研究,对其进行尘螨特异性免疫治疗联合哮喘及鼻炎药物治疗。结果26例患儿3年按期监测气道反应性,患儿症状用药计分(Symptom and Medication Score,SMS)由治疗前的6.1±2.3显著减低为1年时的3.3±1.5,2年时的2.2±1.6和3年时的1.1±1.3(P<0.05),自主哮喘控制评估(Children Asthma Control Test, C-ACT)由治疗前的22.2±3.3显著增高至1年时的24.7±2.6,并维持至2年时25.0±1.5和3年时的25.2±1.8(P<0.05),视觉模拟评分(Visual Analog Scale,VAS)哮喘症状由治疗前的2.8±2.5显著下降为治疗1年时的1.1±1.7,2年时1.1±1.03和3年时的0.6±1.09(P<0.05),变应性鼻炎症状的VAS由治疗前的4.7±2.0显著下降为1年时的1.7±1.9, 2年时的1.9±1.7和3年时的1.2±1.3(P<0.05),而肺功能指标无明显改善(P>0.05);气道反应性特征中,气道阻力由1年时的8.176±2.634下降为2年时的7.461±2.464和3年时的6.957±2.440(P<0.05);传导率(respiratory conductance,Grs)由1年时的0.135±0.045升高为2年时的0.151±0.062和3年时的0.163±0.067(P<0.05),最小诱发累积剂量或反应阈值(minimum dose of bronchoconstrictor or the amount of the cumulative dose at the inflection point where the reciprocal of Rrs (Grs) decreases linearly, Dmin)由1年的7.110±10.865升高为2年时的9.558±9.487和3年时的19.640±12.379(P<0.05)。结论变应原免疫治疗哮喘合并变应性鼻炎患儿的疗效显著,气道反应性及气道敏感性降低。
哮喘;变应性鼻炎;儿童;变应原免疫治疗;气道高反应性
支气管哮喘和变应性鼻炎均是儿童常见的慢性气道过敏性疾病。气道高反应性(airway hyperreactivity,AHR)是哮喘的重要病理生理特征之一,气道高反应性是指气管和支气管受轻微物理、化学、药物、变应原等刺激后,气道阻力明显增大的现象。它是基于气道变态反应性炎性反应的一种病理生理状态[1]。支气管激发试验是用于测定气道高反应性,从而协助哮喘诊断和了解治疗效果的重要检测方法。本研究采用病例自身对照研究,对哮喘合并变应性鼻炎的患儿行变应原免疫治疗并长期规律随访,初步探讨行变应原免疫治疗患儿的气道反应性特性。
1 研究对象与方法
1.1研究对象
选择2012年2月至2012年11月就诊于首都医科大学附属北京儿童医院过敏反应科确诊尘螨致敏的轻、中度哮喘合并变应性鼻炎患儿,诊断标准根据儿童支气管哮喘诊断与防治指南[2]和儿童变应性鼻炎诊断和治疗指南[3],根据患儿及其监护人意愿,选择用舌下含服途径的尘螨特异性免疫治疗(sublingual immunotherapy, SLIT)和皮下注射途径的尘螨特异性免疫治疗(subcutaneous immunotherapy, SCIT)。规律随访并3年均监测气道反应性26例,其中,男性17例,女性9例,SLIT 15例,SCIT 11例。本研究获得首都医科大学附属北京儿童医院伦理委员会批准,患儿监护人均签署知情同意书。
1.2变应原免疫治疗
SCIT应用标准化屋尘螨变应原提取液(丹麦ALK-Abello公司生产),皮下注射部位为上臂远端[1/3]的外侧,左右臂轮流注射;剂量上升期及剂量维持期治疗方案参见文献[4]。SLIT采用舌下含服粉尘螨滴剂(浙江我武生物科技股份有限公司生产),剂量上升期及剂量维持期治疗方案参见文献[5]。
1.3药物治疗
根据2008年儿童支气管哮喘诊断与防治指南[2]和变应性鼻炎诊断和治疗指南[3]对患儿进行疾病分级和分度,定期再评估并调整治疗方案。
1.4肺功能测定
采用MasterScreen型肺功能仪(德国Jaeger公司生产),应用最大呼气流量-容积曲线 (Maximal expiratory flow-volume curve, MEFV) 测定6岁以上患儿的肺通气功能,测定参数包括测定用力肺活量(percentage of forced vital capacity to predicted values, FVC%pred)、第1秒用力呼气容积占预计值的百分比(percentage of forced expiratory volume in one second to predicted values, FEV1%pred)、第1秒用力呼气容积占用力肺活量百分比 (FEV1/FVC)、最大用力呼气峰流量占预计值的百分比(percentage of peak expiratory flow to predicted values, PEF%pred)、用力呼出25%、50%、75%肺活量时的瞬间呼气流量占预计值的百分比(percentage of forced expiratory flow at 75%、50%、25%vital capacity to predicted values, FEF25%pred、FEF50%pred、FEF75%pred)、最大呼气中段流量占预计值的百分比 (percentage of maximum midexpiratory flow to predicted values, MMEF%pred)[6]。
1.5气道高反应性测定
采用Astograph J-21气道反应性测定仪(Chest公司,日本);乙酰甲胆碱(methacholine chloride,Mch;Sigma公司,美国),0.9%(质量分数)氯化钠注射液2 mg:2.5 mL沙丁胺醇雾化溶液及250 μg:2 mL异丙托溴铵雾化溶液。儿童测试时选择振荡频率7Hz。主要技术指标:基础呼吸阻力(controlled respiratory resistance,Rrs cont)、传导率(respiratory conductance,Grs)、最小诱发累积剂量或反应阈值(minimum dose of bronchoconstrictor or the amount of the cumulative dose at the inflection point where the reciprocal of Rrs (Grs) decreases linearly, Dmin)、传导率下降斜率(Linear slope of the Grs decreased, sGrs)、使Rrs升高到基础水平的135%所需乙酰甲胆碱累积剂量(cumulative provocative dose that causes a 135% increase in Rrs cont,PD35),其中Dmin和PD35反映气道敏感性。气道阻力开始上升时的乙酰甲胆碱浓度记为Cmin(minimum concentration at the point where the resistance starts to increase, Cmin),Cmin为49、98、195 μg/mL时气道高反应性重度,Cmin为391、781、1 563、3 125 μg/mL时气道高反应性中度,Cmin为 6 250、12 500、25 000 μg/mL时气道高反应性轻度。
1.6临床症状评价指标
1.6.1哮喘症状计分
哮喘症状包括咳嗽/咳痰、喘息、胸闷、憋气以及夜间因哮喘症状憋醒。根据症状严重程度不同计为0、1、2、3分[7]。
1.6.2鼻炎症状计分
鼻炎症状包括喷嚏、流涕、鼻塞和鼻痒。根据症状严重程度不同计为0、1、2、3分[8]。
1.6.3哮喘及鼻炎治疗药物计分
药物评分标准参照世界变态反应组织工作组文件关于特异性免疫治疗的临床推荐意见以及中华耳鼻咽喉头颈外科学分会鼻科学组制定的免疫治疗评分标准[9-10]。
1.6.4哮喘及鼻炎症状用药及评分(Symptom and Medication Score, SMS)
哮喘及鼻炎SMS=平均每日哮喘症状计分+平均每日鼻炎症状计分+平均每日哮喘用药计分+平均每日鼻炎用药计分。
1.6.5哮喘控制测试
哮喘控制测试包括12岁以上哮喘患儿的哮喘控制测试(Asthma Control Test,ACT)和12岁以下哮喘患儿的儿童哮喘控制测试(Children Asthma Control Test,C-ACT),用于自主评估近1个月哮喘控制状态[11]。
1.6.6视觉模拟评分(Visual Analog Scale, VAS)
VAS可以将疾病的严重度量化为0~10分,0分为无症状,10分为症状最严重,用于自我评估近1个月哮喘或鼻炎症状的严重度[12]。
1.7统计学方法

2 结果
2.1临床疗效分析
治疗1、2、3年时,患儿的症状用药计分(SMS)较治疗前均显著降低,ACT评分均显著升高,哮喘和鼻炎症状的VAS评分亦均显著降低,而且治疗3年时的SMS较治疗2年和1年时及治疗2年较1年时,仍有持续显著的减低(P<0.05),详见表1;肺功能各指标均较治疗前差异无统计学意义(P>0.05),详见表2。
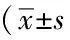
表1 患儿各时点的临床指标
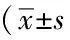
表2 患儿各时点的肺功能指标
2.2气道反应性特征
治疗1年时,乙酰甲胆碱支气管激发试验20例,阳性率76.9%;2年时阳性16例,阳性率61.5%; 3年时阳性18例,阳性率69.2%;采用配对χ2检验,比较不同时点的气道反应性结果频数分布,差异无统计学意义(P>0.05),即治疗1、2、3年时阳性率比较,差异无统计学意义,详见表3。
治疗3年时,Rrs、Grs、Cmin较治疗1年时差异有统计学意义(P<0.05),Dmin治疗3年较1年及2年时差异均有统计学意义(P<0.05),详见表4。

表3 不同时点气道反应性结果样本的频数分布
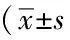
表4 不同时点的气道反应性特征
n=26;*P<0.05vsone year;#P<0.05vstwo years;Rrs: respiratory resistance; Grs: respiratory conductance; Dmin: minimum dose of bronchoconstrictor. Or the amount of the cumulative dose at the inflection point where the reciprocal of Rrs (Grs) decreases linearly; Cmin: minimum concentration at the point where the resistance starts to increase; sGrs: linear slope of the Grs decreased; PD35: cumulative provocative dose that causes a 135% increase in Rrs cont.
3 讨论
2007年,世界变态反应组织(World Allergy Organization, WAO)关于变应原免疫治疗的临床应用指导文件[9]中,推荐在评估SIT疗效的临床研究中主要终点指标为症状用药计分,本研究依据WHO相关文件指导意见,以哮喘鼻炎联合SMS为主要疗效评价指标,SMS较治疗前显著下降(P<0.05),与国内外报道[13-14]的变应原免疫治疗对儿童和成人哮喘及变应性鼻炎的疗效评估相一致。
本研究对患儿肺功能的评估表明,各指标均较治疗前无明显改善。中国台湾地区一项纳入145例尘螨致敏的轻中度持续哮喘的患儿进行了为期1年的双盲安慰剂研究[15]显示,舌下免疫治疗组FVC%pred、FEV1%pred和PEF均较治疗前增高;向莉等[16]分析SCIT对于哮喘患儿的临床疗效的研究显示:SCIT联合哮喘药物治疗组同单纯哮喘药物治疗组患儿的肺功能相比无明显变化,本研究中肺功能指标在治疗前后无明显变化,可能由于患儿病情为轻中度,免疫治疗前病情已趋于缓解,因而肺功能大多无明显变化。
采用Astograph法检测气道反应性,该法只需潮气呼吸,可自动切换增加吸入药物浓度并连续检测并快速检测剂量-反应曲线,试验较安全,操作过程简单,尤其更适合儿童及老年人。26例患儿在检测过程中均无明显不适。本研究显示,3年时Rrs、Grs、Cmin较1年时有显著改善,Dmin治疗3年较1年、2年均有显著改善。目前对成人哮喘患者采用Astogragh法测定气道高反应性的研究相对较多,黄克武等[17]的研究中56例15~74岁哮喘患者的支气管激发试验阳性率为92.9%,曹璐等[18]同样采用Astogragh法对80例13~58岁的哮喘患者行激发试验,结果为100%的患者激发试验阳性。以上研究支气管激发试验阳性率均高于本研究,考虑与患者群年龄相关,同时考虑可能受到患者的哮喘控制状态的影响,本研究中患儿均为规律治疗后处于控制或部分控制状态,可能导致激发试验阳性率稍低。殷菊等[19]曾对缓解期哮喘患儿的支气管反应性进行研究,发现缓解期哮喘患儿的支气管激发试验阳性率为72%(28/39),而袁竹青等[20]以成人为研究对象,对完全控制的支气管哮喘成人患者和初诊处于症状期的哮喘成人患者行气道高反应性测定,结果为完全控制组的支气管激发试验阳性率为84.5%(49/58),初诊有症状的哮喘组患者的支气管激发试验阳性率为100%,提示哮喘的控制状态可能影响支气管激发试验的阳性率。
目前对儿童哮喘患者的气道高反应性多为横断面特征性探讨,万莉雅[21]曾比较儿童支气管哮喘、咳嗽变异性哮喘(cough variant asthma, CVA)和支气管炎等不同呼吸系统疾病气道反应性的特点,得出哮喘、CVA和支气管炎等不同呼吸系统疾病患儿的气道反应性及气道敏感性均高于健康儿童,而不同呼吸系统疾病患儿的气道反应性、气道敏感性变化也各不相同。但目前对规律治疗并随访的哮喘患儿的气道高反应性的变化的研究较少涉及[22-23]。本研究中26例患儿均规律随访且进行变应原免疫治疗联合药物治疗3年,监测其气道高反应性,气道基础阻力、Grs、Cmin、Dmin均显著改善,可见3年的治疗可改善患儿的气道高反应性。但有1例患儿的支气管激发试验由治疗1年时的阴性转为治疗2年时的阳性(轻度),有2例患儿由治疗2年时的阴性转为阳性;可见气道高反应性存在一定的波动性。因此定期监测有一定的预示价值。这也是慢性病长期规律治疗及监测的必要性所在。
目前Astograph法不是监测气道反应性的主流方法,不易与其他方法的剂量比较,现支气管激发试验多局限于具备专业知识和经验的研究中心使用,所以仍应继续寻求简便易行的适用于儿童群体的支气管激发试验,让更多的医者关注哮喘患儿气道高反应性的同时,加强患儿及看护者的教育,控制状态良好的哮喘患儿气道高反应性可能改善。
[1]张静,朱蕾.气道高反应性的解读[J].中华结核和呼吸杂志,2015,38(8):634.
[2]中华医学会儿科学会呼吸学组,《中华儿科杂志》编辑委员会.儿童支气管哮喘诊断与防治指南[J].中华儿科杂志,2008,46(10):745-753.
[3]中华耳鼻咽喉头颈外科杂志编辑委员会鼻科组,中华医学会耳鼻咽喉头颈外科学分会鼻科学组、小儿学组,中华儿科杂志编辑委员会等.儿童变应性鼻炎诊断和治疗指南(2010年,重庆)[J].中华耳鼻咽喉头颈外科杂志,2011,46(1):7-8.
[4]Blumberga G, Groes L, Dahl R. SQ-standardized house dust mite immunotherapy as an immunomodulatory treatment in patients with asthma[J]. Allergy, 2011, 66(2): 178-185.
[5]陈伯亚,龙自铭,黄燕君,等.舌下含服粉尘螨滴剂治疗单一和多重过敏变应性鼻炎患者的临床疗效评估[J].中华耳鼻咽喉头颈外科杂志,2013,48(7):549-554.
[6]中华医学会呼吸病学分会肺功能专业组.肺功能检查指南(第二部分)——肺量计检查[J].中华结核和呼吸杂志,2014,37(7):481-486.
[7]Yukselen A, Kendirli S G, Yilmaz M, et al. Effect of one-year subcutaneous and sublingual immunotherapy on clinical and laboratory parameters in children with rhinitis and asthma: a randomized, placebo-controlled, double-blind, double-dummy study[J]. Int Arch Allergy Immunol,2012,157(3):288-298.
[8]Yukselen A, Kendirli S G, Yilmaz M, et al.Two year follow-up of clinical and inflammation parameters in children monosensitized to mites undergoing subcutaneous and sublingual immunotherapy[J].Asian Pac J Allergy Immunol,2013,31(3):233-241.
[9]Canonica G W, Baena-Cagnani C E,Bousquet J, et al.Recommendations for standardization of clinical trials with allergen specific immunothempy for respiratory allergy. a statement of a world allergy organization (WAO) taskforee[J].Allergy, 2007,62(3):317-324.
[10]中华耳鼻咽喉头颈外科杂志编委会鼻科组,中华医学会耳鼻咽喉头颈外科学分会鼻科学组.变应性鼻炎特异性免疫治疗专家共识[J].中华耳鼻咽喉头颈外科杂志,2011,46(12):976-980.
[11]Voorend-Van Bergen S, Vaessen-Verberne A A, Landstra A M, et al. Monitoring childhood asthma: Web-based diaries and the asthma control test[J]. J Allergy Clin Immunol, 2014,133(6):1599-1605.e2.
[12]Demoly P, Bousquet P J, Mesbah K, et al.Visual analogue scale in patients treated for allergic rhinitis: an observational prospective study in primary care: asthma and rhinitis[J]. Clin Exp Allergy,2013,43(8):881-888.
[13]陈实,曾霞,王灵.不同疗程舌下含服粉尘螨滴剂治疗螨过敏变应性鼻炎伴哮喘患儿的疗效观察[J].中华耳鼻喉头颈外科杂志,2015:50(8):627-631.
[14]Yukselen A,Kendirli SG. Role of immunotherapy in the treatment of allergic asthma[J]. World J Clin Cases, 2014,2(12):859-865.
[15]Niu C K, Chen W Y, Huang J L, et al. Efficacy of sublingual immunotherapy with high-dose mite extracts in asthma: multi-center, double-blind, randomized, and placebo-controlled study in Taiwan[J]. Respir Med, 2006,100(8):1374-1383.
[16]冯晖,向莉,申昆玲,等.屋尘螨皮下特异性免疫治疗的哮喘患儿肺功能及免疫学动态变化[J].中国当代儿科杂志,2010,12(9):715-719.
[17]张恩花,潘娜,彭晶晶,等.评价Astograph乙酰甲胆碱激发试验对支气管哮喘的诊断价值[J].首都医科大学学报,2010,31(5):531-535.
[18]曹璐,陈一冰,郝峰英,等.Astograph法支气管激发试验对哮喘诊断价值的研究[J].临床肺科杂志,2012,17(4):583-585.
[19]殷菊,申昆玲,刘世英,等.缓解期哮喘患儿的支气管反应性与小气道功能的关系[J].中华儿科杂志,2004,42(2):87-89.
[20]袁竹青,胡苏萍,聂汉祥,等.完全控制的支气管哮喘患者肺功能和气道高反应性测定[J].临床肺科杂志,2010,15(1):36-37.
[21]万莉雅,张琴,任立歆,等.儿童不同呼吸系统疾病气道反应性特点及其临床价值[J].临床儿科杂志,2012,30(8):734-738.
[22]周静,于铁英,董有静. 七氟烷对卵白蛋白致敏的高反应气道肺阻力的影响[J]. 中国医科大学学报,2014,43(10) :889-891.
[23]李凡敏,梁宗安,胡丽佳,等. 慢性阻塞性肺疾病和支气管哮喘吸入布地奈德/福莫特罗的肺功能变化趋势研究[J]. 中国煤炭工业医学杂志,2015,18(9) :1494-1496.
编辑陈瑞芳
, E-mail:drxiangli@163.com
Effects of dust mite allergy immunotherapy on clinical efficacy and airway hyperresponsiveness in allergic asthma and rhinitis children sensitized to dust mite
Huang Huijie, Liu Xiaoying, Hou Xiaoling, Miao Qing, Xiang Li*
(DepartmentofAllergy,BeijingChildren’sHospital,CapitalMedicalUniversity,Beijing100045,China)
ObjectiveTo understand the clinical efficacy in children with asthma and allergic rhinitis who received the dust mite allergy immunotherapy(AIT), and to discuss the influence of dust mite allergy immunotherapy on airway hyperresponsiveness. MethodsA total of 26 cases with mild or moderate persistent asthma complicated with allergic rhinitis who received the dust mite specific immunotherapy combined with drug therapy between February 2012 and November 2012 in Beijing Children’s Hospital were enrolled in the case-self-control study. ResultsTotally 26 cases completed treatment for three years and monitoring airway hyperresponsiveness. The average daily Symptom and Medication Score (SMS) at one, two and three years after the dust mite allergy immunotherapy were 3.3±1.5, 2.2±1.6,1.1±1.3 respectively, which were significantly lower than at the baseline values (6.1±2.3) (P<0.05), ACT/C-ACT assessment at one, two and three years after AIT were 24.7±2.6, 25.0±1.5, 25.2±1.8 respectively, which were higher than that at the baseline (22.2±3.3) (P<0.05); Asthma Visual Analog Scale (VAS) at one, two and three years after AIT were 1.1±1.7, 1.1±1.03, 0.6±1.09 respectively, which were significantly lower than that at the baseline (2.8±2.5) (P<0.05). Allergic rhinitis VAS score at one and two and three year after AIT were 1.7±1.9, 1.9±1.7, 1.2±1.3 respectively, which were significantly lower than at the baseline (4.7±2.0) (P<0.05). However, the pulmonary function index was not significantly different after the treatment. Respiratory resistance (RrS) at two and three year after AIT were 7.461±2.464, 6.957±2.440, which were significantly lower than at one year(8.176±2.634)(P<0.05); Respiratory conductance (Grs) at two and three year after AIT were 0.151±0.062, 0.163±0.067, which were higher than that at one year (0.135±0.045) (P<0.05); Minimum dose of bronchoconstrictor or the amount of the cumulative dose at the inflection point where the reciprocal of Rrs (Grs) decreases linearly (Dmin) at two and three year after AIT were 9.558±9.487, 19.640±12.379, which were higher than that at one year (7.110±10.865) (P<0.05). ConclusionThe dust mite allergy immunotherapy could improve symptoms significantly, reduced asthma controller medication, improved airway hyperresponsiveness but did not significantly improve the spirometric parameters.
asthma; allergic rhinitis; children; allergy immunotherapy; airway hyperresponsiveness
首都临床特色应用研究(Z151100004015030),北京市科技专项(Z131100006813044)。This study was supported by Capital Characteristic Clinical Application(Z151100004015030), Beijing Programs for Science and Technology(Z131100006813044).
时间:2016-07-0011∶00
http://www.cnki.net/kcms/detail/11.3662.R.20161016.1100.044.html
10.3969/j.issn.1006-7795.2016.05.002]
R 562.2+5;R 765.21
2016-06-30)

