软骨母细胞瘤的CT及MRI影像表现对比分析
陕西省延安市人民医院放射科(陕西 延安 716000)
韩宏生
软骨母细胞瘤的CT及MRI影像表现对比分析
陕西省延安市人民医院放射科(陕西 延安 716000)
韩宏生
目的 比较软骨母细胞瘤的CT及MRI影像表现。方法 纳入我院2011年1月-2015年12月期间共收集36例软骨母细胞瘤患者进行研究,均行CT及MRI检查,比较二者对软骨母细胞瘤临床诊断的价值。结果 CT表现以病灶边缘硬化、病灶内钙化、骨膜反应、软组织肿胀、邻近关节腔积液为主,增强扫描后病灶内均示轻度到中度强化,CT值增高8-34HU。MRI示病灶多为卵圆形或类圆形囊状骨质破坏区、边界清晰,T1WI低信号、T2WI高低混杂信号,特殊征象包括片状、斑点状低信号钙化或骨嵴、病灶边缘低信号硬化带、T2WI病灶周围骨髓腔见长T2水肿信号。两种检查方法对膨胀性病变、窗格样改变、骺板或骺线穿越等征象的检出率无统计学意义(P>0.05);CT对边界清晰伴边缘硬化、病灶内钙化检出率分别为61.1%、66.7%,高于MRI的36.1%、41.7%,对骨髓水肿检出率仅为2.8%,低于MRI的27.8%,差异均有统计学意义(P<0.05)。结论 CT及MRI诊断软骨母细胞瘤各有优劣,CT对病灶边缘硬化及病灶内钙化的显示更佳,对骨髓水肿显示则较弱,临床诊断时还需与骨巨细胞瘤、软骨肉瘤、内生软骨瘤等进行鉴别。
软骨母细胞瘤;CT;MRI;钙化;硬化
软骨母细胞瘤为少见原发性骨肿瘤,主要起源于软骨结缔组织或成软骨细胞,以长管状骨骨端和骨骺为常见发病部位。有研究显示[1],软骨母细胞瘤发病率不高,以10~25岁青少年为好发人群,且男性发病率明显高于女性,约为3倍。随着研究的深入,2013年WHO骨肿瘤组织病理分类将其纳入软骨性肿瘤[2],偶见转移。软骨母细胞瘤具有组织病理学及生物学特征,术前正确诊断利于手术方案的制定及预后改善,意义重大。CT与MRI均为临床常用检查方法,各有优劣,为探析二者在软骨母细胞瘤患者中应用价值,本组将软骨母细胞瘤的CT及MRI影像表现对比,现报道如下。
1 资料与方法
1.1 病例资料 我院2011年1月~2015年12月期间共收集36例软骨母细胞瘤患者,血尿常规及肝肾功能检查均无明显异常。临床表现主要为患处肿胀、疼痛、活动受限及邻近关节不适、关节腔积液,其中3例无明显症状,因外伤就诊发现。36例患者中,男24例、女12例,年龄21~58岁,平均(36.4±12.5)岁。
1.2 检查方法
1.2.1 CT检查:应用Toshiba A quilion 64层螺旋CT扫描机,扫描参数:120kV、200~350mA、512×512,螺距1.0、层厚0.5mm、有效层厚3.2mm、重建间隔1.6m,标准重建算法及滤过算法。长骨横断面螺旋平扫后行增强扫描,对直接扫描横断图像行常规冠状、轴位及矢状多平面重建(MPR),包括骨窗及软组织窗重建。增扫描对比剂用碘海醇、浓度300mgI/ml,肘静脉团注,剂量为100ml/kg。观察病灶形态、位置、密度、增强表现。
1.2.2 MRI检查:Siemens 1.5 T超导M R I扫描仪,层厚5 m m、层距1 m m,T 1 W I(T R/ TE 350ms/12ms)、T2WI(TR/TE 3500ms/69ms)、脂肪抑制序列T2WI(TR/TE3600ms/51ms),行冠状位、矢状位、横断位扫描。
1.3 统计学方法 将数据输入至统计学软件SPSS19.0中进行分析,检出率用n(%)表示,χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 两种检查方法的影像表现分析 CT表现:CT检查可充分显示病灶内结构、形态、密度、钙化与边缘硬化情况及软组织与关节情况。本组36例患者中20例(55.6%)病灶边缘硬化、24例(66.7%)病灶内钙化、8例(22.2%)骨膜反应(均位于干骺端,呈条状高密度影)、8例(22.2%)软组织肿胀、4例(11.1%)邻近关节腔积液。增强扫描后病灶内均显示为轻度到中度强化,CT值增高8~34HU。MRI表现:病灶多为卵圆形过类圆形囊状骨质破坏区、边界清晰,T1WI低信号、T2WI高低混杂信号。15例(41.7%)病灶内可见片状、斑点状更低信号钙化或骨嵴,13例(36.1%)病灶边缘表现为低信号硬化带,病灶内钙化及边缘硬化表现不及CT。20例(55.6%)脂肪抑制T2WI病灶周围骨髓腔见长T2水肿信号,病灶范围较CT所示破坏区广泛。8例骨膜反应,具体表现为与干骺端平行条状长T1、短T2信号,与CT表现吻合。12例(33.3%)邻近关节软组织肿胀,呈稍长T1、长T2信号。16例(44.4%)邻近关节腔见长T1、长T2积液信号,较CT显示明显。
2.2 两种检查方法特殊征象的检出率比较 两种检查方法对膨胀性病变、窗格样改变、骺板或骺线穿越等征象的检出率无统计学意义(P>0.05);CT对边界清晰伴边缘硬化、病灶内钙化的检出率分别为61.1%、66.7%,分别高于MRI的36.1%、41.7%,对骨髓水肿检出率则仅为2.8%,低于MRI27.8%,差异有统计学意义(P<0.05),见表1。
2.3 CT与MRI影像表现分析图1、5、6为X线平片,图2、3分别为MRI的T1、T2表现,图4为MRI脂肪抑制表现,图7为CT、图8为MRI。
3 讨 论
3.1 软骨母细胞瘤的CT及MRI应用价值分析 CT可清晰显示病灶细微结构,如病灶内密度差别、周围硬化边、骨膜反应等,对病灶内细小沙粒状钙化检出尤其有优势[3]。典型软骨母细胞瘤多发于骨骺,可跨越骺板累及干骺端呈偏心性生长,骨质破坏区多为分叶状、类圆形或圆形,边缘可见硬化[4]。病灶内多见片状、斑点状钙化灶,外缘骨皮质变薄,可有膨胀性改变。而病灶内钙化为软骨类病变特征性表现,病理为软骨化骨及软骨钙化[5]。由于CT扫描利于钙化灶的显示,因而更利于软骨母细胞瘤确诊。部分患者伴骨膜反应或关节软组织肿胀,与肿瘤侵蚀无关,推测为承重引起机械压力反应所致[6],本组中分别出现8例,发生率较高。骨膜反应也为软骨母细胞瘤重要特征之一,多远离病灶,本研究出现骨膜反应患者多为骨皮质断裂患者,位于皮质断裂周围,推测为皮质断裂后局部刺激所致,符合良性病变特点。MRI对软骨母细胞瘤的信号与病理有密切关系,MRI具多层面、多方位、高组织对比度等优点,可清晰显示病变范围及病理特点[7],尤其可清晰显示关节周围软组织改变及病灶内软组织成分,对髓内水肿显示优于CT,但对病灶内微小钙化的显示则不及CT。本组中,CT对边界清晰伴边缘硬化、病灶内钙化的检出率分别为61.1%、66.7%,高于MRI36.1%、41.7%,差异有统计学意义(P<0.05),骨髓水肿检出率为2.8%,低于MRI27.8%,证实CT在边缘硬化、病灶内钙化的显示优于MRI,骨髓水肿的显示则弱于MRI,与相关研究结论保持一致[8]。
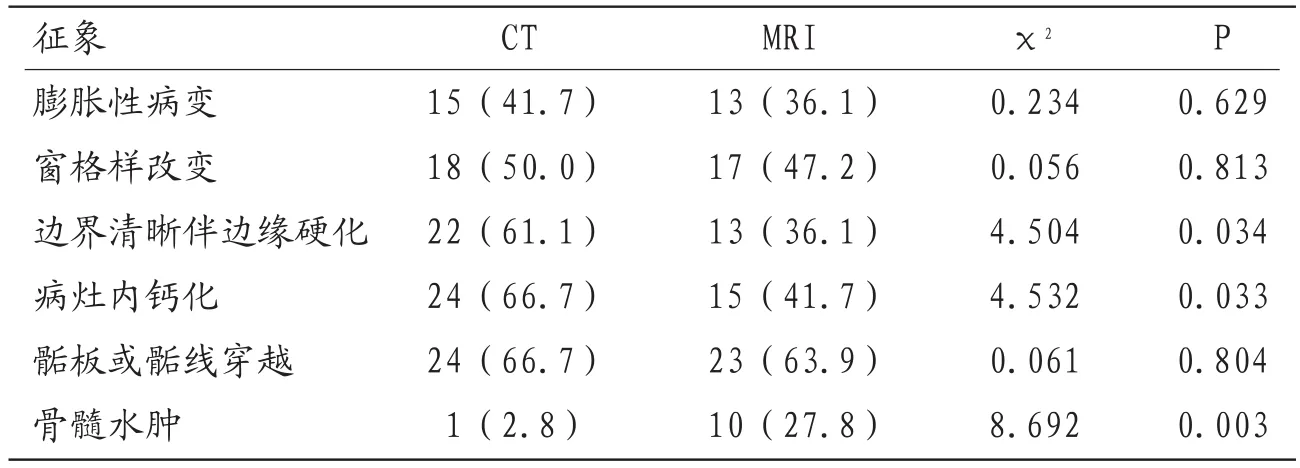
表1 两种检查方法特殊征象的检出率比较结果 n(%)
3.2 软骨母细胞瘤的鉴别诊断 ①骨巨细胞瘤:当软骨母细胞瘤呈膨胀性生长、病灶内无钙化时易误诊为骨巨细胞瘤。骨巨细胞瘤以20~40岁年龄段较为多见,多发于干骺端愈合后骨端,骨破坏区膨胀明显、无明显硬化边、无钙化。病灶多大于软骨母细胞瘤、膨胀明显,增强后CT值增高明显,可达120HU以上[9]。②软骨肉瘤,多见于中老年人群骨盆或长管状骨干骺端,呈溶骨性破坏、边缘模糊,软组织肿块大,边界模糊、MRI上可见短 T1出血信号[10]。③骨骺、干骺端结核:以骨骺或跨干骺端为常见病变部位,病变较小且一般无膨胀、硬化边及骨膜反应,周围软组织肿胀,病灶内钙化多密度极高,邻近骨质常出现骨质疏松或关节间隙变窄[11]。④软骨黏液样纤维瘤:多发于干骺端,常为多房状、偏心性囊状扩张明显,房隔粗厚呈“蜂窝状”[12],少见钙化。近骨干侧皮质增厚明显。⑤内生软骨瘤:同样以20~40岁年龄段多见,骨破坏区内常见钙化,但多见于成人短管状骨,周围少见水肿信号。发生于长骨者,病变多位于干骺端并向骨干方向发展。⑥动脉瘤样骨囊肿:软骨母细胞瘤继发动脉瘤样骨囊肿时易误诊。原发动脉瘤样骨囊肿破坏区多呈膨胀囊状,囊内骨小梁状分隔或骨嵴使病成蜂房状或皂泡状外观。目前有临床显示[13],软骨母细胞瘤易合并动脉瘤样骨囊肿致使肿瘤大部分区域被占据而掩盖原发性肿瘤,因而鉴别诊断过程中还需考虑动脉瘤样骨囊肿是否存在原发性肿瘤。
综上所述,软骨母细胞瘤的CT及MRI影像表现均具有一定特征性,其中CT对病灶边缘硬化及病灶内钙化的显示优于MRI,而对骨髓水肿的显示则弱于MRI,二者各有优劣,同时还需与骨巨细胞瘤、软骨肉瘤、内生软骨瘤等进行鉴别。
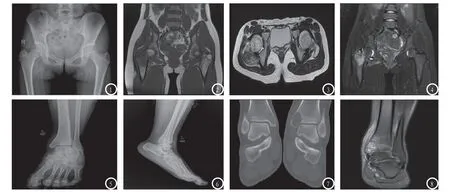
图1-4 为同一病例,男,11岁,2月前无明显诱因出现右髋部疼痛,伴跛行,无低热盗汗,饮食差,下肢肌肉略萎缩,局部无红肿、有压痛,髋关节活动受限。图1平片显示右股骨大转子骨质不均匀性破坏,边缘有硬化环。图2 为MRI的T1表现为低信号,范围比平片大。图3为T2横断位表现为信号不均匀。图4为T2抑脂周围骨髓水肿。图5-8为同一病例,男,18岁,以外伤来就诊,图5-6,平片发现右内踝密度减低,侧位片边界较清。图7CT片示内踝无明显膨胀性骨质破坏,其内无钙化,周边无硬化,内踝软组织肿胀。图8MRI显示信号不均,周围骨髓水肿,软组织肿胀
[1]于宝海,韩奕,刘记存等.膝关节周围骨巨细胞瘤与软骨母细胞瘤影像表现分析[J].实用放射学杂志,2013,29(2):250-253.
[2]王岩,陈国栋,于爱红,等.少见部位软骨母细胞瘤的影像学表现[J].放射学实践,2012,27(8):889-892.
[3]于爱红,顾祥,屈辉,等.软骨母细胞瘤的CT诊断和鉴别诊断[J].中国医学影像技术,2010,26(6):1137-1139.
[4]韩志巍,赵娓娓,杨勇,等.不典型部位软骨母细胞瘤的影像学表现:附5例报告及文献复习[J].实用放射学杂志,2015,14(9):1555-1557.
[5]黄利华,赵晓玲,桂华伟,等.足部软骨母细胞瘤5例临床病理分析[J].临床与实验病理学杂志,2011,27(1):60-62.
[6]季鹏,杨春露,夏庆福,等.距骨软骨母细胞瘤1例报告[J].中国医科大学学报,2013,42(6):571-573.
[7]李远,邓志平,杨发军,等.股骨头软骨母细胞瘤的诊断与治疗[J].中华骨科杂志,2009,29(12):1121-1126.
[8]张永寿,吴宏.软骨母细胞瘤的X线及CT诊断(附14例分析)[J].医学影像学杂志,2011,21(10):1577-1579.
[9]张国庆,郭树农,卢超,等.软骨母细胞瘤影像学表现及诊断价值[J].中国CT和MRI杂志,2009,7(1):45-47.
[10]庞巨涛,扈文海,康肖,等.软骨母细胞瘤50例临床分析[J].河北医科大学学报,2013,34(8):905-907.
[11]潘康乐,董亚军,卢灯亮,等.软骨母细胞瘤的影像学表现[J].中国中西医结合影像学杂志,2015,13(2):201-203.
[12]卢超,徐盛,张国庆,等.软骨母细胞瘤的影像学表现与病理分析[J].中国CT和MRI杂志,2011,09(6):58-59.
[13]方三高,印洪林,袁菊,等.软骨母细胞瘤骨膜反应的影像学及临床病理研究[J].医学研究生学报,2012,25(8):836-840.
Comparative Analysis of CT and MRI Imaging Findings of Chondroblastoma
HAN Hong-sheng. Yan'an People's Hospital Yan'an Shanxi 716000, China
Objective To compare the imaging findings of CT and MRI in chondroblastoma. Methods A total of 36 cases of patients with chondroblastoma who were collected from our hospital between January 2011 and December 2015 were included in the study. CT and MRI examination were performed. The value of the two in clinical diagnosis of chondroblastoma was compared. Results Main CT findings were lesion edge sclerosis, calcification in lesions, periosteum reaction, soft tissue swelling and adjacent joint effusion. After enhanced scan, the lesions showed mild to moderate enhancement. CT value increased 8-34HU. MRI showed that the lesion were orbicular-ovate or quasi-circular cystic bony destruction, with clear boundaries. T1WI showed low signal while T2WI showed high and low hybrid signal. Special findings included flake, speckled low signal calcification or bone crest, low signal sclerosis area on the edges of lesions. T2WI bone marrow cavity around the lesion showed T2 edema signal. There were no significant differences in detection rates of the two examination methods in signs such as expansile lesions, pane-like changes and the epiphyseal plate or epiphyseal line crossing etc. (P>0.05); The detection rates of CT for clear boundary with marginal sclerosis and calcification within the lesions (61.1%, 66.7%) were higher than those of MRI (36.1%, 41.7%) while the detection rate for bone marrow edema (2.8%) was lower than that of MRI (27.8%) (P<0.05). Conclusions CT and MRI in the diagnosis of chondroblastoma have their own advantages and disadvantages. CT can better show marginal sclerosis and calcification within the lesions while is poorer in displaying bone marrow edema. In clinical diagnosis, it needs to be identified from bone giant cell tumor, chondrosarcoma and chondroma etc..
Chondroblastoma; CT; MRI; Calcification; Sclerosis
R738.3
A
DOI:10.3969/j.issn.1672-5131.2016.05.037
韩宏生
(本文编辑: 刘龙平)
2016-04-09
论 著

