儿童泌尿系统感染病原菌分布及耐药性分析
万言珍 徐洋 郭粉粉

[摘要] 目的 了解青岛地区儿童泌尿系统感染的病原谱及其对常用抗生素的耐药性,为临床及时有效的治疗提供科学实验依据。 方法 收集2013年1月~2014年12月青岛市妇女儿童医院门诊及住院疑似泌尿系统感染患儿的中段清洁尿标本进行细菌培养,分离到的菌株经VITEK 2 COMPACT全自动微生物分析仪进行细菌鉴定及药敏试验分析。 结果 分离到433株病原菌,其中革兰阴性菌263株(60.7%),革兰阳性菌153株(35.3%),真菌17株(4.0%)。位居首位的是大肠埃希菌110株,占总分离菌的25.4%,其次是屎肠球菌94株(21.7%),铜绿假单胞菌57株(13.2%),粪肠球菌30株(6.9%),肺炎克雷伯菌29株(6.7%)。大肠埃希菌和肺炎克雷伯菌的ESBL检出率分别为62.7%和72.4%。ESBL(+)菌株对青霉素类、头孢菌素类和氨曲南均高度耐药,而对碳青酶烯类抗生素、β内酰胺类/酶抑制剂、氨基糖苷类抗生素普遍敏感。铜绿假单胞菌对妥布霉素、环丙沙星、左氧氟沙星、哌拉西林/他唑巴坦、阿米卡星、庆大霉素等100%敏感;肠球菌对克林霉素、四环素、红霉素普遍耐药,而对替加环素、利奈唑胺、万古霉素均高度敏感。 结论 青岛地区儿童泌尿系统感染病原谱很广,耐药性严重,临床应合理选用抗生素,减缓耐药株的产生,并积极采取措施控制耐药株的播散,减少医源性感染发生。
[关键词] 泌尿系统感染;病原谱;抗生素;耐药性
[中图分类号] R725.8 [文献标识码] B [文章编号] 1673-9701(2016)05-0116-04
泌尿系统感染(urinary tract infection, UTI)是儿童时期的常见病、多发病,而且婴幼儿UTI常合并膀胱輸尿管反流等先天性尿路畸形,如治疗不及时、反复性发作可导致肾瘢痕形成,引起肾脏实质性损害,进而最终导致高血压和终末期肾病的发生[1-2],同时UTI也是院内感染的重要类型。为了解本地区儿童UTI的病原菌分布及耐药性特点,为临床及时有效的治疗提供科学实验依据,我们对本院2013年1月~2014年12月中段清洁尿分离培养的433株病原菌的分布及其常见抗生素耐药性进行分析,现报道如下。
1 资料与方法
1.1 菌株来源
试验菌株:2013年1月~2014年12月青岛市妇女儿童医院收治的门诊及住院疑似泌尿系统感染患儿,无菌方法留取中段尿做细菌培养。分离得到433株病原菌。患儿男220例,女213例,年龄分布:≤28 d 31例;29 d~1岁 196例;1~3岁 75例;>3岁 131例。质控菌株:大肠埃希菌 ATCC 25922、铜绿假单胞菌 ATCC 27853、肺炎克雷伯菌 ATCC 700603、金黄色葡萄球菌ATCC 25923、粪肠球菌 ATCC 25912,均购自卫计委临床检验中心[3]。
1.2 菌株鉴定及药敏试验
菌株鉴定按照VITEK 2 COMPACT全自动微生物分析仪(梅里埃,法国)标准操作程序进行。革兰阳性球菌药敏试验采用 AST-GP67、AST-GP68卡,革兰阴性杆菌药敏试验采用AST-GN16卡,酵母样菌药敏试验采用AST-YST卡[4-6]。
1.3 观察指标
病原菌分布构成比,大肠埃希菌和肺炎克雷伯菌ESBL检出率,病原菌对常见抗生素的耐药率。
1.4 统计学处理
计数资料用EXCEL软件进行统计描述分析,相对数用率、构成比表示。
2 结果
2.1 433株病原菌分布
革兰阴性菌263株(60.7%),革兰阳性菌153株(35.3%),真菌17株(4.0%)。其中以大肠埃希菌居首位110株,占总分离菌的25.4%,其次分别为屎肠球菌94株(21.7%),铜绿假单胞菌57株(13.2%),粪肠球菌30株(6.9%),肺炎克雷伯菌29株(6.7%),阴沟肠杆菌18株(4.2%)等。按患儿年龄段区分,≤1岁患儿UTI病原菌前三位分别为屎肠球菌、大肠埃希菌和肺炎克雷伯菌,而>1岁患儿前三位病原菌分别为大肠埃希菌、铜绿假单胞菌和屎肠球菌。见表1。
2.2 革兰阴性菌对常见抗生素的耐药性分析
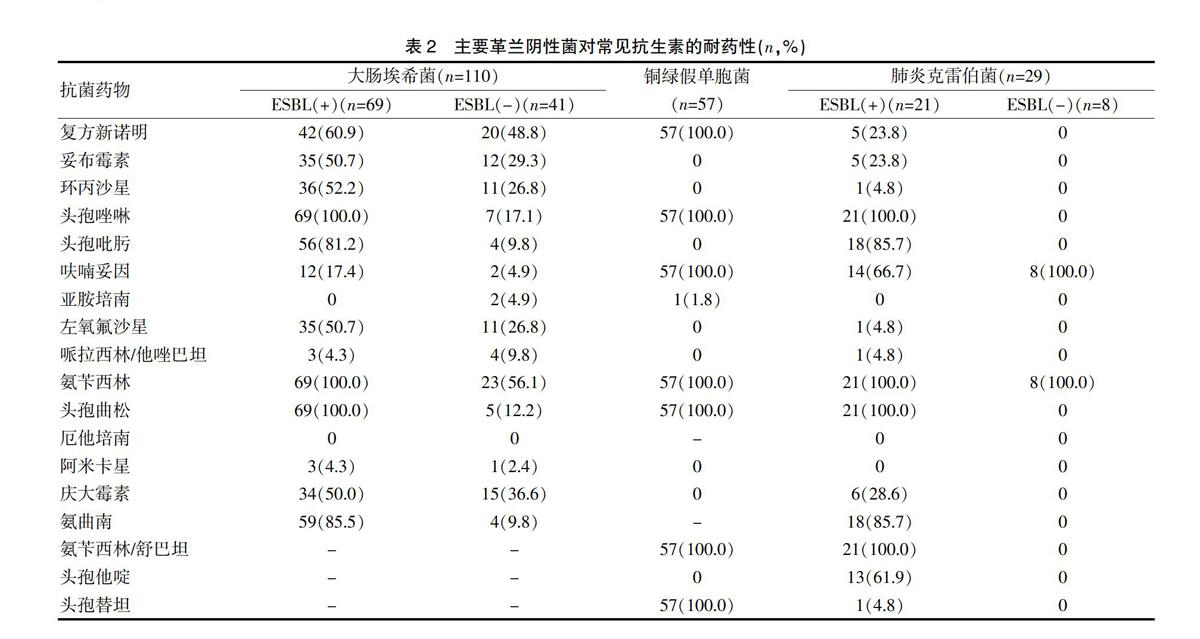
大肠埃希菌耐药性显著,尤其是产超广谱β内酰胺酶(extended spectrum beta-lactamases,ESBL)(+) 菌株占62.7%(69/100),耐药性明显高于ESBL(-)菌株。ESBL(+)株对头孢唑啉、头孢吡肟、头孢曲松、氨苄西林、氨曲南普遍耐药,耐药率在80%以上,其次对复方新诺明、妥布霉素、环丙沙星、左氧氟沙星、庆大霉素耐药性也很高,耐药率在50%及以上,而对亚胺培南、哌拉西林/他唑巴坦、厄他培南、阿米卡星普遍敏感,耐药率均在10%以下,尚未发现对厄他培南耐药的菌株。相较之下,ESBL(-)株对头孢吡肟、呋喃妥因、亚胺培南、哌拉西林/他唑巴坦、厄他培南、阿米卡星和氨曲南均较敏感,耐药率在10%以下;铜绿假单胞菌对复方新诺明、头孢唑啉、呋喃妥因、氨苄西林、氨苄西林/舒巴坦、头孢曲松、头孢替坦100%耐药,而对妥布霉素、环丙沙星、头孢吡肟、左氧氟沙星、哌拉西林/他唑巴坦、阿米卡星、庆大霉素、头孢他啶100%敏感;肺炎克雷伯菌ESBL(+)株占72.4%(21/29),对环丙沙星、亚胺培南、左氧氟沙星、哌拉西林/他唑巴坦、厄他培南、阿米卡星、头孢替坦普遍敏感,而对其他抗生素耐药性较高,ESBL(-)株除了对呋喃妥因和氨苄西林耐药外,对其他常用抗生素均高度敏感。见表2。
2.3 革兰阳性菌对常见抗生素的耐药性分析
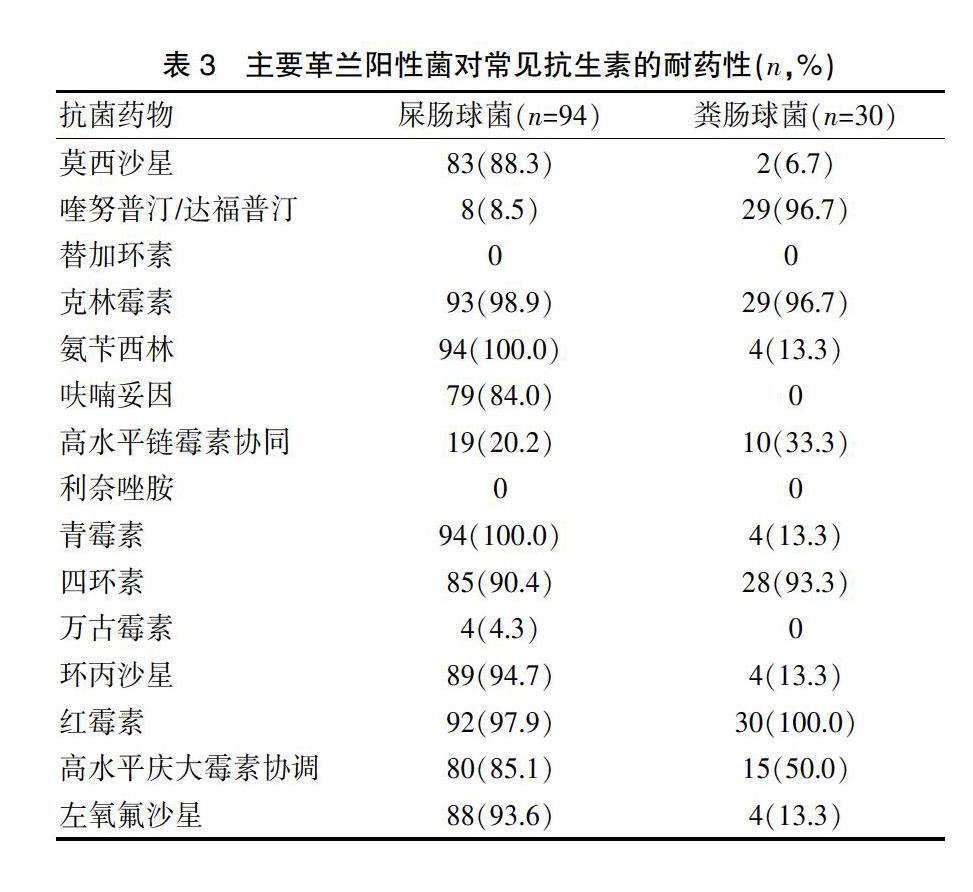
革兰阳性菌中肠球菌占81%(124/153),其中又以屎肠球菌为主(屎肠球菌:粪肠球菌约为3∶1),二者均对替加环素、利奈唑胺、万古霉素高度敏感,而对克林霉素、四环素、红霉素普遍耐药,屎肠球菌耐药性明显高于粪肠球菌。见表3。
3 讨论
UTI是儿童期最常见的感染性疾病之一,据报道在美国约有7%的女孩和2%的男孩在6岁之前至少有1次经培养确诊的UTI发生,而且发热婴幼儿中有将近7%存在UTI。UTI占儿童泌尿系统疾病的12.5%,易复发和再感染,如果治疗不及时易造成肾脏器质性改变,严重可引起肾功能衰竭[7]。另外,UTI是儿童先天性或获得性尿路畸形的一个重要指征,而且婴幼儿UTI可能与机体全身性菌血症密切相关[8-9]。因此,对于临床儿科医生而言,如何能够早期发现、早期诊断和早期治疗显得至关重要。儿童UTI诊治的目标是尽早发现与UTI同时存在的菌血症、脑膜炎等,尤其是对新生儿而言;尽早处理感染引起的急性症状,消灭病原菌,纠正尿路畸形,预防感染反复发作以尽量避免肾功能进行性损害。抗菌治疗开始的越迟,肾脏瘢痕形成的风险越大,这就需要在细菌培养药敏试验结果出来之前,先行试验性抗菌治疗,而如何正确选择抗生素则要求临床医生了解本地区同年龄段患儿的病原菌分布特点以及优势病原菌对常用抗生素的药物敏感性,这也正是本研究的目的所在。
我們收集了本院2013年1月~2014年12月疑似UTI患儿的尿液标本,经细菌培养鉴定获得433株病原菌,经分析发现本地区儿童UTI的病原谱很广,其中革兰阴性菌占60.7%,革兰阳性菌占35.3%,真菌占4.0%。革兰阴性菌中以大肠埃希菌居首位,占25.4%(110/433),其次是铜绿假单胞菌、肺炎克雷伯菌、阴沟肠杆菌和产气肠杆菌,分别占13.2%(57/433)、6.7%(29/433)、4.2%(18/433)、2.5%(11/433),还有个别感染其他少见菌,如柠檬酸杆菌属、变形杆菌属、不动杆菌属、嗜麦芽糖寡养单胞菌等;革兰阳性菌中以屎肠球菌居首位,占21.7%(94/433),其次是粪肠球菌(6.9%)和表皮葡萄球菌(1.4%),另有极少数感染其他葡萄球菌属和链球菌属等;真菌主要是白假丝酵母菌,占3.0%(13/433)。这与Schlager TA[8]的报道基本相符。这种病原菌的分布特点反映了UTI主要是以上行性途径引发感染,3个月以内的新生儿尿路感染可能继发于血源性途径,由全身性菌血症引发。金黄色葡萄球菌极少在无内置插管的患儿中引起UTI,如果从尿液标本中分离到金黄色葡萄球菌则提示有其他感染病灶(如肾脓肿、骨髓炎、细菌性心内膜炎等)存在。肠球菌、凝固酶阴性葡萄球菌和白假丝酵母菌与尿路器械操作等医源性感染密切相关[10]。另外,本研究还发现有些患儿(主要是1岁以下婴幼儿)存在多重感染或者不同菌株的继发感染,这可能是由复杂性尿路感染特别是与治疗有关的复杂性尿路感染所引起。新生儿和婴幼儿抗感染能力差,尿道口常受细菌污染,且局部防卫能力差,易致病原菌上行感染,引发UTI。因此,儿童平时应养成多饮水、定时排尿的好习惯,注意外阴部卫生;一经确诊应及时开始治疗;尽量避免使用尿路器械检查,严格掌握插尿管、置导尿管的指征,防止医源性感染;对反复发作的UTI患儿应进行全面检查,及时评价和及时治疗。
随着广谱青霉素和头孢菌素的广泛应用,临床大量出现由β-内酰胺酶介导的革兰阴性菌的耐药性问题。1982年在法兰克福首先分离到了耐三代头孢菌素头孢噻肟的克雷伯菌,研究证明是由ESBL引起的,它是一种由质粒介导的能够破坏三代头孢菌素和氨曲南的β内酰胺酶[11-12]。本组检出ESBL(+)菌90株,占革兰阴性菌的34.2%。大肠埃希菌和肺炎克雷伯菌的ESBL检出率分别为62.7%和72.4%。ESBL(+)菌株对青霉素类、头孢菌素类和氨曲南均高度耐药,总体上ESBL(+)菌株的耐药率明显高于ESBL(-)菌株,ESBL(+)菌株对碳青酶烯类抗生素(亚胺培南、厄他培南)、β内酰胺类/酶抑制剂(哌拉西林/他唑巴坦)、氨基糖苷类抗生素(阿米卡星)普遍敏感,但已经出现了耐亚胺培南的菌株,理应引起临床重视。质粒介导的ESBLs很容易通过接合作用转移到其他菌株,在细菌间广泛传播,导致多种细菌对抗生素耐药,与多重耐药密切相关,临床上对此类菌不仅要选用有效的药物进行治疗,更应加强消毒隔离制度,防止耐药菌的播散。另外,铜绿假单胞菌对妥布霉素、环丙沙星、左氧氟沙星、哌拉西林/他唑巴坦、阿米卡星、庆大霉素等100%敏感,但应注意喹诺酮类药物副作用。
肠球菌是重要的医院感染病原菌,多见于尿路感染,与尿路器械操作、留置导尿管、尿路生理结构异常有关[13-14]。肠球菌是本地区UTI最常见的革兰阳性病原菌,尤其是屎肠球菌占总分离株的21.7%,仅次于大肠埃希菌,位居第二。近年来,由于抗菌药物的广泛应用,使原本就对β-内酰胺类、氨基糖苷类抗菌药物具有内在抗药性的肠球菌耐药性进一步扩大,逐渐形成了多重耐药菌。从药敏试验结果分析,我院分离所得肠球菌对克林霉素、四环素、红霉素普遍耐药,对替加环素、利奈唑胺、万古霉素均高度敏感,而对喹诺酮类(如环丙沙星、左氧氟沙星和莫西沙星)、青霉素类(如青霉素、氨苄西林)和呋喃妥因等抗生素屎肠球菌的耐药性明显高于粪肠球菌。在我国耐万古霉素肠球菌(vancomycin resistant enterococci,VRE)感染的发生率呈逐年上升趋势,已成为医院感染的重要病原菌之一,该菌的传播流行给医院感染的控制和预防带来极大困难[15-16]。我们分离到了4株耐万古霉素屎肠球菌,应引起临床足够重视。因此必须严格控制万古霉素应用的适应证,以延缓耐药性的产生,同时对医护人员等进行VRE感染流行的宣传教育及采取感染控制措施,避免VRE引起严重的院内感染和多重耐药菌株的产生。
综上所述,根据本地区儿童UTI病原菌分布及其耐药性特点指导临床抗感染治疗尤为重要。临床应积极送检疑似泌尿道感染患儿尿液进行细菌培养,根据药敏结果选择合适的抗菌药物,避免抗生素滥用以减少耐药株的产生。此外,加强医院消毒灭菌理念,减少院内感染,控制耐药菌的播散同样重要。
[参考文献]
[1] Buonsenso D,Cataldi L. Urinary tract infections in children:A review[J]. Minerva Pediatr,2012,64(2):145-157.
[2] Baka-Ostrowska M. Urinary tract infections in children by pediatric urologist[J]. Przegl Lek,2011,68(1):10-13.
[3] 张秀珍,朱德妹. 临床微生物检验问与答[M]. 北京:人民卫生出版社,2008:62-66,593-597.
[4] 黄烈,张银辉,聂署萍,等. 全自动微生物分析仪检测细菌耐药表型性能评价[J]. 国际检验医学杂志,2012,33(5):602-604.
[5] Ling TK,Tam PC,Liu ZK,et al. Evaluation of VITEK 2 rapid identification and susceptibility testing system against gram-negative clinical isolates[J]. J Clin Microbiol,2001,39(8):2964-2966.
[6] Ligozzy M,Bernini C,Bonora MG,et al. Evaluation of the VITEK 2 system for identification and antimicrobial susceptibility testing of medically relevant gram-positive cocci[J]. J Clin Microbiol,2002,40(5):1681-1686.
[7] Sedberry-Ross S,Pohl HG. Urinary tract infections in children[J]. Curr Urol Rep,2008,9(2):165-171.
[8] Schlager TA. Urinary tract infections in children younger than 5 years of age:Epidemiology,diagnosis,treatment,outcomes and prevention[J]. Paediatr Drugs,2001,3(3):219-227.
[9] Stein R,Dogan HS,Hoebeke P,et al. Urinary tract infections in children:EAU/ESPU guidelines[J]. Eur Urol,2015, 67(3):546-548.
[10] 劉晓平,蔡朝阳,邵小华,等. 泌尿系统感染分离的病原菌分布及耐药性分析[J]. 中华全科医学,2012,10(4):614-615.
[11] Trecarichi EM,Cauda R,Tumbarello M. Detecting risk and predicting patient mortality in patients with extended-spectrum β-lactamase-producing Enterobacteriaceae bloodstream infections[J]. Future Microbiol,2012,7(10):1173-1189.
[12] 徐洪伟. 泌尿系统感染大肠埃希菌耐药性变迁[J]. 中国卫生检验杂志,2010,20(1):123-124.
[13] Schaeffer EM. Re:Enterococcus faecalis subverts and invades the host urothelium in patients with chronic urinary tract infection[J]. J Urol,2015,193(3):863.
[14] 曾利,张傅山,张靖宇. 儿童泌尿系统感染病原菌分布及耐药性研究[J]. 实用儿科临床杂志,2009,24(11):857-858.
[15] 詹燏,张红梅,汪慧,等. 泌尿系统感染病原菌分布及耐药性研究[J].中华医院感染学杂志,2012,22(4):845-847.
[16] Hill DM,Wood GC,Hickerson WL. Linezolid bladder irrigation as adjunctive treatment for a vancomycin-resistant Enterococcusfaecium catheter-associated urinary tract infection[J]. Ann Pharmacother,2015,49(2):250-253.
(收稿日期:2015-12-30)

