前纵隔原发性肿瘤的MSCT诊断与鉴别诊断
张秀兰,钱勇,樊红霞,王东,毕永民
(中国人民解放军空军总医院磁共振科,北京100142)
前纵隔原发性肿瘤的MSCT诊断与鉴别诊断
张秀兰,钱勇,樊红霞,王东,毕永民
(中国人民解放军空军总医院磁共振科,北京100142)
目的:探讨前纵隔原发性肿瘤的MSCT表现特点。方法:回顾性分析我院2011年10月至2014年12月经病理确诊的33例前纵隔原发肿瘤患者的临床及CT表现。33例均行CT平扫及增强扫描,并行图像MPR。结果:33例中胸腺瘤12例,胸腺癌8例,生殖细胞瘤6例,淋巴瘤4例,胸腺囊肿2例,胸内迷走甲状腺肿1例。MSCT扫描33例均定位准确,28例定性正确。结论:MSCT可清晰显示前纵隔肿瘤的部位、大小、形态、边界、密度、增强扫描特点及病变与纵隔邻近结构的关系,对临床诊断及鉴别诊断具有重要意义。
前纵隔;胸腺肿瘤;异位甲状腺;体层摄影术,X线计算机
前纵隔位于胸骨体与心包之间,容纳胸腺、淋巴结、心包韧带、胸廓内动脉分支及疏松结缔组织等,可发生多种原发性肿瘤,而大部分影像表现不典型,且部分有重叠,临床及影像诊断困难。本文通过分析、总结33例前纵隔原发性肿瘤的MSCT影像特点,并查阅相关文献,以提高对此病的诊断及鉴别诊断水平。
1 资料与方法
1.1一般资料收集我院2011年10月至2014年12月经病理确诊的前纵隔原发性肿瘤患者33例,男17例,女16例;年龄8~71岁,平均39.3岁。其中3例伴重症肌无力,3例以上腔静脉阻塞综合征为主,14例有不同程度的胸闷、胸痛、咳嗽、咳痰,13例无症状为体检偶然发现。实验室检查2例AFP>1 000 ng/mL。
1.2仪器与方法采用Siemens Definition 64排双源螺旋CT扫描仪,同时行胸部平扫及增强扫描,扫描参数:扫描准直0.6 mm×64,螺距1.2,行1.0 mm薄层重建。增强扫描采用非离子型对比剂碘海醇(300mgI/mL)65mL,经高压注射器注射,流率3.0mL/s。动脉期及静脉期分别为对比剂注射后25、55 s开始扫描。所有图像数据上传至工作站行MPR。
1.3图像分析参照《疑似胸腺瘤的前纵隔肿物胸部CT报告标准》[1],观察肿瘤的部位、大小、形态、边缘、密度(包括钙化、坏死及囊变)、增强扫描的强化方式与程度、邻近血管与胸膜的改变、淋巴结肿大(短径>1.0 cm)及远处转移等。
2 结果
病理分型采用2004年WHO重新修订的胸腺肿瘤分类方法[2]。33例肿瘤均定位准确,31例(93.9%)良恶性诊断准确,28例(84.8%)定性准确。33例胸腺瘤12例(36.36%),胸腺癌8例(24.24%),生殖细胞瘤6例(18.18%),淋巴瘤4例(12.12%),胸腺囊肿2例(6.06%),胸内迷走甲状腺肿1例(3.03%)。其MSCT具体表现如下。
2.1胸腺瘤本组12例(图1,2),肿瘤均位于前中纵隔,4例居中,8例偏向纵隔一侧,长径2.1~12.3cm,呈类圆形或形状不规则。非侵袭性胸腺瘤6例,边界清晰,密度均匀,增强扫描均匀强化;侵袭性胸腺瘤6例,边界不清,增强扫描不均匀强化。坏死4例,钙化2例,侵犯纵隔大血管、胸膜及心包3例,呈灌铸型(图2),肺侵犯2例。胸腔积液2例,心包积液1例,右心房及左侧胸膜转移1例。所有患者纵隔内均未见肿大淋巴结,无膈神经受累及胸外转移。
2.2胸腺癌本组8例,其中3例鳞癌(图3),1例腺癌,2例类癌,1例小细胞癌,1例混合癌。肿瘤位于前中纵隔,1例偏向纵隔两侧,7例偏向纵隔一侧。肿瘤长径4.6~15.7 cm,呈类圆形或形状不规则,密度不均匀,均见大片坏死,增强扫描不均匀中度强化,坏死区边缘模糊,1例长径15.7 cm者(类癌)动脉期瘤内多发纤细肿瘤血管显影。肿瘤均可见周围组织(纵隔大血管、胸膜、心包)受侵,1例见心包及胸腔积液。纵隔淋巴结肿大1例,膈神经受累4例,肝脏多发转移1例。
2.3生殖细胞瘤本组6例,畸胎瘤4例,卵黄囊瘤1例,胚胎性癌1例。畸胎瘤边界清晰,密度不均匀,其中3例为单房厚壁囊性,1例含壁结节,1例囊壁及瘤内多发钙化,1例多房囊性且同时含脂肪(图4)。卵黄囊瘤为单房囊性,边界不清,累及邻近心包及胸膜。胚胎性癌表现为实性肿块,含小片坏死及点状、圈状钙化。
2.4淋巴瘤本组4例,3例非霍奇金淋巴瘤,1例淋巴母细胞性淋巴瘤(图5)。为前纵隔软组织肿块,长径10~15 cm,3例边缘光滑,平扫密度均匀,无钙化,增强扫描后均匀或不均匀中度强化,3例多发小片坏死,坏死区边缘较清晰。肿瘤完全包绕纵隔大血管2例,纵隔胸膜增厚4例,心包增厚3例,双侧胸腔积液1例,心包积液2例;2例侵犯邻近肺组织;纵隔多组淋巴结肿大2例,双侧腋窝淋巴结肿大1例。
2.5胸腺囊肿本组2例(图6),位于前中上纵隔,长径1.2~9.3 cm,呈类圆形或不规则形,边界清晰,囊壁菲薄,无钙化,CT值14~46 HU,增强扫描无强化。
2.6胸内迷走甲状腺肿本组1例(图7),位于前上纵隔,长径2.8 cm,密度略高,多发点状钙化,边界清晰,未见囊变、出血,增强扫描后持续明显强化,强化方式与颈部甲状腺相似。
3 讨论
胸腺肿瘤病理类型多样,肿瘤主体一般位于前中纵隔大血管根部;良恶性均可于前中纵隔同时向两侧生长,也可偏向纵隔一侧生长。良性肿瘤多无临床症状,若肿瘤巨大,可因压迫气管出现咳嗽、胸闷等不适。恶性肿瘤常侵犯周围大血管、心包、胸膜、神经及胸骨,出现上腔静脉阻塞综合征、胸闷及胸痛等症状。CT能观察胸腔及肺的侵犯和转移情况。因此,前中纵隔的肿瘤,能通过位置判断是否为胸腺来源,而临床症状及邻近、远处脏器侵犯能为判断肿瘤的良恶性提供支持。
3.1胸腺瘤是前纵隔最常见的肿瘤,好发年龄40~60岁,30%~40%的患者可出现重症肌无力,临床上分为侵袭性与非侵袭性胸腺瘤。若出现前纵隔肿瘤伴重症肌无力,则可直接诊断胸腺瘤。侵袭性胸腺瘤具有恶性生物学行为,体积较大,边缘多发结节,边界不清,密度不均匀,钙化少见,直接侵犯周围结构,形成胸膜、心包的结节、肿块、积液,呈灌铸型生长,特征明显。胸腺瘤一般无淋巴结及肺内转移,此特点可与其他多种恶性肿瘤鉴别。CT对术前肿瘤的侵袭性判断具有很高价值[3-4]。有研究[5-7]发现,CT表现与WHO组织学分型具有明显相关性,但CT尚不能鉴别各种亚型。胸腺瘤坏死较彻底可完全囊变,囊壁厚薄不均。本组12例胸腺瘤CT诊断正确,其中2例侵袭性胸腺瘤误判为非侵袭性,回顾性分析发现肿瘤边缘均见多发小结节状突起,虽边界清晰但术中包膜不完整。
3.2胸腺癌包括胸腺上皮癌及神经内分泌癌,发病年龄常在40岁以上;神经内分泌癌可合并类癌综合征,以Cushing综合征常见,具特征性,但临床少见。胸腺癌与侵袭性胸腺瘤表现相似,鉴别困难。胸腺癌一般较胸腺瘤坏死更广,更易直接侵犯邻近结构,有纵隔淋巴结及远处转移而胸膜种植转移少见,与相关文献[8-9]结果较一致。神经内分泌癌血供丰富,增强扫描后明显强化,极易发生纵隔及远处转移。本组1例神经内分泌癌(类癌)长径15 cm者观察到线样强化的肿瘤血管,进一步说明了神经内分泌癌血供丰富,此征象向之明等[10]也有描述,但是否为类癌较重要的影像征象尚需大量研究证实。
3.3生殖细胞瘤为前纵隔常见肿瘤之一,位于胸腺瘤之后,好发于40岁以下,分为畸胎类和非畸胎类,常偏向纵隔一侧生长。畸胎瘤发病年龄较轻,因含多个胚层,故常含有毛发、牙齿、骨骼及脂肪等组织。畸胎瘤内胚组织能产生各种消化酶作用于周围邻近组织发生明显粘连,可穿破周围组织器官形成积液,甚者出现大咯血并咳出毛发及豆渣样物,需与畸胎瘤恶变及其他恶性肿瘤鉴别,不能仅以边界是否清晰或有无积液判断畸胎瘤的良恶性[11-12]。若前中纵隔肿块同时含钙化及脂肪,可诊断为畸胎瘤。非畸胎类生殖细胞瘤包括精原细胞瘤和非精原细胞瘤(胚胎性癌、卵黄囊瘤及绒癌等),以精原细胞瘤多见,主要发生于年轻男性,均属恶性。肿瘤密度均匀或不均匀,可伴出血、坏死、囊变及钙化,但不含脂肪。约10%的精原细胞瘤有HCG升高,非精原细胞瘤大部分有AFP和(或)HCG的升高,以此可与其他肿瘤相鉴别。本组1例卵黄囊瘤及1例胚胎性癌发病年龄轻,AFP明显升高,结合临床诊断准确。
3.4胸腺淋巴瘤好发于30岁以下和50岁以后,表现为前纵隔软组织肿块,向纵隔两侧生长,增强扫描后轻中度强化,瘤内常见边界清晰的小片无强化区,不同于其他肿瘤坏死区边缘显示模糊。淋巴瘤主要推挤邻近血管移位、变形,也可包埋血管或直接侵入血管腔,最常累及上腔静脉及左头臂静脉。前纵隔淋巴瘤可直接侵犯相邻肺组织、心包及胸膜,但很少出现心包及胸膜结节或肿块[13],常伴纵隔、腋窝多组淋巴结肿大。前纵隔淋巴瘤主要与侵袭性胸腺瘤、胸腺癌鉴别。若为发生于年轻人的前纵隔肿块,坏死不明显,并有纵隔或其他部位淋巴结肿大,应首先考虑淋巴瘤[13-14]。胸腺瘤及胸腺癌好发于40岁以上,坏死明显,半数侵犯心包及胸膜,可见异常增厚的结节及肿块。
3.5胸腺囊肿较少见,一般无明显临床症状,为单房或多房囊性,囊壁菲薄,囊壁可见钙化,增强扫描无强化。胸腺囊肿需与胸腺瘤囊变及囊性畸胎瘤鉴别。胸腺瘤囊变囊壁较厚,囊内壁不规整,有壁结节,囊壁及结节强化,临床伴重症肌无力。囊性畸胎瘤也称皮样囊肿,囊壁较厚,伴钙化,囊液含脂质,CT值常呈负值。若胸腺囊肿蛋白含量高或合并出血、感染,则呈软组织密度,极易误诊,但增强扫描囊内无强化,可与其他实性肿瘤鉴别。
3.6胸内甲状腺肿好发于前上纵隔气管周围,与颈部甲状腺直接相连或以纤维索条相连,密度较高,边界清晰,常见钙化,强化方式与颈部甲状腺相似,较易诊断。迷走甲状腺肿与颈部甲状腺无任何相连,当伴发迷走甲状腺肿瘤时诊断困难,如能观察到残存的迷走甲状腺组织与颈部甲状腺CT表现一致,则提示诊断。
总之,前纵隔肿瘤类型繁多,胸腺囊肿、畸胎瘤与胸内甲状腺肿表现较典型,CT能明确诊断。胸腺瘤、胸腺癌及淋巴瘤影像表现无明显特异性,诊断困难,但结合年龄、病史等临床资料,仔细分析MSCT表现,特别是全面观察MPR图像能提高前纵隔肿瘤的诊断正确率。
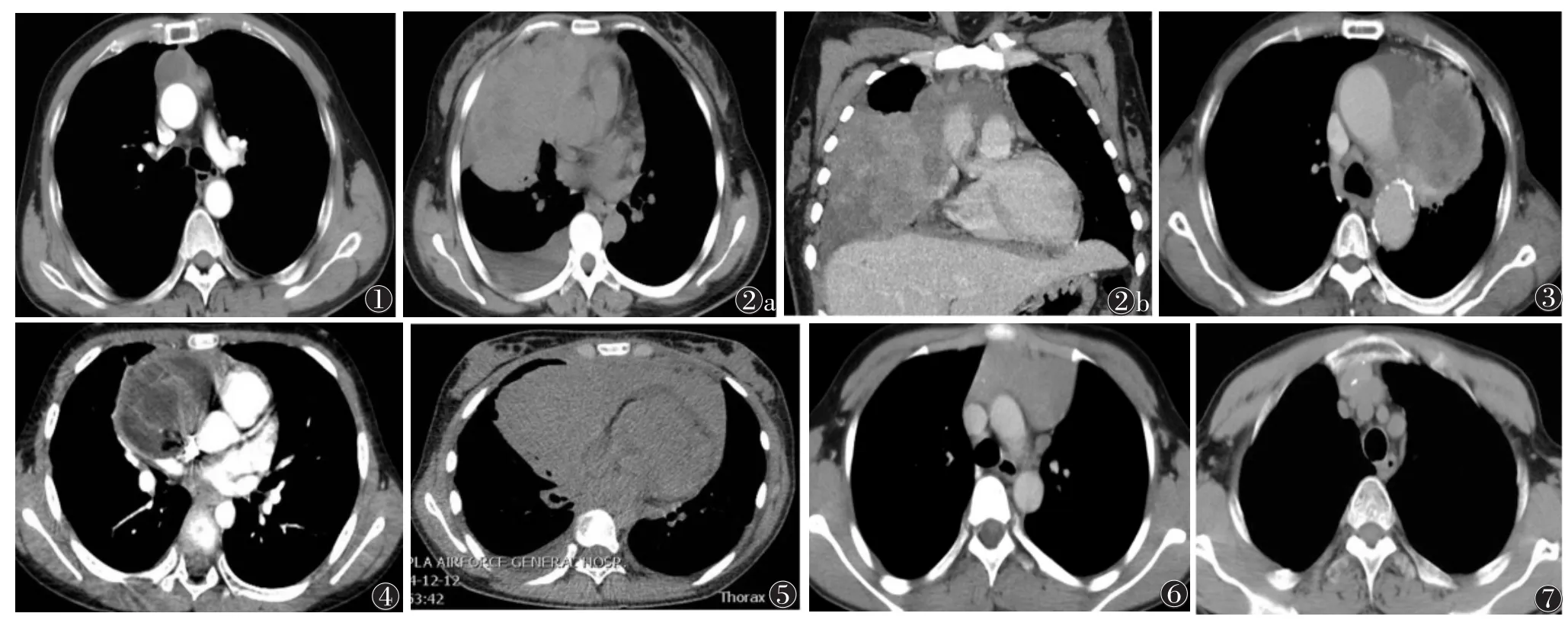
图1 男,52岁,囊性胸腺瘤。CT增强扫描示囊壁较厚,明显强化图2女,46岁,前中下纵隔巨大侵袭性胸腺瘤图2a,2b分别为CT平扫横轴位及增强扫描冠状位图像,显示多发不规则坏死,明显强化,侵犯纵隔血管、胸膜、心包,呈灌铸型,心包及右侧胸腔积液图3男,66岁,胸腺鳞癌。CT增强扫描示大片坏死,强化明显,侵犯左侧膈神经、心包及左侧胸膜,心包积液图4男,8岁,囊性成熟性畸胎瘤。CT增强扫描示病灶呈多房囊性,密度混杂,含脂肪图5女,14岁,前纵隔淋巴母细胞性淋巴瘤。CT平扫示边界不清,侵犯心包及胸膜,心包及双侧胸腔少量积液图6男,12岁,胸腺囊肿。CT值42 HU,增强扫描后未见强化图7男,51岁,前上纵隔迷走甲状腺肿,略高密度结节并钙化
[1]付浩,方文涛,谷志涛,等.疑似胸腺瘤的前纵隔肿物胸部CT报告标准[J].中国肺癌杂志,2014,17(2):82-89.
[2]Ttravis WD,Brambilla W,Muller-Hermelink HK,et al.WHO classification of tumors:Pathology and genetics of tumors of the lung,pleura,thymus and heart[M].Lyon:IARC Press,2004:177-178.
[3]李剑雄,林国成.侵袭性胸腺瘤与非侵袭性胸腺瘤的螺旋CT诊断[J].放射学实践,2011,26(6):597-600.
[4]Priola AM,Priola SM,Di Franco M,et al.Computed tomography and thymoma:distinctive findings in invasive and noninvasive thymoma and predictive features of recurrence[J].La radiologia medica,2009,115:1-21.
[5]莫运仙,郑列,谢传淼,等.胸腺上皮源性肿瘤的WHO组织学分型和CT征象的相关性[J].癌症,2006,25(11):1389-1394.
[6]胡玉川,孟菲,张贝,等.胸腺上皮肿瘤WHO病理分型与CT特征的相关性[J].放射学实践,2014,29(4):404-407.
[7]Jeong YJ,Lee KS,Kim J,et al.Does CT of thymic epithelial tumors enable us to differentiate histologic subtypes and predict prognosis[J].American Journal of Roentgenology,2004,183:283-289.
[8]王向阳,谭晔,陈涓,等.不典型胸腺瘤和胸腺癌的临床与CT表现比较[J].中华放射学杂志,2011,45(12):1132-1135.
[9]王虹壬,叶灶祥.纵隔神经内分泌癌的CT诊断与鉴别诊断(附11例报告)[J].放射学实践,2014,29(9):1043-1045.
[10]向之明,梁翠媚,叶海鸣,等.胸腺类癌的CT表现及相关文献复习[J].南方医科大学学报,2010,30(3):557-559.
[11]De Giorgi U,Demirer T,Wandt H,et al.Second-line high-dose chemotherapy in patients with mediastinal and retroperitoneal primary non-seminomatous germ cell tumors:the EBMT experience[J].Annals of oncology,2005,16:146-151.
[12]王军,刘玉芹,孟宪良,等.纵隔畸胎瘤穿入肺引起大咯血9例[J].临床肺科杂志,2011,16(1):138.
[13]杨新官,邱维加,丁可,等.前纵隔淋巴瘤的CT征象[J].实用放射学杂志,2012,28(4):516-518.
[14]王晓华,范家栋,山耕,等.易误诊的前纵隔淋巴瘤的临床及影像特点[J].实用医学杂志,2012,28(7):1194-1196.
2015-10-18)
10.3969/j.issn.1672-0512.2016.04.026
毕永民,E-mail:beeym@126.com。

