炎性脱髓鞘性假瘤的MRI及MRS表现
马军洁,郭广卿,杜紫雷,王厚革,程敬亮
(1.河南省濮阳市中医医院放射科,河南濮阳457000;2.郑州大学第一附属医院磁共振科,河南郑州450052)
炎性脱髓鞘性假瘤的MRI及MRS表现
马军洁1,郭广卿1,杜紫雷1,王厚革1,程敬亮2
(1.河南省濮阳市中医医院放射科,河南濮阳457000;2.郑州大学第一附属医院磁共振科,河南郑州450052)
目的:分析炎性脱髓鞘性假瘤的MRI表现,探讨MRI及MRS对该病的诊断价值。方法:回顾性分析8例经手术病理证实及4例经临床证实的脑炎性脱髓鞘性假瘤的MRI平扫、增强扫描及MRS资料。结果:MRI平扫显示9例病变均表现为局灶性占位;7例呈均匀长T1信号,5例呈不均匀长T1、长T2信号。12例均静脉注射Gd-DTPA,增强扫描示病灶均明显不均匀显著强化,可呈开环状或闭环状强化。结论:脑炎性脱髓鞘性假瘤的MRI及MRS表现有一定特征且临床表现不支持占位性病变时,应考虑此病的可能性,必要时可先行激素冲击治疗,以避免手术或放射治疗造成的严重损伤。
脱髓鞘疾病;磁共振成像;磁共振波谱学
脱髓鞘性疾病是以神经髓鞘脱失为主,神经元胞体及其轴索相对受累较轻为特征的一组疾病,如多发性硬化(MS)和急性播散性脑脊髓炎等。表现为占位的炎性脱髓鞘假瘤则很少见。Atlas等[1]认为炎性脱髓鞘假瘤又称局灶肿瘤样脱髓鞘病变或炎性髓鞘破坏性弥漫性硬化等,即局灶性、孤立、边界不清的占位性病变,无论是临床还是影像学表现及病理组织都与肿瘤类似。目前研究多以MRI为切入点,以提高病灶的检出率和诊断正确率[2]。笔者收集濮阳市中医医院2007年10月至2014年10月经手术病理及临床证实的12例炎性脱髓鞘性假瘤患者,对其MRI及MRS表现进行总结分析。
1 资料与方法
1.1一般资料本组12例中男7例,女5例;年龄8~55岁,平均31.5岁。临床为急性或亚急性发病者8例(病程2周~2个月),慢性经过者4例(病程10~17个月)。临床表现:肢体肌力减退6例,视野缺损2例,呛咳2例,记忆力减退2例。1例发病前1~4周有发热史,1例有接种疫苗史,1例脱髓鞘疾病行激素冲击治疗后明显好转、病变范围明显缩小。
1.2仪器与方法使用Discovery MR750w Silent 3.0 T超导MRI成像系统,头颅正交线圈。扫描序列及参数:T1WI:TR 400~500 ms,TE 14~19 ms,层厚5.5~8.5 mm,层距0.1~1 mm;T2WI:TR 2 000~3 500 ms,TE 70~100 ms;T2FLAIR:TR 3 500~4 000 ms,TE 120~140 ms;矩阵256×192~256× 256,采集次数3~6次。于增强扫描前行单体素短回波1H-MRS。以包括病灶最大层面的横轴位T2WI作为MRI波谱的定位像,ROI位于病变脑实质区及对侧相应正常脑实质区,尽量避开骨骼、脂肪、窦腔结构。自动进行匀场及水抑制(chemical shift selective pulses,CHESS),然后利用点分析波谱分析(point resolved spectroscopy,PRESS)采集信号。扫描参数:TR 1500ms,TE 120ms,FOV 18mm×18mm,层厚13mm,NEX 4。ROI分别置于左顶叶、左侧基底节区、胼胝体膝部。DWI:b=900 s/mm2。12例均按0.1 mmol/kg体质量经静脉注射Gd-DTPA后,行矢状位、横断位和冠状位T1WI扫描。12例在手术(8例)或治疗(4例)后的6个月~4年间行2~5次MRI平扫及增强扫描。
2 结果
2.1随访结果8例术前MRI平扫及增强扫描误诊为胶质瘤,病理证实为脱髓鞘性假瘤,经6个月~4年随访未见明显复发;4例临床及MRI表现均支持脱髓鞘病变,经激素(甲基泼尼松龙500~1 000 mg/d,3~5 d为1个疗程)冲击后,症状明显减轻,随访3次无明显复发。
2.2MRI及MRS表现半球5例(双侧额叶3例,左额、颞叶1例,左岛、顶叶1例),左侧基底节区、中脑、扣带回各2例,均表现为局灶性占位性病变。7例呈均匀长T1信号,5例呈不均匀长T2长T1信号。增强扫描:12例病变内部及边缘不均匀显著强化,5例呈非闭环性强化(口朝向皮质,灰质侧不强化),3例坏死区未见明显强化,1例闭环性强化。7例病变周围水肿,累及双侧额叶、左颞叶、左侧基底节区、中脑、扣带回,水肿直径8~15 mm;5例病变周围水肿,累及双侧额、颞叶,水肿直径2~7 mm。MRI复查:4例激素冲击治疗后行2~5次MRI检查,病变范围有所减小。NAA/Cho的下降幅度均较小,8例见Glx峰,3例出现Lac峰(图1)。
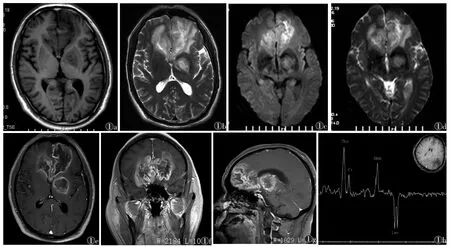
图1 男,56岁,记忆力减退1个月,嗜睡1周。肢体肌力可。既往有糖尿病史,发病1周前感冒。腰穿:白细胞(WBC)计数100×106/L,余(-)图1a~1d分别为患者激素治疗前的轴位T1WI、T2WI、DWI、ADC图像,显示双侧额叶、左侧基底节区稍长T1、长T2信号,病变沿胼胝体膝部蔓延,相应部位DWI呈高、低混杂信号,ADC呈稍高信号图1e~1g分别为患者激素治疗前的增强T1WI横轴位、冠状位和矢状位图像,双侧额叶、胼胝体膝部、左侧基底节区病灶边缘见厚薄不均的环形强化,内部轻度强化图1h患者治疗1个疗程后的MRS图像,显示左顶叶病变Cho峰值增高,出现Lac峰
3 讨论
3.1发病特点1979年,VanderVelden等[3]对该病进行了首次报道。国内目前报道[4-5]的脱髓鞘假瘤半数以上在30~50岁发病,临床表现类似感染后或接种后脑脊髓炎,该病多为单时相,对激素敏感,以急性起病多见,随病程延长,病情逐渐趋于稳定。Kepes[6]的研究表明,随访的大多数病变不遗留任何病灶,但仍有10%发展为MS,这些患者并无近期感染病史。本组病变均为多发,多累及2个或2个以上脑叶,以双侧额叶对称性分布多见,同时可累及基底节区、胼胝体、中脑,甚至扣带回。病变常在T2WI呈稍高信号,T1WI呈稍低信号,在MRI扫描T2WI上病灶呈高信号,受累区域肿胀,可产生占位效应。典型病变位于大脑半球的脑白质,偶尔累及小脑白质。而典型MS则好发于脑室周围白质、视神经或脑干等部位。丘怀明等[4]报道3例为闭合性增强,马林等[5]报道7例强化方式不同,有垂直侧脑室表面的倾向。Masden首先发现并描述了炎性脱髓鞘性假瘤非闭合性强化的表现[7],并对32例经病理证实的脱髓鞘病变行MRI增强扫描,发现脑内炎性脱髓鞘假瘤急性期66%呈非闭合性强化,而肿瘤、炎症仅7%呈非闭合性强化,提示该征象对本病的诊断有显著特征性。本组仅1例呈闭环性环形增强,3例病灶内可见坏死区,5例呈非闭合性环形强化。另外,戚晓昆[8]研究发现,若病灶DWI呈均匀略高信号,而CT示轻度高密度时,基本排除脱髓鞘疾病而考虑胶质瘤。Kaqeyama等[9]亦利用1H-MRS对炎性脱髓鞘性假瘤患者病灶与对侧正常脑组织比较,Cho/Cr值升高,NAA/Cr、NAA/Cho值降低,且急性期病灶中心出现Lac峰、Lip峰。其中NAA峰降低说明炎性脱髓鞘性假瘤中存在神经元损伤,Cho峰的升高反映病灶中心不同程度神经胶质细胞的增生,明显增高的Lac峰提示存在无氧糖酵解,反映吞噬细胞活动;Lip峰的出现是由于髓鞘破坏后脂质释放引起的游离脂肪酸增多[10]。
3.2鉴别诊断MS是以中枢神经系统白质炎性脱髓鞘病变为主要特点的自身免疫病。主要临床特点为空间多发性和时间多发性。起病形式以亚急性起病多见。病变常垂直侧脑室分布,呈“直角脱髓鞘”征,急性期病灶与本病很难鉴别。急性播散性脑脊髓炎是指继发于麻疹、风疹、水痘、天花等急性出疹性疾病或预防接种后,因免疫机能障碍引起中枢神经系统的脱髓鞘疾病。病程常呈单时相,脑和脊髓小中等静脉周围的脱髓鞘病变。MRI是检测MS最有效的辅助手段,对病变部位、大小、数目、形态能更好显示[11]。MRI平扫示双侧大脑半球及小脑内长T1稍长T2信号。双侧对称广泛受累,以脑室周围为主,增强扫描病灶可强化。同心圆硬化又称Balo病,是具有特征性病理改变的大脑白质脱髓鞘疾病,即病灶内髓鞘脱失带与髓鞘、髓鞘保存带呈同心圆层状交互排列,形成树木年轮状改变。常多发,以半卵圆中心多见。MRI平扫示病灶T1WI呈“洋葱头样”或“树年轮状”黑白相间,黑色低信号环(在T2WI上呈稍高信号)为髓鞘严重脱失及坏死带,与白质等信号的环为大致正常的髓鞘保留带,两者黑白相间,增强扫描后“洋葱头”结构更分明。转移瘤有原发灶病史,转移瘤常位于皮髓质交界区,可呈现“小结节大水肿”的影像学表现。
单发肿瘤样脱髓鞘病变需与胶质瘤鉴别。Ⅰ~Ⅱ级星形细胞瘤常无或仅轻度强化;Ⅲ~Ⅳ级星形细胞瘤:瘤体实质部分明显强化,囊变坏死区未见明显强化。MRI氢质子波谱检查也有助于区别两者。Bendinim等[12]研究发现,低级别胶质瘤患者病灶侧与对侧正常脑组织比较,同样出现Cho/Cr升高,NAA/ Cr、NAA/Cho降低。常用Cho/NAA和Cho/Cr判断星形细胞瘤良恶性。间变性星形细胞瘤Cho/NAA通常接近6,Cho/Cr通常接近5,而良性星形细胞瘤在2~3[13]。星形细胞瘤可因肿瘤无氧代谢产生乳酸峰。亦有研究[12]发现,MRI氢质子波谱分析时若β、γ-Glx峰可高度提示肿胀性脱髓鞘病。
总之,在对病灶进行准确定位的同时,应详细认真地分析临床资料及影像学资料(CT平扫、MRI平扫、MRI增强扫描及MRS等),若均支持炎性脱髓鞘假瘤的诊断,应尽快立体定向活检,以明确诊断,也可尽早行激素冲击试验性治疗后以观疗效。
[1]Atlas SW.Magnetic resonance imaging of the brain and spine[M]. 3rd.Lippincott Williams&Wilkins,2002:490.
[2]Smirniotopoulos JG,Murphy FM,Rushing EJ,et al.Patterns of contrast enhancement in the brain and meninges[J].Radiographics,2007,27:525-551.
[3]van der Velden M,Bots GT,Endtz LJ.Cranial CT in multiple sclerosis showing a mass effect[J].Surg Neurol,1979,12:307-310.
[4]邱怀明,高保安,曾晓华,等.脑脱髓鞘性假瘤的CT及MRI诊断[J].放射学实践,2005,2(2):118.
[5]马林,蔡幼铨,高元桂,等.中枢神经系统脱髓鞘性假瘤的MRI表现[J].中华放射学杂志,2002,36(7):601.
[6]Kepes JJ.Large focal tumor-like demyelinating leisions of the brain:intemediate entity between multiple sclerosis and acute disseminated encephalomyelitis a study of 31 patients[J].Ann Neurol,1993,33:18-27.
[7]夏雷,林松,王忠诚,等.肿块样脱髓鞘病变9例及文献回顾[J].中华神经外科杂志,2010,26(2):163-165.
[8]戚晓昆.提高对瘤样炎性脱髓鞘病的诊断及鉴别诊断水平[J].中华神经外科杂志,2010,43(1):3-6.
[9]Kaqeyama T,Gotoh Y,Sano F,et al.Diagnosis of pediatric multiple sclerosis initially presenting with tumefactive demyelinating lesion using1H-magnetic resonance spectroscopy[J].Rinsho Shinkeiqaku,2011,51:688-693.
[10]Cianfoni A,Lan M,Ret J,et al.Clinical pitfalls relected to short and long echo times incerebral MR spectroscopy[J].J Neuroradiol,2011,389:69-75.
[11]邹光成,刘玉博,刘永辉,等.脑脱髓鞘性假瘤的磁共振成像表现[J].实用医学影像杂志,2012,13(4):219-222.
[12]Bendinim M,Marton E,Felett A,et al.Primary and metastatic intraaxial brain tumors:prospective comparison of multivoxel 2D chemical shift imaging(CSI)proton MR spectroscopy,perfusion MRI,and histopathological findings in a group of 159 patiens[J].Act a Neurochir(wien),2011,153:403-412.
[13]鱼博浪,张明,梁星原,等.中枢神经系统CT和MR鉴别诊断[J]. 2005,8(3):124.
2015-11-08)
10.3969/j.issn.1672-0512.2016.04.020
程敬亮,E-mail:cjr.chjl@vip.163.com。

