依达拉奉联合高压氧治疗颅内动脉瘤术后脑血管痉挛的临床分析
李少林 马晓红 冀景芳(新乡市中心医院神经内科,河南 新乡 453000)
依达拉奉联合高压氧治疗颅内动脉瘤术后脑血管痉挛的临床分析
李少林 马晓红 冀景芳
(新乡市中心医院神经内科,河南 新乡 453000)
目的 研究分析依达拉奉联合高压氧治疗颅内动脉瘤术后脑血管痉挛的临床效果。方法 选取2013年5月至2015年5月我院收治的颅内动脉瘤术后患者86例,随机分为对照组、观察组,各43例。对照组给予依达拉奉治疗,观察组给予依达拉奉联合高压氧治疗,对比两组治疗前后大脑中动脉平均血流速度、脑血管痉挛发生率、神经功能缺损(NIHSS)评分、日常生活活动能力(MBI)评分和不良反应情况。结果 观察组治疗后大脑中动脉平均血流速度、脑血管痉挛发生率显著低于对照组,差异显著(P<0.05);观察组NIHSS评分显著低于对照组,差异显著(P<0.05);观察组MBI评分显著高于对照组,差异显著(P<0.05);观察组不良反应发生率与对照组相比,无明显差异(P>0.05)。结论 依达拉奉联合高压氧治疗颅内动脉瘤术后患者效果显著,值得推广。
依达拉奉;高压氧;颅内动脉瘤术;脑血管痉挛;疗效
颅内动脉瘤是引发蛛网膜下腔出血的主要原因。而脑血管痉挛是导致动脉瘤性蛛网膜下腔出血最为严重的并发症,其引起的缺血性脑损害极易引发患者预后不良[1]。依达拉奉作为新型氧羟自由基清除剂,可降低氧自由基情况,从而改善脑血管痉挛症状。高压氧治疗属于非药物和非侵入性治疗,能够有效保护神经,目前已被临床广泛运用[2]。本次研究选取我院收治的颅内动脉瘤术后脑血管痉挛患者给予依达拉奉联合高压氧治疗,效果满意。现总结如下。
1 资料与方法
1.1一般资料:选取我院收治的颅内动脉瘤术后患者86例,随机分为对照组、观察组,各43例。对照组男22例,女21例;平均年龄为(61.6±10.2)岁;体质量指数为(23.6±1.5)kg/m2;观察组男24例,女19例;平均年龄为(62.3±9.5)岁;体质量指数为(22.9± 1.6)kg/m2。两组患者均伴随头痛、意识障碍、认知功能障碍、偏瘫失语等临床症状。两组的性别、年龄和体质量指数等比较,无明显差异(P>0.05)。
1.2方法:对照组给予依达拉奉治疗,给予依达拉奉30 mg外加0.9%的生理盐水进行静脉滴注,2次/天,持续治疗4周;观察组给予依达拉奉联合高压氧治疗,给予依达拉奉30 mg外加0.9%的生理盐水进行静脉滴注,2次/天,同时使用高压氧治疗,保持氧舱压力为0.2 MPa,加压20 min,面罩吸纯氧约1 h,休息时间为10 min,之后缓慢减压20 min,常压出舱,1次/天,治疗时间为4周。
1.3评价指标:对比两组治疗前后脑血管痉挛发生率、大脑中动脉平均血流速度、神经功能缺损(NIHSS)评分、日常生活活动能力(MBI)评分和不良反应[3]。
1.4统计学分析:采用SPSS18.0统计学分析,计量资料用(±s)表示,组间比较行t检验,计数资料用[n(%)]表示,行χ2检验,P<0.05表明差异有统计学意义。
2 结 果
2.1两组治疗前后大脑中动脉平均血流速度和脑血管痉挛发生率对比:观察组治疗后大脑中动脉平均血流速度显著低于对照组,差异显著(P<0.05);且观察组出现脑血管痉挛1例,占2.33%(1/43);对照组出现脑血管痉挛9例,占20.93%(9/43),差异显著(P <0.05)。见表1。
表1 两组治疗前后大脑中动脉平均血流速度对比(±s,cm/s)
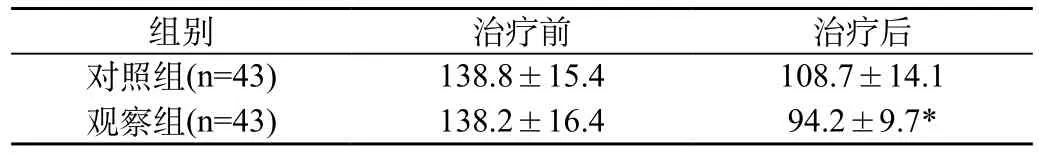
表1 两组治疗前后大脑中动脉平均血流速度对比(±s,cm/s)
注:与对照组相比,*P<0.05
组别 治疗前 治疗后对照组(n=43) 138.8±15.4 108.7±14.1观察组(n=43) 138.2±16.4 94.2±9.7*
2.2两组治疗前后NIHSS评分和MBI评分对比:观察组NIHSS评分显著低于对照组,差异显著(P<0.05);观察组MBI评分显著高于对照组,差异显著(P<0.05)。见表2。
表2 两组治疗前后NIHSS评分和MBI评分对比(±s,分)

表2 两组治疗前后NIHSS评分和MBI评分对比(±s,分)
注:与对照组相比,*P<0.05
时间 组别 NIHSS评分 MBI评分治疗前 对照组(n=43) 8.1±2.3 36.7±8.2观察组(n=43) 8.2±2.4 37.9±9.3治疗后 对照组(n=43) 5.8±1.8 68.4±11.3观察组(n=43) 3.3±1.1* 87.8±13.4*
2.3两组不良反应发生率对比:观察组出现1例丙氨酸转氨酶一过性上升、1例氧中毒、1例心电图异常,其不良反应发生率为6.98%(3/43);对照组出现2例丙氨酸转氨酶一过性上升、3例心电图异常,其不良反应发生率为11.63%(5/43);两组对比无明显差异(P>0.05)。
3 讨 论
脑血管痉挛是动脉瘤性蛛网膜下腔出血后出现的一种特有的阶段性、局限性或者弥漫性脑血管异常狭窄,致残率和病死率较高。目前,临床对于动脉瘤性蛛网膜下腔出血脑血管痉挛的发病机制尚未完全阐述,推测其与炎性反应、溶血产物、NO水平改变、细胞凋亡和血管壁增殖密切相关[4]。依达拉奉属于新型脑保护剂,分子结构含亲脂基团,血脑屏障通透率达60%左右。研究显示,对于颅内动脉瘤术后脑血管痉挛患者采用依达拉奉可显著降低不良反应发生率,缓解患者神经功能缺陷。此外,依达拉奉能够通过恢复血清S100B和内皮素-1正常水平改善动脉瘤性蛛网膜下腔出血后脑血管痉挛症状[5-6]。高压氧治疗是通过在高压舱内加压至超过1个大气压,从而通过吸入高氧气含量而显著使得机体内血管内分压和氧储量增加,最终到显著疗效。高压氧治疗能够显著减少患者梗死面积,提高神经功能,降低脑出血可能性[7]。
在本研究中,给予观察组依达拉奉联合高压氧治疗,其大脑中动脉平均血流速度显著低于对照组,差异显著(P<0.05),表明二者联合治疗能够有效清除氧自由基和脂质过氧化物,提高脑血管内氧分压,有效改善缺血区域氧气供应,缓解脑内炎症水刺激并抑制细胞凋亡。观察组脑血管痉挛发生率为2.33%,显著低于对照组的20.93%,差异显著(P<0.05);观察组NIHSS评分显著低于对照组,差异显著(P<0.05);观察组MBI评分显著高于对照组,差异显著(P <0.05);两组不良反应无明显差异(P>0.05);此研究结果与林俏明[8]等研究一致,表明脑血管痉挛发生概率,与能增加大脑灌注,改善水肿情况具有显著相关性,尽可能的降低脑血管痉挛发生率可保护患者神经,增强日常生活能力。
综上所述,依达拉奉联合高压氧治疗颅内动脉瘤术后患者效果显著,能够显著降低脑血管痉挛发生率,缓解患者神经功能缺损,提高日常生活活动能力,值得推广。
[1] 王倅旭,高禄斌,闵瑞雪,等.依达拉奉联合辛伐他汀治疗颅内动脉瘤破裂术后脑血管痉挛疗效观察[J].山东医药,2013,53(22):69-70.
[2] Shang H,Cui D,Yang D,et al.The radical scavenger edaravone improves neurologic function and perihematomal glucose metabolism after acute intracerebral hemorrhage[J].J Stroke Cerebrovasc Dis,2015,24(1):215-222.
[3] 龙先喻,黄晓松,袁波,等.颅内动脉瘤性蛛网膜下腔出血血管痉挛治疗的临床探讨[J].临床神经外科杂志,2012,9(2):76-77.
[4] 王玉刚.颅内动脉瘤性蛛网膜下腔出血血管痉挛治疗的临床研究[J].航空航天医学杂志,2013,24(3):296-297.
[5] Okamura K,Tsubokawa T,Johshita H,et al.Edaravone, a free radical scavenger, attenuates cerebral infarction and hemorrhagic infarction in rats with hyperglycemia[J].Neurol Res,2014,36(1): 65-69.
[6] Shokrzadeh M,Shaki F,Mohammadi E, et al.Edaravone decreases paraquat toxicity in a549 cells and lung isolated mitochondria[J]. Iran J Pharm Res,2014,13(2):675-681.
[7] 郭文才,吴勇,李锐.颅内动脉瘤性蛛网膜下腔出血术后症状性脑血管痉挛的影响因素分析[J].中国现代医生,2015,53(5):7-9.
[8] 林俏明,李嫦娥,范玉华,等.依达拉奉联合高压氧治疗颅内动脉瘤术后脑血管痉挛的临床疗效[J].肿瘤药学,2015,5(2):130-133.
R743.3
B
1671-8194(2016)22-0171-02

