纤维支气管镜下肺泡灌洗术对老年COPD合并肺癌的诊断与治疗价值
李 强
纤维支气管镜下肺泡灌洗术对老年COPD合并肺癌的诊断与治疗价值
李强
目的探讨肺泡灌洗术联合纤维支气管镜在老年慢性阻塞性肺疾病(COPD)合并肺癌中的诊断与治疗。方法将109例老年COPD合并肺癌患者随机分为2组,治疗组56例,使用纤维支气管镜肺泡灌洗术进行治疗;对照组53例,使用常规治疗方法治疗。对比2组患者临床症状消失时间、X线片正常时间、住院时间以及比较2组患者入院第10天肺功能情况,同时对治疗组患者的肺泡灌洗液进行细菌学检查。结果入选的109例老年COPD合并肺部恶性肿瘤患者均同时存在肺不张情况。治疗组患者的临床症状消失时间、X线片显示恢复正常的时间以及住院时间均显著短于对照组,且差异均具有统计学意义(P<0.05)。入院10天时,治疗组患者有一半以上肺不张情况得到治愈,治愈率(57.14%)显著高于对照组(28.31%),且差异具有统计学意义(P<0.05);好转率略低于对照组,差异无统计学意义(P>0.05);无效率(5.36%)显著低于对照组(30.18%),差异具有统计学意义(P<0.05)。治疗组患者肺部均有不同程度细菌感染,肺泡灌洗液细菌阳性检出率为32.14%,其中检出肺炎链球菌5例、肺炎克雷伯菌3例、铜绿假单胞菌2例、卡他莫拉菌3例、流感嗜血杆菌2例、金黄色葡萄球菌2例和白色念珠菌1例。所有菌株均对头孢三代敏感。结论纤维支气管镜下肺泡灌洗术对老年COPD合并肺癌的诊断和治疗的效果显著,值得在临床上推广。
慢性阻塞性肺疾病;肺癌;肺泡灌洗术;纤维支气管镜;诊断;治疗
(The Practical Journal of Cancer,2016,31:1296~1298)
慢性阻塞性肺病(COPD)是一种在老年人中较为常见的多发的肺部疾病,以持续存在的气流受限为特征,通常呈进行发展,与肺部对香烟、烟雾等有害气体或有害颗粒的异常炎症反应有关[1]。COPD是随年龄增长患病率逐渐增高的一种疾病,严重影响老年人健康和生活质量,目前居全球死亡原因的第4位[2]。COPD合并肺癌,在老年人中常见且进一步增加了诊断和治愈的难度。本研究利用肺泡灌洗术与纤维支气管镜对COPD合并肺癌患者进行了诊治,现将结果报告如下。
1 资料与方法
1.1一般资料
选择2013年1月-2014年12月本院呼吸科及ICU住院的COPD合并肺癌老年患者109例,均根据卫生部2011年颁发的《慢性阻塞性肺疾病诊断标准》,确诊为COPD;胸部X射线或CT照影确诊为肺癌且同时存在肺不张症状。109例患者中男性62例,女性47例;年龄51~74岁,平均62岁。经胸部CT 平扫+增强节段定位发现右肺上叶不张25例,右肺中叶不张21例,右肺下叶不张15例;左肺上叶不张16 例,左肺下叶不张19例;2 个及以上肺段不张的8例,右肺全肺不张3例,左肺全肺不张2例。53例患者或家属拒绝支气管镜检查治疗,进行常规治疗:抗感染、平喘、祛痰、纠正水、电解质和酸碱失衡等,作为对照组进行观察。余56例经患者或家属签字同意,在常规治疗的基础上给予纤维支气管镜检查,经纤维支气管镜肺泡灌洗治疗,作为治疗组进行观察,并将肺泡灌洗液进行常规细胞学检查及培养。2组患者在性别、年龄、身体基本状况以及病程等方面比较,差异无统计学意义(P>0.05),具有可比性。
1.2诊疗方法
2组患者均给予祛痰、平喘、抗感染、吸氧、纠正水电解质紊乱及营养支持等基础治疗;治疗组患者在入院后2~6天内进行纤维支气管检查1~3次。具体方法为:检查前禁食6~8 h,检查前先给予高浓度吸氧,待血氧达到一定饱和程度,术前提前20 min 肌肉注射地西泮0.2 mg/kg和阿托品0.02 mg/kg,麻醉用药为利多卡因,施行局部麻醉(气管内喷洒麻醉),操作均在心电图、动脉血氧饱和度(SaO2)和血压监测下进行。纤维支气管镜型号为日本奥林巴斯BF TYPE P260F,直径为2.8 mm,纤维支气管镜经鼻插入,检查部位包括鼻咽部、会厌、声门、气管、支气管直至第3 级分支开口。当遇到检查部位有黏性分泌物及凝血块时,用低负压对分泌物进行反复吸引,并用10~20 ml 的37 ℃ 9 g/L的 氯化钠溶液进行反复冲洗。正常肺段灌洗1~2 次,病变肺段灌洗3~4 次,支气管肺泡灌洗液(BALF)经支气管镜吸引孔回收至一次性无菌硅化收集器,于30 min内送检,进行细菌学检查及培养。
1.3观察指标
(1)比较2组患者临床症状消失时间、X线片观察肺恢复情况和住院时间。(2)比较2组患者入院第10天肺功能情况:其中,肺不张阴影面积缩小不明显或仍大于治疗前50%认为未愈,肺不张阴影面积缩小至50%及以下为好转,完全舒张为痊愈。(3)治疗组患者支气管肺泡灌洗液细菌学检查。
1.4统计学处理
2 结果
2.1纤维支气管镜治疗组与对照组临床症状消失时间、X线片正常时间和住院时间比较
经纤维支气管镜合并肺泡灌洗治疗的患者的临床症状消失时间、X线片显示恢复正常的时间以及住院时间均显著短于对照组,且差异均具有统计学意义(P<0.05),见表1。

表1 纤维支气管镜治疗组与对照组恢复时间和住院时间比较±s,d)
2.2纤维支气管镜治疗组与对照组肺功能情况比较
表2为 COPD合并肺不张患者入院10天时进行的肺功能,主要是肺复张检查情况,从表中可以看出,治疗组患者有一半以上痊愈,痊愈率(57.14%)显著高于对照组(28.31%),且差异具有统计学意义(P<0.05);好转率略低于对照组,差异无统计学意义(P>0.05);无效率(5.36%)显著低于对照组(30.18%),差异具有统计学意义(P<0.05)。
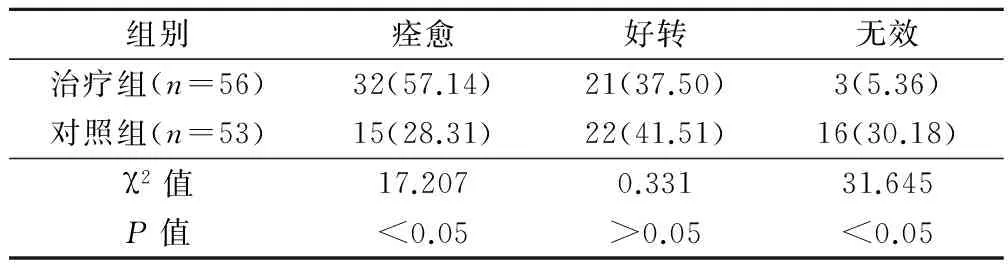
表2 纤维支气管镜治疗组与对照组肺复张情况比较(例,%)
2.3治疗组患者肺泡灌洗液细菌学检查结果
治疗组患者的肺泡灌洗液细菌阳性检出率为32.14%,其中检出肺炎链球菌5例、肺炎克雷伯菌3例、铜绿假单胞菌2例、卡他莫拉菌3例、流感嗜血杆菌2例、金黄色葡萄球菌2例和白色念珠菌1例。见表3。所有菌株均对头孢三代敏感。

表3 治疗组患者肺泡灌洗液细菌学检查结果
3 讨论
COPD患者由于长期缺氧导致心肺损害,严重时甚至发生全身多器官损伤,老年COPD 患者大多心肺功能差,全身抵抗力低下及营养不良,常伴有脑血管病,呼吸肌疲劳,咳嗽无力,排痰困难等症状,尤其合并发生肺不张后,导致肺病部感染,从而进一步加重低氧血症,如不及时治疗,将导致心肺功能衰竭,呼吸功能衰竭死亡,且死亡率升高[3]。对于COPD合并肺癌同时存在肺不张的患者,治疗关键是清除分泌物、保持呼吸道畅通、改善肺通气功能和换气功能。国内已有不少研究报道了利用纤维支气管镜肺泡灌洗治疗由肺癌引起的肺不张,均能够取得较理想效果[4]。较之常规的祛痰、平喘、抗感染和吸氧等治疗方法,纤维支气管镜吸痰,能够直接观察到段及段以下支气管,吸出分泌物及脓栓,解除阻塞,改善氧合。局部肺泡灌洗可减轻感染刺激,使不张的肺开始复张。两者联合使用,可缩短病程,减少对肺功能的影响,减少并发症的产生[5]。
肺部肿瘤多合并肺不张的发生[6],可能的原因为恶性肿瘤出自支气管,管腔阻塞所致。本研究中56例老年COPD合并肺癌患者接受了纤维支气管镜肺泡灌洗治疗,与对照组相比,其临床症状的消失时间平均约为8天,显著少于对照组(平均13天),且差异具有统计学意义(P<0.05)。通过X线片检查发现,治疗组肺部复张恢复正常的时间,以及患者住院的时间,都显著少于对照组(P<0.05)。说明纤维支气管镜肺泡灌洗治疗能显著加快患者的康复时间,缩短患者被疾病折磨的痛苦时间以及相对减少患者的住院开销。在入院第10天对治疗组和对照组进行X线片检查肺功能情况,观察到治疗组的肺部复张有效率为94.64%,显著高于对照组的69.82%,且差异具有统计学意义(P<0.05),其中有超过一半的治疗组患者X线片显示痊愈。可见纤维支气管镜肺泡灌洗法在临床上显示出更好的治疗效果。同时,本研究对治疗组患者的肺泡灌洗液进行了细菌学检查和培养,结果显示细菌阳性检出率为32.14%,其中发现最多的为肺炎链球菌。由于COPD 恶化时最常见的致病菌为肺炎链球菌、流感嗜血杆菌、卡他莫拉菌[7],肺泡灌洗液细菌的检出,提示患者有恶化的趋势或已经恶化,需要联合抗菌药物进行治疗。我们在术后运用头孢三代对肺泡灌洗液细菌检查阳性患者进行治疗,收到了较好效果。
另外,老年COPD合并肺癌患者的身体和肺部组织较脆弱,在使用纤维支气管进行侵入性检查时,要求操作者具有较高的临床技能及对适应证的控制能力。因此,本研究中的操作者均经过充分培训且有一定的操作经验。在操作过程中,应注意严密监测患者的生命体征变化,如果血氧饱和度低于80%时,应立即停止操作。在操作时,动作要轻柔,准确,应避免持续吸引,缩短支气管留镜时间,时刻注意保证充足供氧。另外,对于老年患者的术后护理,可以参考CAT评分,对患者的生活质量和临床治疗效果进行评估,对患者肺功能、吸烟、呼吸困难指数等与患者预后密切相关的因素进行控制[8]。
[1]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2007年修订版)〔J〕.中华结核和呼吸杂志,2007,30(1):6-17.
[2]Rabe KF,Hurd S,Anzueto A,et al.Global strategy for the diagnosis,management,and prevention of chronic obstructive pulmoary disease:GOLD executive summary〔J〕.Am J Respir Crit Care Med,2007,176(6):532-555.
[3]刘大为.实用重症医学〔M〕.北京:人民卫生出版社,2010:510.
[4]徐家禄,刘德群,陈建勇,等.纤维支气管镜对肺不张病因诊断的临床应用〔J〕.中国当代医药,2014,21(12):158-160.
[5]Zaccard CR,Schell RF,Spiegel CA,et al.Efficacy of bilateral bronchoalveolar lavage for diagnosis of ventilator-associated pneumonia〔J〕.J Clin Microbiol,2009,47(9):2918-2924.
[6]李红兵.纤维支气管镜对肺不张病因诊断的应用价值〔J〕.中国社区医生,2014,30(32):121-122.
[7]蔡柏蔷.科学认识、重视防治、勇于探索——评析国内外慢性阻塞性肺疾病诊断和治疗新指南〔J〕.内科理论与实践,2007,2(5):287-291.
[8]李永兰.CAT评分和COPD患者预后因素的关系研究〔J〕.安徽医药,2014,18(12):2125-2127.
(编辑:甘艳)
Values of Bronchoalveolar Lavage and Fiberoptic Bronchoscopy in the Diagnosis and Treatment of COPD Combined with Lung Cancer in Elderly Patients
LI Qiang.
Chongqing Dazu District People’s Hospital,Chongqing,402360
ObjectiveTo observe the value of fiberoptic bronchoscopy and bronchoalveolar lavage in the diagnosis and treatment of COPD combined with lung cancer in elderly patients.MethodsCOPD combined with lung cancer in elderly patients were divided into 2 groups.In the treatment group,bronchoalveolar lavage and fiberoptic bronchoscopy were conducted on 56 patients.In the control group,the regular treatment was applied on 53 patients.ResultsAll the patients were diagnosed with atelectasis in the treatment group,the time of clinical symptoms of atelectasis disappeared was much shorter than that of the control group(P<0.05).In the meantime,both the total recovery time by X-ray examination and the duration of the hospital stay was significantly different between the treatment group and the control group(P<0.05).The effective rate of the treatment was 94.64% which was significantly higher than the control group(69.82%,P<0.05).The phlegm bacterial culture positive percentage of the treatment group was 32.14%,all the examined bacterial cultures were sensitive to the Tertiary-generation cephalosporin.ConclusionBronchoalveolar lavage,fiberoptic bronchoscopy method and bacterial examination of bronchoalveolar lavage phlegm play irreplaceable roles in the diagnosis and treatment of COPD combined with lung cancer in elderly patients.
COPD;Lung cancer;Bronchoalveolar lavage;Fiberoptic bronchoscopy;Diagnosis;Treatment
402360 重庆市大足区人民医院
10.3969/j.issn.1001-5930.2016.08.024
R734.2
A
1001-5930(2016)08-1296-03
2016-01-08
2016-05-17)

