腹腔镜下根治性子宫切除术治疗宫颈癌的效益与风险探讨
周敏 李琳
[摘要]目的:探讨腹腔镜下根治性子宫切除术治疗宫颈癌的效益与风险。方法:选取我院妇科收治的160例宫颈癌患者,随机分为两组,观察组80例采用腹腔镜下根治性子宫切除术(LRH),对照组80例采用经腹根治性子宫切除术(ARH),比较两组患者术中、术后各项指标(包括手术时间、术中失血量、淋巴结清扫数、切缘残留、首次肛门排气时间、术后盆腔引流量、住院天数、住院总费用及手术相关并发症),并对两种治疗方式的优缺点进行对比分析。结果:LRH组在术中失血量、术后肛门首次排气时间、住院时间、术后盆腔引流量及手术并发症方面优于ARH组(P<0.05),但两组手术时间、淋巴结清扫数目、切缘残留及住院总费用比较差异无统计学意义(P>0.05)。结论:LRH手术治疗宫颈癌在技术上是安全可行的,具有创伤小、失血少、肠道功能恢复快及住院时间短等优势,并且可达到与ARH手术相同的根治效果,具有较好的效益和风险比,值得临床推广应用。
[关键词]腹腔镜;子宫切除术;宫颈癌;效益与风险
[中图分类号]R713.4 [文献标志码]A
宫颈癌是最常见的妇科恶性肿瘤之一,其发病率位居全球女性恶性肿瘤第三位,高发年龄为35~60岁,近年来其发病年龄呈年轻化趋势。据全国肿瘤登记中心发布的《2015中国肿瘤登记年报》显示,宫颈癌在所有恶性肿瘤中发病率和死亡率分别排在第七位和第十位,严重威胁着妇女的健康,手术是治疗宫颈癌最有效的方法,随着微创技术的不断发展,腹腔镜技术逐渐在根治性子宫切除手术中得到应用,虽然宫颈癌腹腔镜手术在2015年NCCN宫颈癌临床实践指南中仍未被采用,但目前国内外有学者通过临床对比研究证实腔镜技术在肿瘤根治上是安全的,且具有微创、出血少、术野清晰、恢复快及住院时间短等优势,近年来已渐为临床所关注。本研究根据笔者临床经验拟对腹腔镜下根治性子宫切除术治疗宫颈癌的效益与风险进行探讨。现报告如下。
1 资料与方法
1.1 一般资料
选取我院妇科2013年6月至2014年6月住院的160例宫颈癌患者,年龄27~70(48±4.5)岁,入选标准:所有患者术前均经宫颈活检、诊断性刮宫或宫颈口脱出物病理学证实为恶性肿瘤,采用2009年国际妇产科联盟(FIGO)宫颈癌临床分期和手术病理分期标准:其中Ⅰa期32例,Ⅰb1期50例,Ⅰb2期34例,Ⅱ a期44例,腺癌52例,鳞癌84例,宫颈小细胞癌24例,既往有高血压12例,有糖尿病8例,根据疾病分期及患者意愿,观察组80例接受腹腔镜下子宫切除术(LRH),对照组80例接受开腹子宫切除术(ARH)。排除标准:既往有腹部手术史、严重心肺功能障碍及凝血障碍、远处转移及中转开腹的病例等,全部患者均由同一组手术医师完成,两组患者在年龄、宫颈癌的临床和病理分期及既往史等一般资料方面比较无显著性差异,具有可比性。
1.2 手术分组及方法
所有患者按随机原则分为LRH组与ARH组,均按照标准术式进行腹腔镜及开腹宫颈癌根治术,具体手术方法详见参考文献。
1.3 观察指标
收集两组手术时间、术中失血量、淋巴结清扫数、切缘残留、首次肛门排气时间、术后盆腔引流量、住院天数、住院总费用及手术相关并发症(包括切口感染、尿路感染、尿潴留、脏器损伤、下肢深静脉血栓及淋巴囊肿等)。
1.4 统计学方法
应用SPSS19.0软件进行统计学分析,计量资料数据以均数±标准差(x±s)表示,计量资料比较采用t检验,计数资料采用x2检验,检验水准取α=0.05,P<0.05认为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标比较
LRH组手术时间、淋巴结清扫数目和切缘残留与对照组比较均无明显差异(P>0.05),但术中失血量少于ARH组(P<0.05)。见表1。
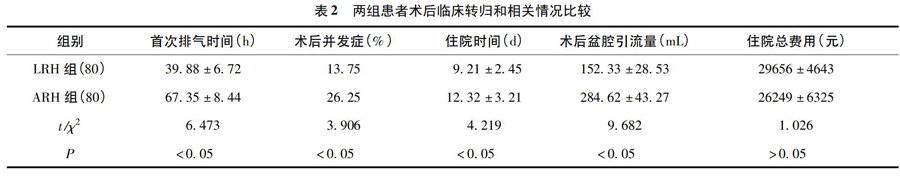
2.2 两组患者术后临床转归和相关情况比较
LRH组术中出现肠管灼伤1例,下肢深静脉血栓2例,术后尿潴留及尿路感染各2例,淋巴囊肿2例,阴道感染2例,并发症发生率13.75%(11/80);ARH组出现切口感染3例,下肢深静脉血栓3例,腹部切口脂肪液化4例,淋巴囊肿3例,尿潴留3例,输尿管损伤1例,阴道感染4例,并发症发生率26.25%(21/80),均通过保守治愈后出院,二组手术并发症比较差异有统计学意义(P<0.05);LRH组患者术后肛门首次排气时间、住院时间及术后盆腔引流量与ARH组比较差异有统计学意义(P<0.05),但二组患者住院总费用比较无显著性差异(P>0.05)。见表2。
3 讨论
宫颈癌在我国发病率较高,开腹根治性子宫切除及淋巴结清扫是治疗早期宫颈癌患者的传统术式,而腹腔镜下根治性子宫切除术是近年来在开腹根治性子宫切除技术基础上发展起来的一种微创技术,有学者研究认为其具有微创、出血少、术后恢复快、住院时间短及术后疼痛轻等优势。结合本研究及目前国内外其它学者的相关研究,现将腹腔镜下根治性子宫切除术的效益归纳如下:(1)目前腔镜下手术分离时主要使用超声刀,在分离组织过程中可进行及时有效的止血操作,避免创面大量出血,腹腔镜的放大效应可使手术视野更加清晰,便于术者对重要血管、神经及解剖关系的辨认更为精准,可预防性避开易出血组织;(2)国内外有文献已经证实腹腔镜手术切口小,与经腹手术相比接触外界环境机会较少,可减少医源性感染的机会,并且腔镜手术对胃肠道干扰较小,减少了胃肠道刺激,有利于术后胃肠道功能恢复。本研究中LRH组在术中失血量、肠道恢复时间等方面较ARH组具有优势,与国内外学者研究结果基本相符;(3)有学者采用腹腔镜广泛子宫切除联合盆腔淋巴结清扫术治疗Ⅰ a~Ⅱb期宫颈癌患者,结果表明,腹腔镜组淋巴结清扫个数与开腹组相比无显著性差异。本研究在淋巴结清扫个数方面两组比较无明显差异,表明LRH手术可以达到与ARH手术一样的肿瘤根治效果,同国内外文献报告结果一致;(4)随着腹腔镜手术器械的发展以及手术操作经验的积累,其手术适应证已呈扩大趋势,尤其对于术前检查未明确的偏晚期肿瘤(包括肺、直肠、膀胱及肝脏微小结节转移)行腹腔镜探查术有一定优势,可免去患者开腹长切口探查的缺点,有利于减轻术后切口方面的相关并发症。(5)术后并发症发生率是评价手术安全性的重要指标之一,国外研究认为,腹腔镜手术对机体免疫系统的抑制作用比经腹手术要小,因而腹腔镜手术后的局部或其他系统的感染发生率比开腹手术低,开腹手术并发症发生率较高与手术切开较大、术后腹腔粘连较重、肠道功能恢复慢等因素有关;本研究证实LRH组在手术并发症方面优于ARH组(P<0.05);(6)腹腔镜手术只要遵循肿瘤根治性切除原则,可以达到与开腹相似的远期效果,评价标准包括5年生存率、局部复发率及无病生存率等,Lee等长期随访结果发现,腹腔镜下根治性子宫切除术与开腹手术5年生存率基本一致;Nam等的回顾性研究发现,腔镜下根治性子宫切除手术与开腹手术在治疗宫颈癌的复发率和无病生存率方面比较无显著性差异:杜文静等通过系统评价LRH治疗宫颈癌的有效性和安全性,认为LRH的远期疗效尚需更多大样本、高质量RCT去进一步验证。
虽然LRH较ARH有一定的优势,但也存在一定的不足之处:(1)腹腔镜手术必须建立在能熟练掌握开腹宫颈癌根治术的基础上,且需经过专业训练,同时必须遵循肿瘤根治性切除原则(包括肿瘤的完整切除、无瘤操作、足够切缘及淋巴结清扫彻底等),否则容易带来误伤局部组织器官、肿瘤组织清除不彻底、肿瘤易复发等并发症,影响患者的预后;(2)高龄体弱、既往有下腹部手术史、不能耐受长时间气腹、心肺功能不全以及肿瘤瘤体巨大等因素都是开展腔镜手术的禁忌症;(3)腹腔镜手术难度较高、学习曲线长及需要手术团队的密切合作,加上腹腔镜手术器械较昂贵,在基层医院迅速发展和推广有一定的困难;(4)瘤体较小时腔镜下辨认有一定的困难,且盆腔有限的空间往往使切割缝合的操作难度增加,与其他腔镜手术一样,腹腔镜下根治性子宫切除术也有一定的中转开腹比例,有学者认为腔镜手术采用CO2气腹可能会导致手术切口及戳孔口肿瘤细胞种植转移,并且经trocar孔取出肿瘤标本时,肿瘤标本可能破裂污染腹腔。
总之,LRH较ARH相比可能手术时间稍延长,但具有创伤小、术中失血少、恢复快及住院时间短等优点,且可以达到与ARH手术相同的根治疗效,有明显的效益,虽然也存在一定风险,但LRH已成为宫颈癌微创治疗的重要组成部分,拓宽了微创技术在宫颈肿瘤手术中的应用,临床上值得推广。
(收稿日期:2015-07-28)