泼尼松龙治疗腹型紫癜患儿128例
翟粉竹
(濮阳县人民医院, 河南 濮阳 457100)
泼尼松龙治疗腹型紫癜患儿128例
翟粉竹
(濮阳县人民医院, 河南 濮阳 457100)
目的分析糖皮质激素治疗腹型紫癜患儿的时机和方法。方法选取该院2010年11月—2014年11月收治的128例腹型紫癜患儿为研究对象,随机分为Ⅰ、Ⅱ、Ⅲ、Ⅳ组,各32例。所有患儿均接受基础治疗,Ⅰ组于早期按常规方式给予泼尼松龙;Ⅱ组于早期大剂量泼尼松龙冲击治疗;Ⅲ组于晚期按常规方式给予泼尼松龙;Ⅳ组于晚期给予大剂量泼尼松龙静脉滴注。观察四组患儿皮疹和消化道症状缓解时间。比较四组患儿治疗期间不良反应发生情况。结果Ⅱ组患儿皮疹和消化道症状缓解时间[(5.12±1.76)d、(2.52±1.34)d],均显著优于Ⅰ、Ⅲ、Ⅳ组(P<0.05);四组不良反应发生率比较,差异无统计学意义(P>0.05)。结论早期大剂量糖皮质激素冲击治疗腹型紫癜患儿能有效改善患儿临床症状,无明显不良反应发生。
腹型紫癜;糖皮质激素;治疗时机;方法
腹型过敏性紫癜即在皮肤或黏膜发生紫癜的同时伴有腹痛、便血等消化道症状,是儿童变态反应性疾病较为常见的一种,已证实与感染、食物过敏、免疫等因素有关。其发生可对患儿生命安全构成严重影响,积极开展对症治疗,解除临床症状,控制病情是改善预后的关键[1]。糖皮质激素具有抗炎、抗过敏及免疫抑制作用,是临床治疗腹型紫癜的常用药。基于儿童机体耐受性差,临床用药的时机选择须慎重。本文以濮阳县人民医院收治患者为研究对象,通过随机对照试验,分析腹型紫癜患儿应用糖皮质激素治疗的时机和方法,现报告如下。
1 资料与方法
1.1一般资料选取该院2010年11月—2014年11月收治的128例腹型紫癜患儿为研究对象,所有入选病例均符合《实用儿科学》第7版过敏性紫癜诊断标准[2]。按随机数字表法分为Ⅰ、Ⅱ、Ⅲ、Ⅳ组,每组各32例。Ⅰ组男21例,女11例;年龄4~11(7.3±3.5)岁。Ⅱ组男23例,女9例;年龄3~12(6.8±4.2)岁。Ⅲ组男19例,女13例;年龄3~10(6.7±3.6)岁。Ⅳ组男20例,女12例;年龄4~10(6.7±4.1)岁。所有患儿均排除其他严重系统性疾病,并由患儿家属签署知情同意书,临床基线资料组间差异无统计学意义(P>0.05),具有可比性。
1.2方法所有患儿入院后均接受抗生素、止痛退热等基础治疗。Ⅰ组早期即行静脉滴注泼尼松龙(山东新华制药股份有限公司,国药准字H37022910),2~6 mg/(kg·d),40滴/min,1次/d,连续使用3~5 d,症状缓解后改为口服泼尼松(广东邦民制药厂有限公司,国药准字H44021838)0.5 mg/(kg·d),连续治疗3个月。Ⅱ组以早期大剂量糖皮质激素冲击治疗,静脉滴注泼尼松龙,10~15 mg/(kg·d),50滴/min, 1次/d,连续治疗3 d后,视病情改为口服泼尼松0.5 mg/(kg·d),连续治疗3个月。Ⅲ组于晚期常规泼尼松龙治疗,治疗方法和疗程同Ⅰ组。Ⅳ组于晚期大剂量泼尼松龙冲击治疗,治疗方法和疗程同Ⅱ组。每12 h对消化道症状进行评估,并据此调整治疗剂量。早期指消化道症状出现至使用激素时间≤3 d,晚期指消化道症状出现至使用激素时间>3 d。
1.3观察指标①观察四组患儿皮疹消退、消化道症状缓解时间。②观察四组患儿治疗期间不良反应发生情况。
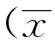
2 结果
2.1各组患儿临床症状缓解时间Ⅱ组患儿皮疹、消化道症状缓解时间均显著优于Ⅰ、Ⅲ、Ⅳ组,组间比较差异有统计学意义。见表1。

表1 各组患儿临床症状缓解时间比较
注:与Ⅰ、Ⅲ、Ⅳ组比较,1)P<0.05。
2.2各组不良反应发生情况Ⅰ组发生肾功能损害3例,钠水潴留4例,消化道反应2例,总发生率为28.13%。Ⅱ组发生肾功能损害2例,钠水潴留5例,消化道反应3例,总发生率为31.25%。Ⅲ组发生肾功能损害3例,钠水潴留3例,消化道反应2例,总发生率为25%。Ⅳ组发生肾功能损害2例,钠水潴留3例,消化道反应3例,总发生率为25%。
3 讨论
过敏性紫癜是一种主要侵犯毛细血管的变态反应性疾病,根据患者症状、体征的差异,可分为单纯型、腹型、关节型、肾型、混合型等不同类型[3]。消化道出血、腹痛等是腹型紫癜患儿主要症状,尽早改善症状,减轻患儿痛苦,有效控制病情进展是目前腹型紫癜的主要治疗目标。泼尼松龙是临床常用的糖皮质激素,具有良好的抗感染、抗过敏、抗病毒功效,并可发挥抗炎及免疫抑制功能,抑制和迅速清除免疫复合物,改善炎症反应,从而缓解消化道出血等症状。因此,泼尼松龙是临床用于治疗腹型紫癜的首选药[4]。
长期以来,糖皮质激素在腹型紫癜儿童中的治疗时机与方法一直备受争议。其使用剂量与效果很大程度上取决于患儿体内炎症反应程度、发病时间及受体对激素敏感性,因此临床多根据患儿治疗后症状缓解情况调整给药剂量[5]。大剂量泼尼松龙冲击治疗能在短时间内达到抗炎和免疫抑制作用,有利于消化道出血症状的尽早缓解,控制病情进展。赵丽丽等[6]研究也发现,早期使用大剂量甲基泼尼松龙冲击治疗后,紫癜患儿急性期症状缓解时间显著低于常规用药组,且病情反复率为15.63%,显著低于常规对照组68.75%。本文结果提示,Ⅱ组患儿皮疹和消化道症状缓解时间分别为(5.12±1.76)d和(2.52±1.34)d,均显著优于Ⅰ、Ⅲ、Ⅳ组(P<0.05),与以往文献报道相符[8],提示早期大剂量糖皮质激素冲击治疗腹型紫癜儿童可迅速缓解患儿临床症状,对控制病情发展和改善患儿预后具有重要意义。另外,本文结果还显示四组不良反应比较,差异无统计学意义,且未发生因严重不良反应中断治疗的病例,说明大剂量糖皮质激素冲击治疗并不显著增加不良反应,用药安全性良好,故认为早期大剂量糖皮质激素冲击治疗是治疗腹型紫癜患儿理想的治疗方案。
综上,早期大剂量糖皮质激素冲击治疗腹型紫癜患儿疗效显著,能迅速改善患儿临床症状,且不良反应发生率较低,具有一定临床应用价值。
[1]周纲,朱信强.腹型过敏性紫癜并渗出性腹膜炎19例临床分析[J].临床误诊误治,2013,26(4):28-30.
[2]胡亚美,诸福棠.实用儿科学[M].7版.北京:人民卫生出版社,2002.
[3]苏琳,王晓晔,崔华雷,等.52例儿童腹型过敏性紫癜诊疗分析[J].临床小儿外科杂志,2012,11(1):28-29.
[4]梅江华,王卫力.小儿腹型过敏性紫癜胃镜早期诊断及甲泼尼龙琥珀酸钠治疗疗效观察[J].陕西医学杂志,2012,41(6):760-761.
[5]李燕林,王永清,朱迪卿,等.抗幽门螺杆菌治疗儿童腹型过敏性紫癜的临床疗效[J].江苏医药,2015,41(20):2415-2416.
[6]赵丽丽,丁显春,杜清勉,等.不同剂量甲基强的松龙治疗儿童腹型过敏性紫癜的疗效观察[J].中国医药导报,2012,9(12):187-188.
[7]杨颖越,姚爱丽.儿童腹型过敏性紫癜49例诊治体会[J].陕西医学杂志,2012,41(9):1240-1240.
[8]韩琴,潘颖.儿童腹型过敏性紫癜54例临床观察[J].中国基层医药,2012,19(24):3729-3730.
[责任编校:李振江]
2015-07-25
翟粉竹(1970-),女,河南省濮阳市人,本科,主治医师,从事临床小儿内科工作。
R 725.9
B
1008-9276(2016)05-0405-02

