胸部结节病的CT诊断
李巨春,李咏梅,时晓清,易兴亮(.开县中医院放射科,重庆405400;.重庆医科大学附属第一医院,重庆40006)
胸部结节病的CT诊断
李巨春1,李咏梅2,时晓清2,易兴亮1(1.开县中医院放射科,重庆405400;2.重庆医科大学附属第一医院,重庆400016)
目的综合分析胸部结节病的CT表现,进一步提高对该病影像表现的认识。方法分析2005年5月至2014年5月经穿刺活检、病理检查证实及大剂量激素冲击治疗明显好转的13例胸部结节病患者的CT表现。结果13例患者中对称性双侧肺门淋巴结增大9例(69.2%),伴右侧气管旁淋巴结增大4例(30.8%),伴隆突下淋巴结增大3例(23.1%),伴主肺动脉窗淋巴结增大2例(15.4%);仅右侧肺门淋巴结增大2例(15.4%),右侧肺门淋巴结增大伴右侧气管旁淋巴结肿大1例(7.7%),仅见主肺动脉窗淋巴结肿大1例(7.7%)。双肺沿支气管血管束分布多发微小结节影4例,双肺显示纤维化改变2例;小叶间隔不均匀增厚4例,胸膜下散在分布小结节3例。结论对称性双侧肺门淋巴结增大、伴或不伴纵隔淋巴结增大及双肺沿支气管血管束分布的微小结节影对胸部结节病的诊断具有重要价值,影像学表现不典型者需密切结合临床,必要时进行穿刺活检确诊。
结节病/放射摄影术;胸部疾病/放射摄影术;体层摄影术,X线计算机;诊断,鉴别
结节病是一种病因不明的非干酪性肉芽肿疾病,可累及全身多个器官,包括肺、肝、脾、淋巴结、皮肤、肌肉、神经中枢等,胸部结节病在结节病中最常见,肺及胸内淋巴结受累者占全部结节病患者的90.0%[1-3]。该病为自限性疾病,大多数患者具有逐渐缓解的趋势,预后良好,病程常小于2年。本研究收集本院经临床穿刺活检、病理检查证实及激素冲击治疗后症状明显好转的13例胸部结节病患者的临床资料,仔细分析、总结其CT征象,现报道如下。
1 资料与方法
1.1一般资料收集2005年5月至2014年5月经临床穿刺活检、病理检查证实及激素冲击治疗后症状明显好转的13例胸部结节病患者的临床资料,其中男3例,女10例;年龄35~67岁,中位年龄50岁;经临床穿刺活检、病理检查证实8例,经临床症状及体征和激素冲击治疗好转证实5例;无临床症状及体征6例,有临床症状及体征7例;主要临床表现为反复干咳少痰、乏力、低热、食欲减退、胸痛等,个别患者皮肤可见红斑或凸起。
1.2方法
1.2.1CT检查扫描机采用美国GE公司生产的Prospeed FI单排螺旋CT机,扫描层面从胸廓入口平面至肋膈角平面,层厚10 mm,层间距10 mm,螺距为1.0,对感兴趣区进一步进行薄层扫描,采用2 mm层厚,2 mm层间距。增强扫描采用非离子型对比剂——碘佛醇注射液(320 mgI/mL)100 mL,流率2.0~3.0 mL/s,注射开始后20 s开始扫描。13例患者中经CT平扫后注射碘佛醇增强扫描8例。
1.2.2淋巴结增大判定标准淋巴结短径大于1.0 cm,判定为淋巴结增大。
2 结 果
13例患者中对称性双侧肺门淋巴结增大9例(69.2%),伴右侧气管旁淋巴结增大4例(30.8%),伴隆突下淋巴结肿大3例(23.1%),伴主肺动脉窗淋巴结增大2例(15.4%);仅右侧肺门淋巴结增大2例(15.4%),右侧肺门淋巴结肿大伴右侧气管旁淋巴结增大1例(7.7%),仅见主肺动脉窗淋巴结增大1例(7.7%)。双肺沿支气管血管束分布的多发微小结节影4例,双肺显示纤维化改变2例;小叶间隔不均匀增厚4例,胸膜下散在分布小结节3例。5例增强扫描显示淋巴结增大明显强化,密度均匀,CT值增加,为32~40 HU,其内无低密度坏死区。4例显示为双侧中上肺、内中带多发微小结节,直径为2~10 mm,以5~6 mm微小结节多见,呈不规则形态,沿支气管血管束两侧分布;出现非纤维改变2例;小叶间隔增厚4例,厚薄不均、胸膜下多发小结节3例。见图1。
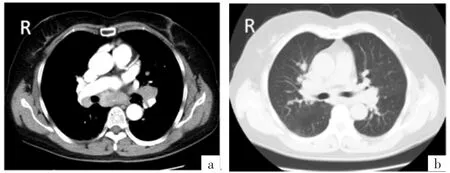
图1 胸部结节病CT影像
3 讨 论
结节病是一种以病变处形成类似于结核性肉芽肿,但无结核肉芽肿干酪样坏死为特征的系统性疾病,是累及全身多器官的系统性疾病,发病原因至今不明,全身多器官受累。易累及肺和胸部淋巴结,在胸部影像学表现阳性率达90.0%以上[2]。部分患者发展到一定程度后可自动停止,并逐渐恢复痊愈,预后一般较好。发病年龄多为20~40岁,性别无明显差异。少数患者可无明显临床症状,多数患者表现为体质量减轻、疲乏、低热等。结节病的病理特点为肉芽肿中央主要由类上皮样细胞和多核巨噬细胞组成,病灶周边有淋巴细胞,其内无干酪样坏死灶。
胸部结节病的典型CT表现为对称性双侧肺门淋巴结增大,伴或不伴右气管旁、主肺动脉窗、隆突下淋巴结肿大,肺内可见多发沿支气管血管束分布节微小结节影,晚期可见广泛纤维化改变。根据X射线、CT表现可将胸部结节病分为4期:0期为X射线、CT检测未见异常表现。Ⅰ期为影像学检查肺内未见病变,而胸内检查发现淋巴结增大。Ⅱ期为肺内发现病变,根据胸内有无淋巴结增大分为ⅡA期和ⅡB期,ⅡA期肺内发现病变,同时胸内检查发现淋巴结增大;ⅡB期影像学检查肺内发现病变,而胸内检查未见淋巴结增大。Ⅲ期为出现肺纤维化。
对称性双侧肺门淋巴结增大伴或不伴右气管旁、主肺动脉窗、气管隆突下淋巴结增大是胸内结节病最常见的CT表现,有研究统计,75.0%~80.0%结节病具有胸内淋巴结增大的表现[4-5],且常在肺部病灶出现前出现,为疾病的第一阶段。如在整个病程中无上述淋巴结增大者则很有可能不是结节病,需进一步检查。本研究中13例患者均有肺门和(或)纵隔淋巴结增大,而对称性双侧肺门淋巴结增大是结节病的典型表现[6],本研究有9例。一侧肺门淋巴结增大者非常少见,有研究表明,只占3.0%~5.0%,气管旁淋巴结肿大多为双侧对称或以右侧明显[6]。胸内淋巴结增大多数位于气管前腔静脉后、支气管隆突下、主肺动脉窗、主动脉弓旁的中纵隔区域[6],本研究中未见前纵隔淋巴结增大。淋巴结增大的一个特点为肺门淋巴结增大明显,而纵隔淋巴结增大不明显,其内未见坏死。结节病可仅表现为肺门淋巴结增大,但很少见只有纵隔淋巴增大而无肺门淋巴结增大者。结节病胸内淋巴结增大很少压迫胸部大血管,这是结节病的另外一个特点。增大的淋巴结与周围脂肪间隙很清楚,很少有融合、坏死及浸润性改变,很少压迫周围气道,增强后淋巴结呈明显均匀强化[1]。淋巴结的上述特点与纵隔恶性肿瘤的表现明显不同,具有重要的鉴别诊断价值。发现胸部淋巴结增大时,多数结节病患者淋巴结已增大至最大,而后会逐渐变小,只有少部分患者在发现胸部淋巴结增大时仍旧会继续增大。多数患者肺门和纵隔淋巴结增大可于6~12个月慢慢恢复至正常范围,有些患者可能会持续多年,需长时间观察或治疗。
结节病肺部病变多发生于肺门、纵隔淋巴结病变之后,且肺部病变出现之后增大的淋巴结逐渐变小,表现为:(1)肺内多发肉芽肿结节最常见,77.0%结节病可见该征象[3],其有3个特点。一是“小”而外形不规则,不是圆形,直径1~5 mm,以2~4 mm多见,CT尤其是高分辨率CT图像上可显示更多细小结节;二是微小结节沿支气管血管束周围分布,在双肺胸膜下、肺门区常见,呈葡萄状,使这些正常结构不均匀增厚,呈不规则状或串珠状、结节状改变,与病理检查见到的在该区域非干酪性肉芽肿的好发是一致的,此点对该病的影像学鉴别诊断具有一定意义[7]。(2)磨玻璃密度影是该病又一重要影像学表现,常为双侧性和多发性,多表现为斑片状,也可呈小叶分布,呈境界模糊的斑片状阴影,大小1~10cm,以胸膜下多见,常与肉芽肿结节和(或)肺门淋巴结增大同时存在,病灶内可见充气支气管征。磨玻璃密度影病理检查为肺泡炎或间质内细小肉芽肿,常提示病变为活动性,需进行治疗,治疗后磨玻璃密度影可吸收、消失[8-9]。(3)小叶间隔不均匀增厚、支气管血管束聚集、蜂窝状改变、支气管扩张等是肺内不同程度纤维化改变所致[10]。纤维化主要表现为自肺门向两侧分布的条状致密影,沿大的支气管血管束走形,早期常见表现为肺上叶支气管扭曲向后移位,可见大量纤维化病灶。
胸部结节病的鉴别诊断:(1)淋巴瘤。淋巴瘤患者的淋巴结增大多为纵隔淋巴结增大,前纵隔多见,纵隔淋巴结增大程度较肺门淋巴结增大明显;而结节病多为肺门淋巴结增大明显,前纵隔淋巴结增大少见。淋巴瘤生长速度快,多数融合成块,边界不清楚,当合并肺门淋巴结增大时,常为不对称肺门淋巴结增大。淋巴瘤因为是恶性肿瘤,发展较快;而结节病为良性病变,有自然愈合倾向。结节病在出现肺内病灶后肺门及纵隔淋巴结停止生长,并逐渐变小;而淋巴瘤在出现肺内浸润性病灶后纵隔及肺门淋巴结常迅速增大、发展。(2)淋巴结结核。淋巴结结核患者年轻,常出现低热、食欲减退、消瘦等,常累及一侧肺门,纵隔淋巴结结核多为气管旁淋巴结增大,可见弧形或团块状钙化,结核菌素试验阳性,平扫淋巴结呈不均匀软组织密度,而增强扫描呈环状强化[11]。结节病的淋巴结增大多为对称性累及双侧肺门。(3)淋巴道转移。二者均沿支气管血管束、淋巴道分布多发小结节影,但淋巴道转移瘤的小结节边缘光整[12],呈不对称性分布;而结节病的小结节呈不规则形且边缘不光整。淋巴道转移瘤肺门淋巴结增大较明显,而纵隔淋巴结增大不明显,结合病史鉴别诊断不难。对只表现为单侧肺门淋巴结增大或仅有肺部病变的特殊病例诊断十分困难,需活检证实或经临床密切观察[13]。
综上所述,胸部结节病大多数有典型的影像学表现,对称性双侧肺门淋巴结增大、伴或不伴纵隔淋巴结增大及双肺沿支气管血管束分布的微小结节影对胸部结节病的诊断具有重要价值,不典型病例需密切结合临床,并进一步检查。
[1]周康荣.胸部颈面部CT[M].上海:复旦大学出版社,1996:136-150.
[2]Zinck SE,Schwartz E,Berry GJ,et al.CT of noninfectious granuiomatous lung disease[J].Radiol Clin North Am,2001,39:1189-1209.
[3]Trail ZC,Maskell GF,Gleeson FV.High-resolution CT findings of pulmonary sarcoidosis[J].AJR,1997,168(6):1557-1560.
[4]陈建平,唐庆放,王国裕,等.胸部结节病的CT诊断[J].南京医科大学学报:自然科学版,2006,26(12):1268-1270.
[5]杨林根,饶志远,吴贵华,等.胸部结节病CT影像诊断及临床应用[J].医疗卫生装备,2015,36(9):87-89.
[6]田岳华,刘雨成,郭嘉漪,等.胸内结节病的CT诊断分析[J].放射学实践,2009,24(8):842-846.
[7]郁海英,黄勇,肖星.胸部结节病的CT诊断[J].世界肿瘤杂志,2005,4(1):41-42.
[8]林含舜,杨登法.肺部结节病的多排螺旋CT表现(附28例报道)[J].现代实用医学,2015,27(8):1028-1030.
[9]向东,罗天友,吴景全,等.胸部结节病的影像学诊断[J].放射学实践,2005,20(5):390-393.
[10]李铁一,李辉,冀景玲.胸部结节病影像诊断值得注意的问题[J].中华放射学杂志,2003,37(4):299-302.
[11]赵国峰.胸部结节病54例临床医学影像征象探讨[J].中国医药指南,2013,11(28):453-454.
[12]Thurlbeck WM,Miller RR,Miller NL,et al.Diffuse diseases of the lung[M].Philadephia:BC Decker,1991:115-117.
[13]黄榕.对胸部结节病的典型CT表现分析[J].当代医药论从,2014,12 (12):55.
10.3969/j.issn.1009-5519.2016.13.032
B
1009-5519(2016)13-2047-03
(2015-12-09
2016-03-01)

