腹腔镜下宫颈癌保留神经平面广泛子宫切除术的临床效果
李 莉 杨晓清
四川省广元市妇幼保健院妇科(628000)
·临床研究·
腹腔镜下宫颈癌保留神经平面广泛子宫切除术的临床效果
李 莉 杨晓清
四川省广元市妇幼保健院妇科(628000)
目的:探索宫颈癌保留神经平面广泛子宫切除术在腹腔镜下完成的可行性。 方法:选取本院2012年7月~2014年10月135例进行宫颈癌手术的患者,依据手术方法分组,其中不实施保留神经平面广泛子宫切除术的49例作为对照组,实施宫颈癌保留神经平面广泛子宫切除术的86例为观察组,比较分析两组患者的手术情况和直肠、膀胱功能以及不适感或不良反应发生率。结果: 对照组的手术时间以及手术出血量低于观察组,但相关并发症发生率及恢复时长高于观察组,尿管留置时间、排尿间隔时长、排气时间高于观察组,最大尿流率低于观察组,术后不适感或不良反应发生率高于观察组(均P<0.05)。对照组Ⅰ和Ⅱa期宫颈癌患者生存率为74.2%(23例)、Ⅱb期子宫患者生存率为50.0%(9例):观察组Ⅰ期和Ⅱa期宫颈癌患者生存率为80.0%(36例),Ⅱb期宫颈癌患者生存率为58.5%(24例)。观察组生存率高于对照组(P<0.05)。结论:腹腔镜下宫颈癌保留神经平面广泛子宫切除术临床效果良好。
保留神经平面广泛子宫切除术;腹腔镜;宫颈癌
宫颈癌是女性生殖器恶性肿瘤,诱发病因复杂多样[1-3]。临床发病率与死亡率极高,给女性的生活、心理与身体带来严重伤害[4]。宫颈癌的发展需要10~15年,加强筛查力度可有效预防宫颈癌的发生,提高女性生活质量[5]。目前临床上治疗宫颈癌采用保留神经平面广泛子宫切除术具有显著优势,手术关键之处在于与腹腔镜的联合使用,因为腹腔镜能够提高手术的透明度与精确度[6-7]。本研究选取行宫颈癌手术患者进行了临床效果观察,为临床治疗提供借鉴。
1 资料与方法
1.1 临床资料
选择2012年7月~2014年10月在本院进行宫颈癌手术的患者135例,依据国际妇产科联盟(FIGO)对于宫颈癌的临床分期准则[8]分期。按照手术方法不同分为:对照组49例,年龄44.3±16.2(32 ~70)岁,病程27.5±10.2(5~60)个月;宫颈癌Ⅰ期11例,Ⅱa期20例,Ⅱb期18例;子宫颈鳞状细胞癌37例,腺癌10例,腺鳞癌2例。观察组86例,年龄43.9±15.2(34~69)岁,病程26.4±9.0(6~48)个月;子宫颈癌Ⅰ期23例、Ⅰa期22例、Ⅱb期41例;子宫颈鳞状细胞癌64例,腺癌17例,腺鳞癌5例。两组均已被确诊为子宫颈癌,且其肠道与泌尿系统疾病均无其它疾病。两组患者的年龄、宫颈癌分期、宫颈癌类型等资料比较无统计学差异(P>0.05)。
1.2 手术方法
①观察组:在腹腔镜下完成保留神经平面广泛子宫切除术。第一步为气腹:于脐轮下缘切开1.5cm,将气腹针与切口成45°插入腹腔,并将气速<1 L/min,总量为2L的CO2充气机接入气腹针,确保腹腔内压强<16 mmHg。第二步为刺入套管针:将套管针插入腹腔后拔出套管芯,听腹腔中有无气体声,听到气体声后将腹腔镜插入其中,再连接光源,调整患者体位至合适位置,继续充气。第三步为镜中观察和切除:医生握住腹腔镜,利用目镜观察宫颈处的详细情况,视情况使用超声刀分离宫颈,同时还需处理周围器官如膀胱、直肠等,操作尽量保留必要的神经,切割宫颈后侧的骶韧带,清除处理已病变或坏死的淋巴结,在整个过程中需分离周围神经避免损伤。第四步为取镜缝合:完成手术后取出腹腔镜,排出腹腔内的气体,拔除套管,缝合切口。第五步为检查清理:检查伤口表面情况并注射抗生素以防感染。②对照组:采用常规手术器械,术中未应用特殊器械对盆腔各固有间隙进行分离,采用钳夹、切断机结扎等传统方法处理宫旁的血管及韧带,盆腔淋巴结清扫术,在整体保留神经平面的主要要点与观察组一致。两组患者术后均定期随访,以门诊随访和电话访问为主。
1.3 观察指标及标准
观察两组患者手术时长、恢复时长、手术出血量、并发症等,以及直肠、膀胱功能指标(排尿间隔时长、排气时间、尿管留置时间、最大尿流率等);术后按时随访不良反应(尿频、尿失禁、尿急等或不适感发生率)。
1.4 统计学方法

2 结果
2.1 两组患者手术情况
对照组手术时间和手术出血量低于观察组,但恢复时长和并发症发生率高于观察组(均P<0.05),见表1。
2.2 两组患者术后直肠、膀胱功能比较
对照组排气时间、尿管留置时间以及排尿间隔均高于观察组,但最大尿流率明显低于对照组(均P<0.05)。见表2。
2.3 两组患者术后不良反应及不适感发生情况
观察组尿频、尿急、尿失禁等发生率低于对照组(均P<0.05),见表3。
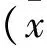
表1 两组患者手术指标比较±s)
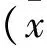
表2 两组患者直肠、膀胱功能指标对照±s)

表3 患者术后不适感或不良反应发生率[例(%)]
2.4 两组患者治疗后生存情况
观察组Ⅰ期和Ⅱa期宫颈癌患者生存率为80.0%(36例),Ⅱb期生存率为58.5%(24例);对照组Ⅰ期和Ⅱa期宫颈癌患者生存率为74.2%(23例)、Ⅱb期生存率为50.0%(9例)。观察组患者生存率高于对照组(P<0.05)。
3 讨论
宫颈癌是常见的女性恶性肿瘤,发病因素复杂多样[9]。宫颈癌是临床上不多见的可预防的癌症,早期宫颈癌及时发现并积极治疗可达到痊愈的效果[10]。腹腔镜下进行宫颈癌保留神经平面广泛子宫切除术效果显著。本文结果显示,观察组手术时长与手术出血量均高于对照组,但恢复时长与并发症发生率低于对照组。是由于腹腔镜下保留神经平面广泛子宫切除术关键在于切除病灶的同时,要尽量避免损伤周围神经,手术过程需处理病灶周围神经,耗费大量时间,但能将损伤降到最低,为患者利益提供保障[11]。近年来,医学水平不断提高,临床上越来越多宫颈癌的治疗方案被应用。本研究中保留神经平面广泛子宫切除术是临床治疗宫颈癌常用手术方案,适用于Ⅰ期、Ⅱa期的宫颈癌患者以及部分子宫内膜癌患者。进行保留神经平面广泛子宫切除术时,切除范围广,需切除子宫体、宫颈周围相关组织及部分韧带,如子宫阔韧带、圆韧带等,还需切除部分外阴,同时需保留患者神经,尽量避免损伤患者的周围神经系统,提高手术的安全性。临床进行此手术时,因子宫需广泛切除而致创面较广,手术时间长,手术时还涉及子宫动脉、肠道、膀胱等脏器,易引发并发症,如输尿管外阴道瘘、切口转移等,但能降低并发症发生率及术后不良反应,保证此手术方案的临床效果。
保留神经平面广泛子宫切除术需手术医生有足够的解剖知识及丰富的临床经验,该手术可避免开腹,切断重要神经对患者自身代谢与免疫造成影响;借助摄像可增大手术视野,准确掌握病灶具体位置,正常操作;切开、止血主要依靠电凝技术,可尽量降低操作不当而引发不良后果的可能性[12]。临床上,腹腔镜常用于治疗妇科疾病,联合保留神经平面广泛子宫切除术可帮助患者缩短恢复时间。本研究中观察组排气时间、尿管置留时间、排尿间隔时长均低于对照组,但最大尿流率高于对照组。说明腹腔镜下进行保留神经平面广泛子宫切除术不仅不会减小切除范围,还能将病灶处切的更广,减少对神经的损伤,及时改善患者的膀胱、直肠功能,提高恢复能力,为患者术后生活提供保障,减轻心理负担。随访结果显示观察患者3年存活率高于对照组,术后效果良好,患者生存率高,早发现早治疗可增加患者存活率。临床上进行保留神经平面广泛子宫切除术治疗患者,由于创面较广,易引发下肢深静脉栓塞并发症。进行手术时,医务人员应尽量缩短手术时间,提高手术质量。术前应对患者进行心理疏导及饮食护理;术后注意伤口卫生,防止感染,密切观测患者生命体征。
术后随访显示,观察组不良反应发生率远低于对照组。子宫癌患者实施保留神经平面广泛子宫切除术可提高患者存活率高,尽早进行手术可增加患者存活率。手术同时需对患者精细护理以免引发并发症,注意手术细节、提高手术技术、保证患者的生活质量。
综上所述,子宫癌患者腹腔镜下进行保留神经平面广泛子宫切除术创伤小、副作用小、恢复快,最大程度减轻神经损伤,有效提高了治疗效果;生存率高,早发现早治疗可增加患者存活率,但手术也可能引发并发症,应注意手术细节,减少并发症的发生。
[1] 叶峻杰,马丽,赵树华,等.人乳头瘤病毒和单纯疱疹病毒2型及巨细胞病毒协同感染与子宫颈病变的关系[J].中华检验医学杂志,2013,36(3):238-241.
[2] Faridi R, Zahra A, Khan K, et al. Oncogenic potential of Human Papillomavirus (HPV) and its relation with cervical cancer[J]. Virology Journal, 2011, 8(2):269.
[3] Kahla S, Oueslati S, Achour M, et al. Correlation between ebv co-infection and HPV16 genome integrity in Tunisian cervical cancer patients[J]. Brazilian Journal of Microbiology, 2012, 43(2):744-753.
[4] Komatsu H, Yagasaki K, Shoda R, et al. Repair of the threatened feminine identity: experience of women with cervical cancer undergoing fertility preservation surgery.[J]. Cancer Nursing, 2014, 37(1):75-82.
[5] 卞美璐,马莉.宫颈癌的预防[J].新医学,2012,43(3):201-202.
[6] Jarruwale P, Huang K G, Benavides D R, et al. Nerve-sparing radical hysterectomy in cervical cancer[J]. Gynecology & Minimally Invasive Therapy, 2013, 2(2):42-47.
[7] 龙颖,姚德生,高琨,等.保留盆腔自主神经与传统宫颈癌根治术保留相关神经组织的组织学对比研究[J].实用妇产科杂志,2013,29(12):934-937.
[8] 王秀平.325例宫颈癌患者临床特征分析[J].山东医药,2011,51(37):107.
[9] Sohrabi A, Farzami M R, Samiee S M, et al. An Overview on Papillomaviruses as the Main Cause of Cervical Cancer[J]. Iranian Journal of Obstetrics Gynecology & Infertility, 2015, 18(145):14-25.
[10] Marta D P, Cecilia S B, Aureli T, et al. mRNA biomarker detection in liquid-based cytology: a new approach in the prevention of cervical cancer.[J]. Modern Pathology An Official Journal of the United States & Canadian Academy of Pathology Inc, 2015, 28(2):312-320.
[11] 胡玲,姜玲,胡姣,等.宫颈癌腹腔镜下保留神经平面广泛子宫切除术的疗效观察[J].实用癌症杂志,2015,30(8):1240-1242.
[12] 何严法,葛步军.镊辅助电凝技术凝闭血管的病理改变及止血效果[J].广东医学,2012,33(6):752-754.
[责任编辑:董 琳]
The clinical effectiveness of reserving nerve-plane sparing radical hysterectomy of cervical cancer
LI Li, YANG Xiaoqing
DepartmentofGynecology,MaternalandChildHealthHospitalofGuangyuanCity,Sichuan, 628000
Objective: To explore feasbility of reserving nerve-plane sparing radical hysterectomy (NPSRH) of cervical cancer by laparscope. Method: 135 patients with implementation of cervical cancer surgery in the hospital from July 2012 to October 2014 were selected. According to surgery methods, 49 patients who experienced non- nerve-plane sparing radical hysterectomy were divided into control group, and 86 patients who experienced NPSRH were divided into observed group. The situation of operation, function of bladder and rectum, and the incidence of discomfort or adverse effect of the patients in the two groups were compared. Result: The blood loss, operation time and rate of maximum urinary flow of the control group were significant lower than those of observed group, but the incidence of complication, recovery time, the indwelling catheter time, voiding interval and exhaust time, rate of adverse effects or the filling discomfort after surgery were significant higher (P< 0.05). In the control group, survival rate ofⅠ and Ⅱa stage patients were 74.2% (23 patients) andⅡb stage patients were 50.0% (9 patients), which were significant lower than those of observed group(P< 0.05). In observed group , survival rate ofⅠ,Ⅱa and Ⅱb stage cervical cancerwas 80.0% (36 patients), 58.5% (24 patients),41.9% (36 patients), respectively. Conclusion: NPSRH by laparoscope to treat cervical cancer has favorable effectiveness.
Laparoscope; Cervical cancer; reserving nerve-plane sparing radical hysterectomy (NPSRH)
四川广元市2014年科技计划项目(14KJZCZC036)
2016-05-06
2016-06-15
10.3969/j.issn.1004-8189.2016.09

