469例血小板输注疗效分析
林晶晶,郑艳梅
(武汉大学基础医学院,武汉 430071)
·经验交流·
469例血小板输注疗效分析
林晶晶,郑艳梅
(武汉大学基础医学院,武汉 430071)
目的探讨血小板输注的临床效果及影响因素。方法回顾性分析2013年1月1日至2014年12月31日收治的469例血小板输注治疗患者,分析其临床治疗效果及影响效果的因素。结果所有患者血小板输注的总无效率为25%,其中ICU无效率为35%,肿瘤科无效率为30%,肝胆科无效率为26%,脑病科无效率为13%;患者输血次数越多,发生血小板输注无效的概率越高。结论血小板输注能够有效治疗血小板减少性出血,但在血小板输注治疗过程中导致其输注无效的因素较多,输注时应综合考虑各种因素,以增加血小板有效输注率。
血小板;影响因素;输血
成分输血是现代医学领域越发推崇的临床用血观念,进行成分输血可以节约用血资源,具有不良反应小、疗效好等特点。 随着输血技术的发展,血小板输注成为现代成分输血技术领域的重要内容,被越来越多地应用到临床上血小板疾病的治疗中[1]。现阶段血小板输注主要用来治疗血小板减少、血小板功能障碍等疾病。 通过血小板输注可以有效地降低血小板疾病导致的病死率,因此,目前血小板输注问题一直被大家所重视,如果在治疗过程中,出现治疗效果明显低于预期值的现象临床上称之为 “血小板无效性输注” 或 “血小板无效性灌注”, 目前临床上采取越来越多的方式用来控制血小板输注无效[2]。本文就本院血小板输注情况进行分析,现将结果报道如下。
1 资料与方法
1.1一般资料选择2013年1月1日至2014年12月31日本院收治的469例血小板输注治疗患者,其中肿瘤科245例,ICU86例,肝胆科38例,脑病科8例,儿科3例,妇产科10例,骨科11例,肺病科2例,心病科7例,普泌外科44例,脾胃科3例,肾病科1例,肛肠科6例,脑胸外科4例,内分泌1例。
1.2血小板输注本次研究中的血小板输注仪器主要为单人份机采集血小板,每袋容量在200~250 mL,血小板水平>2.5×1011/L,输注时流速均为患者能够承受的最快速度输入,输注完后用30~50 mL生理盐水冲袋,患者输注过程中有8例出现肿胀感染、过敏、发热等不良反应。
1.3评价方法
1.3.1血小板计数增高指数(CCI)评价办法在患者输血前检查患者的血小板数量并进行记录,在患者输注单采血小板后的20~24 h内对患者的血小板数量进行复查,对输注后CCI值进行计算。CCI=[(输注后血小板计数-输注前血小板计数)(×109/L)×体表表面积(m2)]÷输注血小板数目(×1011/L),体表面积=0.006 1×身高(cm)+0.012 8×体质量(kg)-0.152 9。CCI判断标准: 血小板输注1 h后CCI数值大于7.5×109/L, 血小板输注20~24 h后CCI>4.5×109/L 则认为输注有效[3]。
1.3.2血小板回收率(PPR)评价办法PPR=[(输注后血小板计数-输注前血小板计数)(×109/L)×全血容量] ×3/2×100%÷输入血小板总数(×1011/L) ,体表面积计算方法如1.3.1,全血容量为体表面积×2.5。诊断标准: 血小板输注20~24 h后PPR>20% 此时认为血小板输注有效[4]。
1.4统计学处理采用统计学软件SPSS19.0进行分析处理,计数资料以率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1血小板输注科室分布及输注疗效所有患者血小板输注的总无效率为25%,其中ICU无效率为35%,肿瘤科无效率为30%,肝胆科无效率为26%,脑病科无效率为13%,见表1。各科室输注无效率比较,差异有统计学意义(P<0.05)。
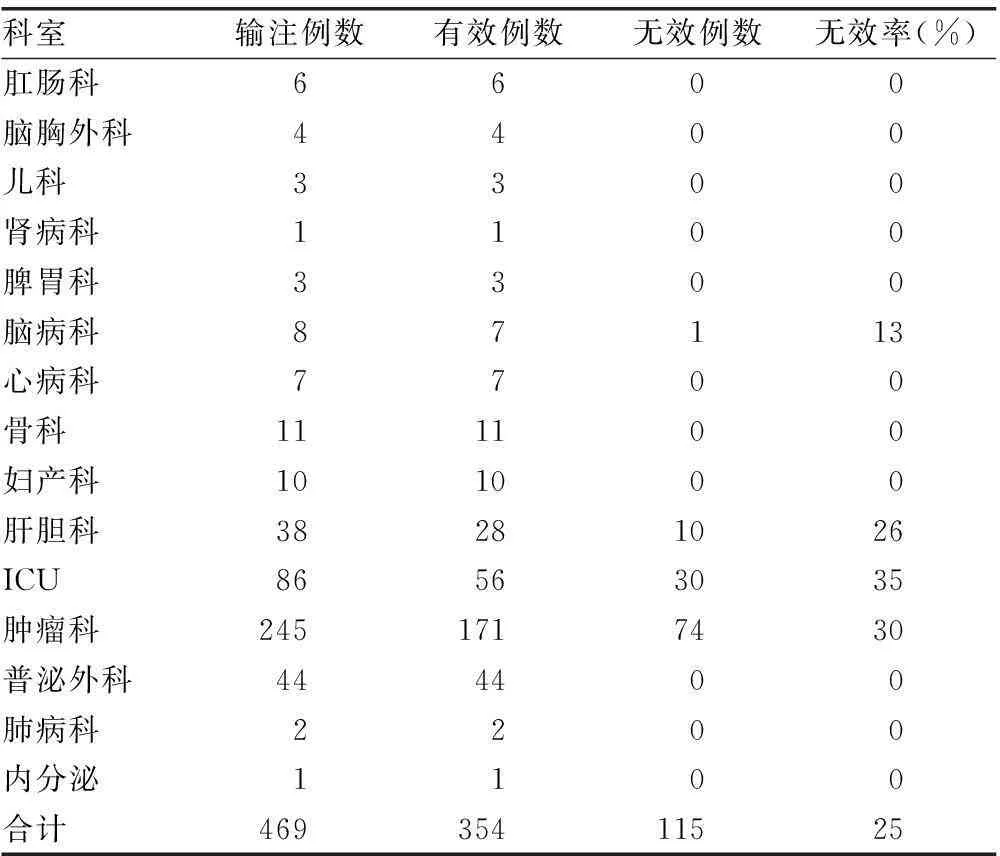
表1 血小板输注科室分布及输注疗效
2.2输血次数与血小板输注无效率之间的关系见表2。从表2可知,患者输血次数与血小板输注无效之间存在着正比关系,即随着输血次数的增加,出现输血无效的人数逐渐增加。本次调查的469例输血患者中,出现血小板输注无效的患者共计115例,占25%。

表2 输血次数与血小板输注无效率之间的关系
3 讨 论
影响血小板输注效果的因素主要有免疫因素、非免疫因素和人为因素。其中免疫因素包括:(1)ABO血型不相容。主要有两种情况:一方面由于受血患者体内可溶性的ABH血型物质与献血者抗A或抗B结合形成免疫复合物,此免疫复合物与血小板Fc受体相互作用,介导血小板破坏增加。另一方面由于受血患者体内IgM或IgG性质的抗A或抗B与输入的血小板表面所含的红细胞抗A或抗B具有抗原作用,致使血小板寿命缩短或者被破坏[5-6]。(2)血小板特异性抗原的不相容。血小板特异抗原也叫人类血小板抗原,其位于血小板膜糖蛋白上的抗原表位。输注与受血患者不符合的血小板可产生抗血小板特异性抗体,从而致使输注无效[7]。(3)人类白细胞抗原(HLA)同种免疫。HLA同种免疫占免疫因素的80%以上,特别在有妊娠史的女性中常见。血小板表面存在HLA-A、B、C位点,反复输注血小板,混杂于血小板中的大量白细胞可刺激机体产生HLA-Ⅰ类抗体而导致血小板输注无效症[8]。非免疫因素包括药物作用、发烧、脾功能亢进及弥散性血管内凝血(DIC)等,不仅会导致血小板消耗破坏增加,而且还可使其寿命缩短,从而影响输注疗效。人为因素主要包括:(1)取回的血小板没有立即输注。(2)医院没有血小板恒温震荡保存箱。(3)血小板的输注速度把握不好,机采血小板1个治疗量一般应在20 min内输完。而表1和表2出现的结果可能是以上某一因素或某几种因素并存导致的。
要降低临床血小板输注无效率,对于免疫因素引起的首先应严格掌握血小板输注的适应证,降低或减少无效输注率。这是因为随着患者血小板输注次数的增多,血小板输注无效发生概率也会随之增加[9]。其次可采取滤除法去掉血小板中混杂的白细胞,使白细胞(WBC)<5×106/L,以尽量预防或减少同种免疫因素。此外还应尽可能避免不同ABO血型间血小板的输注。对于非免疫因素引起的应治疗各种原发病,积极控制脾功能亢进、DIC、出血、发热及感染等,以减少血小板的消耗,同时消除影响血小板寿命的其他因素。对于人为因素引起的就要求医务人员必须掌握血小板输注原则,控制输注速度,医院购置相应的储存仪器,将人为因素导致的血小板输注无效率降至最低。
结合本单位的具体情况,主要是最大程度地降低人为因素对血小板输注无效的影响。应该做到以下几点:(1)医务人员必须熟练掌握血小板输注原则,输注前详细了解患者的临床表现和免疫史。(2)改变以前的输注血小板方式,尝试给予小量、多次的输注方式,定期对血小板输注无效进行观察。(3)提高医院硬件和软件设施,购置相应的储存仪器、进行血小板交叉配型实验选择匹配的血小板等将人为因素导致的血小板输注无效率降至最低。
[1]杨成民,李家增,季阳.基础输血学[M].北京:中国科学技术出版社,2001:139.
[2]田兆嵩.临床输血学[M].北京:人民卫生出版杜,1998:29-2334.
[3]Oc CC,Kuter DJ,Cuuough J,et al.Prophylactic plate-lettransfusion from healthy apheresis platelet donors undergoing treatmentwith thrombopoietin[J].Blood,2001,98(5):1346-1347.
[4]李月飞,魏晴.血小板临床输液有效性分析[J].健康必读(中旬刊),2013,12(5):175-176.
[5]夏世勤,苏莉,刘秋洪,等.血液病患者血小板抗体检测及其与血小板输注疗效的相关性研究[J].中国当代医药,2013,20(22):82-84,86.
[6]刘蕾,焦晋山.血小板输注无效与血小板抗体的研究现状[J].成都医学院学报,2013,8(6):723-725.
[7]陈晓军,孙景春,段生宝,等.血小板抗体检测及交叉配型在血小板输注无效患者中的应用[J].中国实验诊断学,2013,17(1):143-144.
[8]夏兵.血小板输注无效的免疫因素研究[J].吉林医药学院学报,2012,33(4):233-234.
[9]马光丽,方炳木,曲志刚,等.血液病患者血小板无效输注危险因素Logistic回归分析[J].中国现代医生,2013,51(31):40-42.
2016-01-12修回日期:2016-05-16)
10.3969/j.issn.1673-4130.2016.15.065
B
1673-4130(2016)15-2198-03

