健康教育及饮食护理对妊娠期糖尿病孕妇妊娠结局影响
胡 波 马腹婵
1.宁波市第一医院产科(315010);2.宁波职业技术学院
健康教育及饮食护理对妊娠期糖尿病孕妇妊娠结局影响
胡 波 马腹婵
1.宁波市第一医院产科(315010);2.宁波职业技术学院
我国妊娠期糖尿病(GDM)的发病率约为6.6%,严重影响着母婴健康[1-2]。因此,对GDM孕妇的管理干预有着重要的临床意义。越来越多的研究发现护理干预在改善GDM孕妇的妊娠结局方面发挥着重要的作用[3],但目前多数研究只是分析单一的护理干预,且某些指标仍存在争议。本研究将健康教育与饮食护理相结合,观察其对GDM孕妇妊娠结局的影响。
1 资料和方法
1.1 一般资料
选取2015年1月~2015年12月于本院住院分娩的单胎GDM初产妇128例作为研究对象,均为确诊妊娠时即行规律产前检查并于妊娠12+6周前建立孕产妇保健手册,妊娠24~28周时按照2010年国际妊娠合并糖尿病研究组(IADPSG)制定的诊断标准[4],经糖尿病筛查确诊为GDM。无不良孕产史,无其他妊娠合并症,无肝肾功能及心肺功能异常,初中及以上文化程度,签署知情同意书。按照孕妇意愿,将愿意接受护理干预的孕妇作为观察组,余作为对照组。对照组孕妇在产检时接受孕产期保健宣教,同时发放糖尿病饮食食谱,并进行体重及血糖的监测,观察组给予健康教育及饮食护理干预。
1.2 干预方法
1.2.1 健康教育 向确诊GDM的孕妇及其家属发放健康教育宣传手册,并由经过相关专业培训的责任护士进行详细讲解,每周组织1次关于GDM的专家讲座,确保孕妇至少参加4次,使GDM孕妇能充分了解疾病的相关知识,并认识到科学干预可以很大程度地改善不良结局,既要提高对疾病威胁性的认识,也要避免不必要的恐慌,还要提高孕妇对护理干预的依从性。
1.2.2 饮食护理 根据孕妇的血糖水平、孕前体质量、孕期增重及运动强度消耗等情况确定总热能的摄入量,并制定个性化膳食食谱。同时告知孕妇食物之间的转换关系,坚持少食多餐,每日保持5~6餐次,每天确保补充铁剂、钙剂及维生素,同时开设糖尿病一日膳食,由专业人员为GDM孕妇提供糖尿病膳食体验。
1.2.3 随访督导 发放GDM孕妇随访卡,内容包括:每天膳食、运动、血糖值及体重记录,由责任护士每周电话随访,督促其按照食谱饮食。每周检测血糖及体重,按期产检,根据血糖水平及体重增长情况调整食谱。
1.3 观察指标
观察分析纳入研究的孕妇体重情况,其中包括:孕前体质量指数(BMI)、孕期体重增加及分娩时BMI;比较两组孕妇分娩方式及社会因素剖宫产比率的差异(根据剖宫产手术专家共识(2014)[5]规定的剖宫产指征,将孕妇要求的剖宫产定义为社会因素,其他指征归为医学因素);分析两组孕妇早产、胎儿窘迫、胎儿生长受限(FGR)、巨大儿、新生儿窒息的发生率。
1.4 统计学方法
应用SPSS17.0统计软件,计量资料组间比较采用t检验,计数资料组间比较采用χ2检验,等级资料采用秩和检验,检验水准α=0.05。
2 结果
2.1 一般资料
128例GDM孕妇,观察组孕妇65例,对照组孕妇63例。观察组孕妇年龄30.4±3.3岁;文化程度为初中及以下7例(10.8%),高中及中专30例(40.1%),大专及以上28例(43.1%);常住地为城镇51例(78.5%),农村14例(21.5%)。对照组孕妇年龄30.0±4.6岁;文化程度为初中及以下10例(15.9%),高中及中专28例(44.4%),大专及以上25例(39.7%);常住地为城镇46例(73.0%),农村17例(27.0%)。两组孕妇在年龄、文化程度及常住地等比较无统计学差异(t/χ2=0.798、1.177、0.610,P=0.594、0.278,0.435)。
2.2 两组孕妇体重情况比较
两组孕妇孕前BMI没有统计学差异,但孕期增重及分娩时BMI观察组均低于对照组。见表1。
2.3 两组孕妇分娩方式比较
观察组剖宫产率及社会因素而致剖宫产比率均低于对照组,见表2。

表1 两组孕妇体重情况比较

表2 两组孕妇分娩方式比较
2.4 两组孕妇妊娠结局比较
两组孕妇在早产、巨大儿、胎儿宫内窘迫及新生儿窒息发生率方面有统计学差异,而在FGR及胎膜早破方面无统计学差异,见表3。
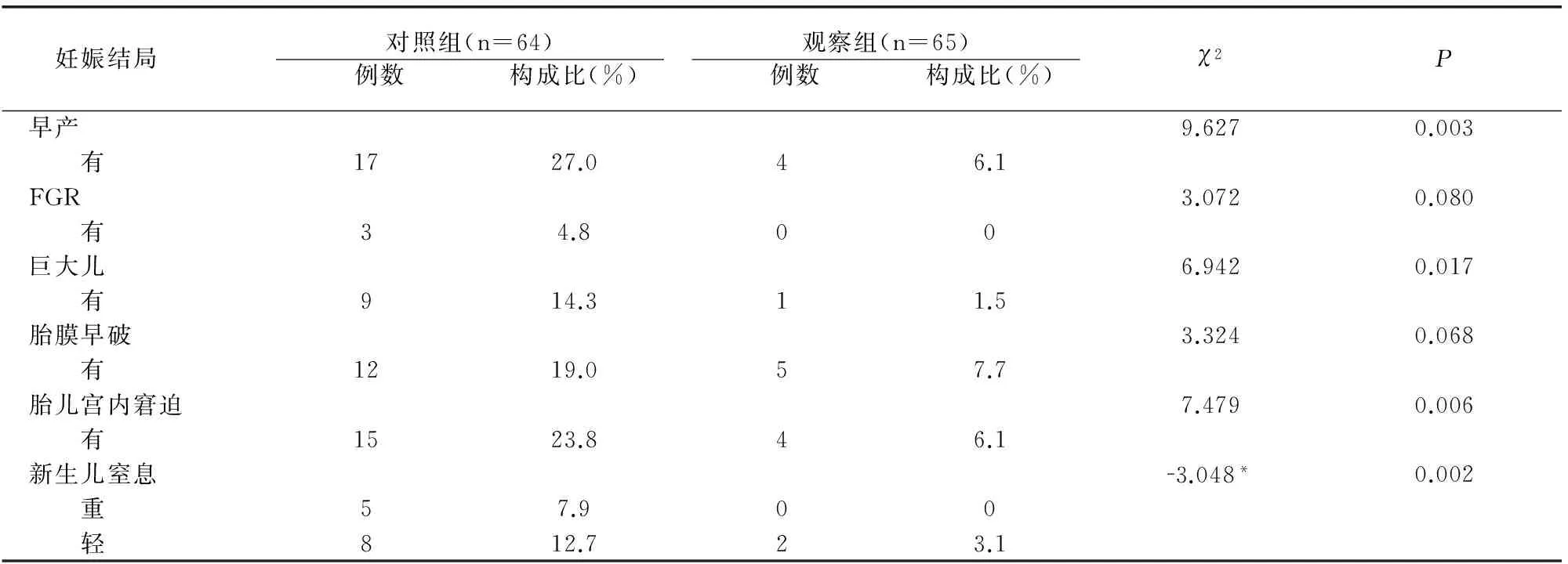
表3 两组孕妇妊娠结局比较
3 讨论
孕期血糖控制不理想有可能会导致不良妊娠结局,由于孕妇体内高血糖状态,影响了胚胎的正常发育及胎盘的功能,胰岛素抵抗和高胰岛素血症还可能抑制脂肪分解,从而导致孕早期流产、巨大儿、胎儿窘迫等一系列并发症[6-7],甚至引起胎儿心脏畸形和脑损伤,而这种损伤是不可逆的[8]。基于GDM对母婴健康的威胁,对于GDM孕妇孕期体重的增加也有着严格的要求,而GDM孕期体重的良好管理可以有效降低巨大儿及胎儿宫内窘迫发生率[9]。此外,GDM不容置疑地增加了孕妇选择剖宫产的倾向[10],剖宫产的术后并发症及对母婴的影响不言而喻,在综合降低剖宫产率的背景下,对GDM孕妇的干预是重要的方面之一。
合理的饮食控制在GDM患者血糖控制方面发挥着重要的角色[11],国外研究[12]将饮食与运动干预应用于GDM孕妇,发现合理的膳食及运动能有效地控制孕期血糖,从而降低围产儿死亡率。此外,饮食干预还可以降低巨大儿及新生儿呼吸窘迫的发生率,预防早产的发生[13]。但是,在临床工作中发现孕妇对GDM疾病本身缺乏正确的认识,导致依从性较差,从而影响了治疗效果[14]。而此问题主要依靠健康教育来解决[15],良好且充分的宣教能够更好地支持和配合其它护理干预措施的有效实施,提高孕妇的依从性,对改善GDM孕妇妊娠结局具有重要意义。目前,由于各研究的护理干预措施较单一且样本量差别较大,导致关于妊娠结局的个别指标存在争议,如:剖宫产率、胎膜早破及新生儿出生缺陷发生率等。
本研究采用的护理干预模式,不仅将健康教育与饮食护理干预相结合,更重要的是注重孕妇在院外依从性的教育和督导,这是干预顺利进行的基本条件,而此部分在国内关于健康教育的研究中往往被忽视。为了使干预措施全程连续,我们选择从确诊早孕到住院分娩均于本院进行规律产前检查的GDM孕妇作为研究对象,通过充分良好的健康教育使孕妇了解到GDM的对母婴健康的危害性,在不产生过分担忧的基础上提高对此病的重视程度,为积极配合饮食干预奠定基础。通过查阅文献及指南规范,经相关专家讨论研究制定饮食干预的具体措施,根据孕妇的血糖水平、孕前BMI、孕期增重及运动强度消耗等情况制定个性化膳食食谱,并提供一日糖尿病膳食体验;同时通过随访卡及电话的形式督导随访GDM孕妇,保证其能严格按制定食谱进行饮食。
研究结果显示,在孕妇体重方面,健康教育综合干预的观察组在孕期增重及分娩时BMI上均低于未干预的对照组,充分说明完善的饮食控制有助于将孕期体重控制在合理的范围。同时,观察组中剖宫产率亦低于对照组,尤其是社会因素剖宫产比率降低较明显,这无疑与充分的健康教育有关,增加了GDM孕妇经阴道自然分娩的信心。关于FGR和胎膜早破的发生率此次两组孕妇之间未见差异,可能是由于FGR及胎膜早破的形成因素众多,仅通过健康教育及饮食护理无法起到明显的预防作用。但是在早产、巨大儿、胎儿宫内窘迫及新生儿窒息发生率方面,经过护理干预的观察组明显低于对照组,尤其是新生儿窒息程度上在两组间亦表现出明显差别,说明适宜的干预方法可有效预防GDM早产及巨大儿的发生,降低胎儿窘迫及新生儿窒息的发生率。
总之,GDM的干预治疗需要多方面、多元化的管理,其中健康教育是一切干预措施的基础,而饮食护理是最重要的干预方法。产科医护人员应将两者相结合,同时注重随访督导,才能将GDM孕妇孕期增重控制在合理范围,进一步降低社会因素的剖宫产率,改善孕妇的妊娠结局。
[1] 钱荣立.第二届全国妊娠糖尿病学术会议纪要[J].中国糖尿病杂志,2008,16(5):320.
[2] 汪漪,徐勇,杜俏俏,等.妊娠期糖尿病对妊娠结局影响的病例对照研究[J].中国妇幼健康研究,2013,24(6):817-818.
[3] 张帆.综合护理干预对妊娠期糖尿病妊娠结局的影响[D].苏州:苏州大学,2014.
[4] Panel IC.International association of diabetes and pregnancy study groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy[J].Diabetes care,2010,33(3):676-682.
[5] 中华医学会妇产科学分会产科学组.剖宫产手术的专家共识[J].中华妇产科杂志,2014,49(10):721-724.
[6] Wilson BL,Dyer JM ,Latendresse G et al.Exploring the Psychosocial Predictors of Gestational Diabetes and Birth Weight[J].J Obstet Gynecol Neonatal Nurs,2015,44(6):760-771.
[7] Srichumchit S,Luewan S,Tongsong T.Outcomes of pregnancy with gestational diabetes mellitus[J].Int J Gynaecol Obstet,2015,131(3):251-254.
[8] 赵旭,李嵘娟.时间-空间相关成像技术用于评估妊娠期糖尿病孕妇胎儿心脏收缩功能的临床研究[J].中国计划生育学杂志,2014,22(6):417-420.
[9] Carbillon L,Boujenah J,Benbara A et al.Adverse Outcomes and Potential Targets for Intervention in Gestational Diabetes and Obesity[J].Obstet Gynecol,2015,126(6):1309-1310.
[10] 侯磊,李光辉,邹丽颖,等.全国剖宫产率及剖宫产指征构成比调查的多中心研究[J].中华妇产科杂志,2014,49(10):728-734.
[11] Moreno-Castilla C,Mauricio D,Hernandez M.Role of Medical Nutrition Therapy in the Management of Gestational Diabetes Mellitus[J].Current Diabetes Reports,2016,16(4):1-9.
[12] Nobles C,Marcus BH,Stanek EJ et al.Effect of an exercise intervention on gestational diabetes mellitus:a randomized controlled trial[J].Obstet Gynecol,2015,125(5):1195-1204.
[13] 韩荣荣.孕期饮食和运动护理干预在妊娠糖尿病患者中的应用效果[J].实用妇科内分泌杂志,2015,2(12):173-174.
[14] 杨慧霞.我国妊娠合并糖尿病临床管理面临的机遇与挑战[J].中华妇产科杂志,2014,49(8):576-578.
[15] 董君梅.全程健康教育对妊娠期糖尿病患者血糖及治疗依从性的影响[J].中国妇幼保健,2013,28(1):20-22.
[责任编辑:董 琳]
2016-05-16
2016-06-10

