腹腔镜手术治疗宫颈癌患者术后生活质量分析
汪军坚,王春兰,张婉平,方静,傅志勤(浙江省肿瘤医院 妇瘤科,浙江 杭州 310008)
论著
腹腔镜手术治疗宫颈癌患者术后生活质量分析
汪军坚,王春兰,张婉平,方静,傅志勤
(浙江省肿瘤医院 妇瘤科,浙江 杭州 310008)
目的腹腔镜手术治疗宫颈癌患者术后生活质量分析。方法选择2009年5月-2010年9月在该院妇瘤科住院进行腹腔镜手术治疗的宫颈癌患者27例作为腹腔镜手术组,选择同期行开腹手术治疗的宫颈癌患者27例作为开腹手术组。腹腔镜手术组患者在腹腔镜下行广泛性子宫切除+盆腔淋巴结清扫术;开腹手术患者开腹行广泛性子宫切除+盆腔淋巴结清扫术。观察腹腔镜手术组和开腹手术组患者的临床资料、手术情况、术后复发和生存率情况以及术后癌症治疗功能总体评价量表(FACT-G)评分。结果腹腔镜手术组宫颈癌患者的年龄、体质指数和开腹手术组宫颈癌患者比较,差异无统计学意义(P>0.05),腹腔镜手术组宫颈癌患者的出血量少于开腹手术组(P<0.05),腹腔镜手术组宫颈癌患者的术中淋巴结清扫个数多于开腹手术组(P<0. 05),腹腔镜手术组宫颈癌患者的排气时间和住院时间均少于开腹手术组(P<0.05),腹腔镜手术组宫颈癌患者的术后1、3和5年的复发率和生存率和开腹手术组比较差异无统计学意义(P>0.05)。腹腔镜手术组宫颈癌患者的术后1、3和5年的FACT-G评分高于开腹手术组(P<0.05)。结论腹腔镜手术治疗宫颈癌可以减少出血量,缩短排气时间和住院时间,提高术后FACT-G评分,改善宫颈癌患者的术后生活质量。
腹腔镜;开腹;宫颈癌;生活质量
1 资料与方法
1.1 一般资料
1.1.1 研究对象选择2009年5月-2010年9月在浙江省肿瘤医院妇瘤科住院进行腹腔镜手术治疗的宫颈癌患者27例作为腹腔镜手术组,选择同期行开腹手术治疗的宫颈癌患者27例作为开腹手术组。
1.1.2 纳入标准所有患者均病理证实为宫颈癌,病史资料及随访资料完整,对本研究知情同意,没有妇科盆腔器官手术史,没有放化疗病史,没有内外科疾病,没有其他妇科疾病。
1.1.3 排除标准不同意参与本研究者,病史资料不完整者,随访过程中失访者或随访资料不完整者,合并有其他妇科疾病,有过放化疗史者,有过盆腔脏器手术史,合并内外科严重疾病。
腹腔镜手术组宫颈癌患者的年龄、体质指数和开腹手术组宫颈癌患者比较差异无统计学意义(P >0.05),腹腔镜手术组宫颈癌患者的肿瘤分期及肿瘤大小和开腹手术组宫颈癌患者比较差异无统计学意义(P >0.05),表明两组具有可比性。见表1。
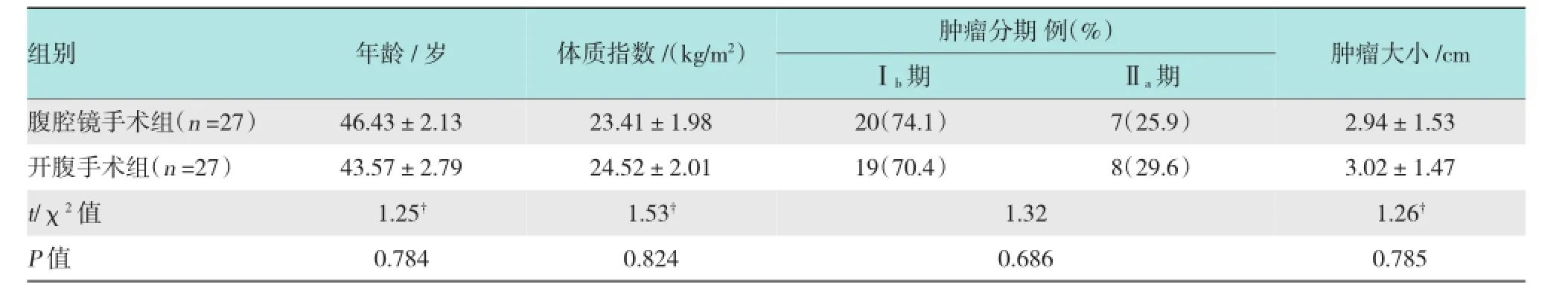
表1 腹腔镜手术组和开腹手术组宫颈癌患者的临床资料比较
1.2 方法
1.2.1 手术方法腹腔镜手术组患者在腹腔镜下行广泛性子宫切除+盆腔淋巴结清扫术;开腹手术患者开腹行广泛性子宫切除+盆腔淋巴结清扫术,术中记录出血量、手术时间和术中淋巴结清扫个数,术后留置引流管,常规应用抗生素预防感染,观察患者的阴道出血情况,记录排气时间和出院时间,术后3个月内禁止同房。
1.2.2 术后随访所有患者术后1~2个月来医院复查1次,每个月均进行电话随访,总共随访时间5年。
1.2.3 癌症治疗功能总体评价量表(functional assessment of cancer therapy-breast qualityof life instrument,FACT-G)评分术后1、3和5年随访时进行FACT-G评分,评价患者的生存质量,FACT-G评分越高表明患者的生存质量越好。
1.3 主要观察指标
腹腔镜手术组和开腹手术组患者的临床资料、手术情况、术后复发和生存率情况以及术后FACT-G评分。
1.4 统计学方法
采用SPSS 19.0软件进行分析,率的比较用χ2检验,计算理论频数T值,如果1≤T<5,做校正χ2检验,如果T<1,采用确切概率法,计量资料采用均数±标准差(±s)表示,比较用t检验,以P ≤0.05为差异有统计学意义。
2 结果
2.1 腹腔镜手术组和开腹手术组宫颈癌患者的手术情况比较
腹腔镜手术组宫颈癌患者的出血量少于开腹手术组(P <0.05),腹腔镜手术组宫颈癌患者的术中淋巴结清扫个数多于开腹手术组(P <0.05),腹腔镜手术组宫颈癌患者的排气时间和住院时间均少于开腹手术组(P <0.05),腹腔镜手术组宫颈癌患者的手术时间高于开腹手术组,但差异无统计学意义(P >0.05)。表明腹腔镜手术组宫颈癌患者的手术情况较开腹手术组好。见表2。
2.2 腹腔镜手术组和开腹手术组宫颈癌患者的复发率和生存率比较
腹腔镜手术组宫颈癌患者的术后1、3和5年的复发率和生存率和开腹手术组比较差异均无统计学意义(P >0.05)。见表3。
2.3 腹腔镜手术组和开腹手术组宫颈癌患者的术后FACT-G评分比较
腹腔镜手术组宫颈癌患者的术后1、3和5年的FACT-G评分均较开腹手术组高(P <0.05)。表明腹腔镜手术治疗宫颈癌患者的术后生活质量比开腹手术组好。见表4。
表2 腹腔镜手术组和开腹手术组宫颈癌患者的手术情况比较 (±s)
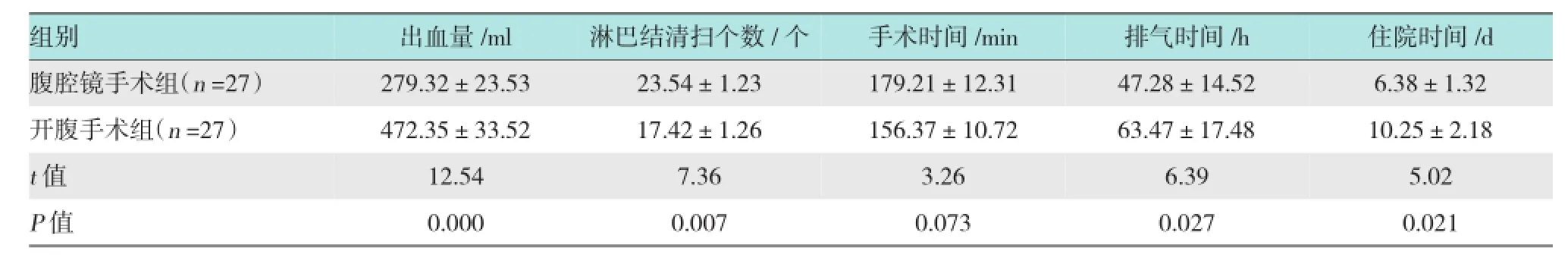
表2 腹腔镜手术组和开腹手术组宫颈癌患者的手术情况比较 (±s)
组别出血量/m l淋巴结清扫个数/个手术时间/min排气时间/h住院时间/d腹腔镜手术组(n=27)6.38±1.32开腹手术组(n=27) 472.35±33.52 17.42±1.26 10.25±2.18279.32±23.5323.54±1.23179.21±12.31 47.28±14.52 156.37±10.72 63.47±17.48t值5.02 P值 0.000 0.007 0.02112.547.366.39 0.073 0.027 3.26
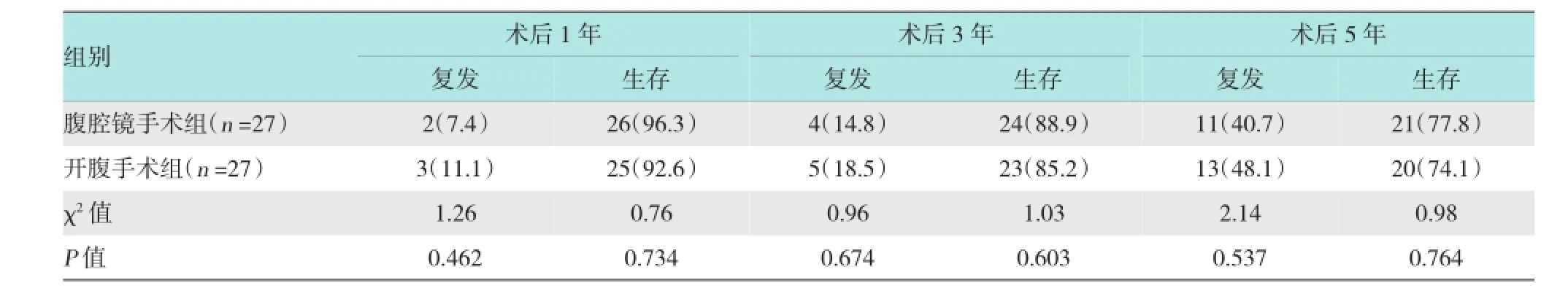
表3 腹腔镜手术组和开腹手术组宫颈癌患者的复发率和生存率比较 例(%)
表4 腹腔镜手术组和开腹手术组宫颈癌患者术后FACT-G评分比较 (分,±s)
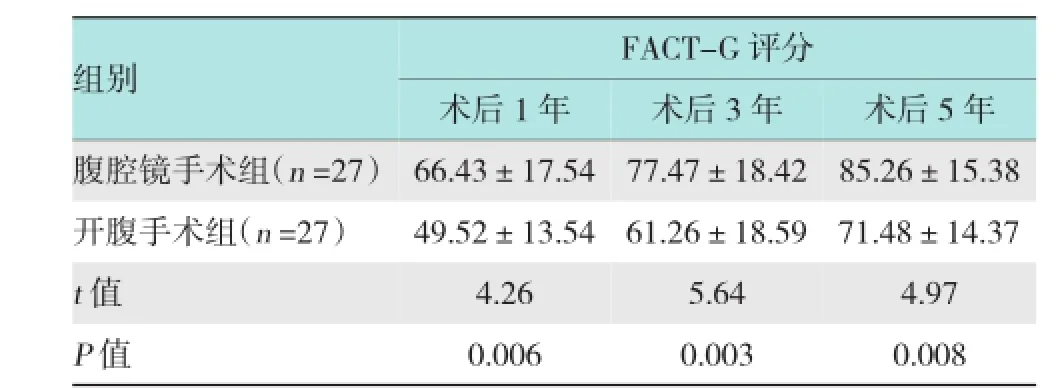
表4 腹腔镜手术组和开腹手术组宫颈癌患者术后FACT-G评分比较 (分,±s)
组别FACT-G评分术后1年术后3年术后5年腹腔镜手术组(n=27)85.26±15.38开腹手术组(n=27) 49.52±13.54 61.26±18.59 71.48±14.3766.43±17.5477.47±18.42t值4.265.644.97 P值 0.006 0.003 0.008
3 讨论
宫颈癌是女性常见的恶性肿瘤,宫颈癌的发病率和死亡率比较高,近年来随着宫颈细胞学的普及,宫颈癌的发病年龄呈现年轻化趋势。宫颈癌的发病和性行为方式不良、乳头瘤病毒感染、女性生殖器卫生条件比较差有关,和吸烟、文化因素、社会因素以及经济因素等也有一定的关系,其中人乳头状病毒感染是宫颈癌发病的主要原因,人乳头状病毒感染和其他因素共同作用导致宫颈癌的发生,单纯的人乳头状病毒感染往往不足以使宫颈发生癌变,只有其他因素作用而没有人乳头状病毒感染也不能使宫颈发生癌变[5-6]。宫颈癌的治疗多采用手术治疗,辅以放化疗等辅助治疗的综合治疗方案,对于早期宫颈癌,常采用手术治疗,比较常用的手术方式是广泛性子宫切除术+盆腔淋巴结清扫术,对于中晚期宫颈癌患者或者没有手术条件的患者,可以给予化疗和放疗等辅助治疗[7]。
宫颈癌的传统治疗方法为开腹手术治疗,随着微创技术的发展,腹腔镜在宫颈癌的治疗中不断被应用,腹腔镜手术具有术中损伤比较小,出血少,术后恢复快,疼痛轻,伤口比较小,看起来比较美观等优点,在宫颈癌的治疗方面不断受到患者和医生的青睐[8-9]。生存质量是指患者在生存上维持身体活动、精神活动以及社会活动处在一种比较好的状态的素质和能力,是对生存水平的一种体验,近年来,生存质量不断被用于癌症患者和慢性病患者生活质量的评估和检测[10-11]。目前大多宫颈癌患者可以获得较好的治疗效果,在治疗后的随访阶段,患者可能存在身体功能降低,性生活质量不满意,担心宫颈癌复发或者转移而出现心理障碍,从而引起患者的工作和学习的能力下降等,随着癌症治疗的人性化理论的不断普及,癌症患者的生活质量也越来越受到重视[12-13]。本研究通过对腹腔镜手术宫颈癌患者的临床资料、手术情况、术后复发和生存率情况以及术后FACT-G评分进行分析,结果发现腹腔镜手术宫颈癌患者的出血量少于开腹手术宫颈癌患者,腹腔镜手术宫颈癌患者的术中淋巴结清扫个数多于开腹手术宫颈癌患者,腹腔镜手术宫颈癌患者的排气时间和住院时间均少于开腹手术宫颈癌患者,腹腔镜手术宫颈癌患者的术后1、3和5年的复发率和生存率和开腹手术宫颈癌患者比较差异均无统计学意义。腹腔镜手术宫颈癌患者的术后1、3和5年的FACT-G评分高于开腹手术宫颈癌患者。表明腹腔镜手术治疗宫颈癌可以减少宫颈癌患者的出血量,缩短排气时间和住院时间,提高术后FACT-G评分,改善宫颈癌患者的术后生活质量。
[1] 周晖, 卢淮武, 彭永排, 等. 《2015年NCCN宫颈癌临床实践指南》解读[J]. 中国实用妇科与产科杂志, 2015, 30(3): 185-191.
[2] PEREIRA E R, SPECK N M, RODRIGUES D A, et al. Prevention, diagnosis and treatment of cervical cancer precursor lesions at the Xingu Indigenous Park, Brazil[J]. Eur J Gynaecol Oncol,2015, 36(4): 376-382.
[3] CROCKETT A K. After equipoise: continuing research to gain FDA approval[J]. AMA J Ethics, 2015, 17(9): 839-842.
[4] TSUNODA A T, ANDRADE C E, VIEIRA M A, et al. Laparoscopy in uterine cervical cancer[J]. Rev Col Bras Cir, 2015,42(5): 345-351.
[5] 应倩, 夏庆民, 郑荣寿, 等. 中国2009年宫颈癌发病与死亡分析[J].中国肿瘤, 2013, 22(8): 612-616.
[6] BISHAYEE K, M ONDAL J, SIKDAR S, et al. condurango (gonolobus condurango) extract activates fas receptor and depolarizes mitochondrial membrane potential to induce ros-dependent apoptosis in cancer cells in vitro: CE-treatment on HeLa: a ROS-dependent mechanism[J]. J Pharmacopuncture, 2015, 18(3): 32-41.
[7] 侯彩英, 宫荣杰, 姚元庆. 宫颈癌的治疗进展[J]. 现代生物医学进展, 2011,11(21): 4182-4186.
[8] HAO X H, HAN S Z, WANG Y F. Comparison of conventional laparoscopy and robotic radical hysterectomy for early-stage cervical cancer: A meta-analysis[J]. J Cancer Res Ther, 2015, 11(8): 258-264.
[9] WANG Y Z, DENG L, XU H C, et al. Laparoscopy versus laparotomy for the management of early stage cervical cancer[J]. BMC Cancer, 2015, 15(1): 1-11.
[10] BATES M J, MIJOYA A. A review of patients with advanced cervical cancer presenting to palliative care services at Queen Elizabeth Central Hospital in Blantyre, Malawi[J]. Malawi Med J,2015, 27(3): 93-95.
[11] AYDOGAN U, DOGANER Y C, KOMURCU S, et al. Coping attitudes of cancer patients and their caregivers and quality of life of caregivers[J]. Indian J Palliat Care, 2016, 22(2): 150-156.
[12] GAVRIC Z, VUKOVIC-KOSTIC Z. Assessment of quality of life of women with breast cancer[J]. Glob J Health Sci, 2015, 8 (9): 52792.
[13] DU TOIT G C, KIDD M. Prospective quality of life study of south african women undergoing treatment for advanced-stage cervical cancer[J]. Clin Ther, 2015, 37(10): 2324-2331.
(吴静编辑)
Postoperative quality of life of cervical cancer patients treated by laparoscopic surgery
Jun-jian Wang, Chun-lan Wang, Wan-ping Zhang, Jing Fang, Zhi-qin Fu
(Departmentof Gynecologic Oncology,Zhejiang Cancer Hospital,Hangzhou,Zhejiang 310008,China)
Objectives To investigate the postoperative quality of life of cervical cancer patients treated by laparoscopic surgery.M ethods 27 cases of cervical cancer treated by laparoscopic surgery from May 2009 to September 2010 as observation group,27 cases of cervical cancer treated by laparotomy treatment in the same period as control group.Observe and analyzed the clinical data,operation,postoperative recurrence and survival rates and postoperative FACT-G score between the two groups.Results Age,bodymass index has no statistical difference between the two groups(P>0.05),the blood loss in observation group was less than that in control group(P<0.05),the lymph node dissection number in observation group wasmore than that in control group(P<0.05),the exhaust time and hospital stay in observation group were less than that in control group(P<0.05),the 1-year,3-year and 5-year recurrence rate and survival rate in observation group showed no significant difference compared with control group (P<0.05).The 1-year,3-year and 5-year FACT-G score in control group were higher than that in control group (P<0.05).Conclusion Laparoscopic surgery for cervical cancer patients can reduce bleeding,shorten exhaust time and hospitalization time,improve postoperative FACT-G score and postoperative quality of life of cervical cancer patients.
laparoscopy;open surgery;cervical cancer;quality of life宫颈癌是常见的妇科恶性肿瘤之一,宫颈癌早期一般没有明显的临床症状,在宫颈细胞学筛查普及之前,很多宫颈癌发现时已为中晚期,给宫颈癌的治疗带来一定困难,已经发生远处转移的宫颈癌患者的预后比较差[1-2]。近年来,随着宫颈细胞学筛查的不断普及,使宫颈癌能够在早期得到诊断,甚至在宫颈癌前病变期被诊断并治疗,明显降低了宫颈癌的发生率和死亡率[3]。腹腔镜作为一种新兴的微创手术方式,在妇科手术中被广泛应用,腹腔镜也逐渐被应用到宫颈癌的治疗中[4],腹腔镜手术后宫颈癌患者的生活质量如何?本文对其进行研究,发现腹腔镜手术治疗宫颈癌患者术后的生活质量明显比开腹手术治疗好。
R 737.33
A
10.3969/j.issn.1007-1989.2016.06.009
1007-1989(2016)06-0031-04
2016-01-29

