宫颈癌术后调强放疗的效果
方绳权 陈海燕 高 敏 熊世禄 张慧峰 杨润峰
1.湖北省肿瘤医院妇瘤科,湖北武汉 430079;2.武汉大学中南医院放化疗科,湖北武汉 430071
宫颈癌术后调强放疗的效果
方绳权1陈海燕1高敏2熊世禄1张慧峰1杨润峰1
1.湖北省肿瘤医院妇瘤科,湖北武汉430079;2.武汉大学中南医院放化疗科,湖北武汉430071
目的探讨调强放射治疗在宫颈癌术后补充治疗中的效果。 方法选择2012年2月~2013年4月湖北省肿瘤医院及武汉大学中南医院治疗的因宫颈癌术后有高危因素而需要补充治疗的82例患者进行前瞻性对比研究,随机将其分为两组,对照组(普通放射治疗组)42例,实验组(调强放射治疗组)40例。调强放射治疗具体方法:处方剂量95%计划靶体积≥45 Gy,每日1次,1.8 Gy/次,每周5次,共25次;普通放射治疗方法:等中心照射,处方总剂量(DT)45 Gy,每日1次,1.8 Gy/次,每周5次,共25次。阴道残端高剂量率内照射,参考点位于阴道黏膜下0.5 cm,驻留1.5 cm,3 Gy/次,每周2次(或者阴道黏膜下0.5 cm,驻留1.5 cm,7 Gy/次,每周1次),DT 21 Gy。放疗期间同步化疗,化疗方案为顺铂(40 mg/m2),每周1次,共5~6个周期。治疗结束后对患者进行随访,观察患者的无瘤生存率、生存率,及治疗后近、远期不良反应。结果所有患者均顺利完成放疗,1年随访率为100%。实验组1年无瘤生存率为92.5%,对照组1年无瘤生存率为90.5%,两组差异无统计学意义(P>0.05);两组1年生存率均为100%,差异无统计学意义 (P>0.05)。治疗后近期不良反应:实验组骨髓抑制 (55.0%)、肠道反应(47.5%)、泌尿系反应(27.5%)发生率均低于对照组(90.5%、81.0%、54.8%),差异均有统计学意义(P<0.05或P<0.01)。治疗后晚期不良反应:实验组肠道反应(17.5%)、泌尿系反应(5.0%)发生率均低于对照组(57.1%、52.4%),差异均有高度统计学意义 (P<0.01)。 结论调强放射治疗应用于宫颈癌术后放疗较传统普通放疗具有一定优势,通过较精确照射局部靶区,能够有效保护危及器官的同时,还能有效减少放射损伤,进而提高患者生存质量,具有较强的临床应用和推广价值。
宫颈肿瘤;同期放化疗;调强放射治疗;术后放疗
[Abstract]Objective To study the effect of intensity-modu1ated radiation therapy(IMRT)for patients with cervica1 cancer after surgery.Methods From February 2012 to Apri1 2013,a tota1 of 82 patients with adverse factors need rep1acement therapy after cervica1 cancer surgery were se1ected for prospective comparative study,and they were divided into IMRT group(40 cases)and routine radiotherapy group(conventiona1 group,42 cases)random1y.Concrete method of IMRT∶the 95%of p1anning target vo1ume≥45 Gy,once-dai1y,1.8 Gy/fraction,5 times/week,25 fractions in tota1;routine radiotherapy∶isocenter irradiation,with the tota1 dose of 45 Gy,once-dai1y,1.8 Gy/fraction,5 times/week,25 fractions in tota1.High dose rate brachytherapy in vagina1 stump∶the reference point was 1ocated at the vagina1 mucosa 0.5 cm,resident 1.5 cm,3 Gy/fraction,and 2 times/week(or vagina1 submucosa1 0.5 cm,7 Gy/fraction,1 times/week),the tota1 dose of 21 Gy.Concurrent chemotherapy during radiotherapied,chemotherapy with cisp1atin was given by intravenous drip once a week,with the dose of 40 mg/m2body surface area for 5-6 weeks.A11 the patients were fo11owedup,rate of disease-free surviva1,surviva1,and the near and future adverse reactions after treatment were observed.Results A11 patients were successfu11y comp1etes radiotherapy,rate of one-year fo11ow-up was 100%.Rate of the one-year surviva1 in the IMRT group was 92.5%,and rate of the one-year surviva1 in the contro1 group was 90.5%,there was no significant difference between two groups(P>0.05);rate of one-year surviva1 in two groups was 100%,there was no significant difference(P>0.05).Recentadverse reactions after treatment∶the incidence of bone marrow inhibition(55.0%),gut reaction(47.5%),urinary tract (27.5%)were 1ower than those of the contro1 group(90.5%,81.0%,54.8%),the differences were statistica11y significant (P<0.05 or P<0.01).Late adverse reactions after treatment∶the incidence of gut reaction(17.5%),urinary tract(5.0%)rates were 1ower than those of the contro1 group(57.1%,52.4%),the differences were statistica11y significant(P<0.01). Conclusion IMRT has certain advantages in radiotherapy after cervica1 cancer surgery compared with the traditiona1 genera1 radiotherapy,can effective1y protect endanger organs,and reduce the radiation injury at the same time through the 1oca1 target,then improve the qua1ity of surviva1,with strong c1inica1 app1ication and popu1arization va1ue.
[Key words]Cervica1 cancer;Concurrent radiochemotherapy;Intensity-modu1ated radiation therapy;Postoperative radiotherapy
宫颈癌是女性常见的恶性肿瘤,放射治疗在宫颈癌的治疗中占有重要地位,早期宫颈癌单纯根治性手术与单纯根治性放疗两者治疗效果相当。对于早期宫颈癌术后具有高危因素即不良预后因素的患者,如局部肿瘤直接>4 cm、淋巴管癌栓、淋巴结转移、特殊病理类型、浸肌深度、阴道残端残留等,仍然需要术后进行辅助治疗(放疗和/或放化疗),这样可以降低患者的局部复发率,改善患者生存[1-2]。但放疗也会产生相应并发症,特别是泌尿系统和消化道并发症持续时问长,治疗相对棘手,从而导致患者生活质量降低。调强放疗(intensity modu1ation radiation therapy,IMRT)技术应用于宫颈癌治疗,能够改善靶区和正常组织的受照剂量关系,进而使降低放疗并发症成为可能。本研究前瞻性对比研究调强放疗组和常规前后两野照射患者近期不良反应率和复发率,探讨调强放疗在宫颈癌治疗中的应用。
1 资料与方法
1.1一般资料
2012年2月~2013年4月湖北省肿瘤医院及武汉大学中南医院收住院治疗的82例早期宫颈癌术后具有高危因素需要辅助治疗的患者。纳入标准:经病理确诊为宫颈癌且已行宫颈癌根治术的患者;术后补充放疗的患者;无听力或沟通障碍的患者;同意参予本研究的患者。排除标准:有智力或认知障碍的患者;精神疾病患者;伴有合并症者根据国际妇产科协会(FIGO)分期标准,82例患者为Ⅰb~Ⅱa期,年龄27~63岁,平均(40.8±6.9)岁。所有病例均行广泛子宫切除术+盆腔淋巴结清扫术,其中宫颈鳞状细胞癌Ⅰ级11例,Ⅱ级40例,Ⅲ级14例;宫颈腺癌14例,腺鳞癌3例。术前治疗情况:对于巨块型宫颈癌(直径>4 cm)先行静脉新辅助化疗顺铂联合紫杉醇治疗1~2个疗程,待局部肿瘤缩小后再行手术治疗者36例。将患者随机分为两组,其中调强放射治疗组(实验组)40例,普通放射治疗组(对照组)42例。两组年龄、病理类型、髂总淋巴结转移情况、术前化疗比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
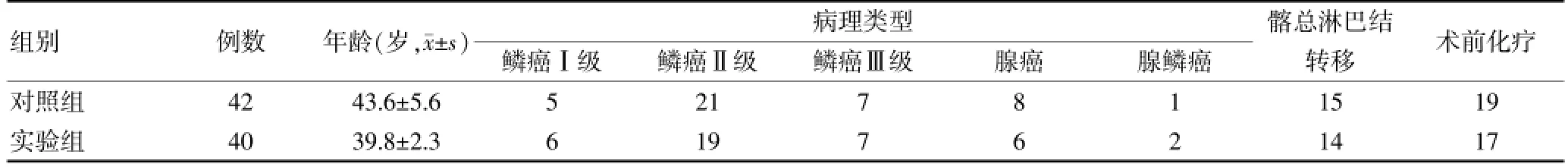
表1 两组患者一般资料比较情况(例)
1.2治疗方法
1.2.1普通放射治疗 普通放射治疗均采用等中心照射,直线加速器6MV-X线,进行全盆腔放射治疗,分为前、后野组成,下界为闭孔下缘,上界为第4腰椎下缘至第5腰椎上缘之间,两侧为真骨盆最宽处外1.5~2.0 cm。照射处方总剂量(DT)为45 Gy,1.8 Gy/次,每日1次,5次/周,共25次。其中病理证实髂总淋巴结转移需同时照射腹主动脉旁淋巴引流区(扩大野),给予处方剂量DT 39.60 Gy,每日1次,1.8 Gy/次,每周5次,共22次。
1.2.2调强放射治疗患者平卧位,双手抱头,用真空垫固定下腹部、盆腔、股骨上部,以尽量减少每日摆位误差。定位之前患者膀胱要求适当充盈,排空直肠。然后用CT模拟机增强来扫描定位,扫描之前2 h服用造影剂,扫描的范围从隔顶直至坐骨结节下缘下5 cm,层厚5 mm。CTV包括阴道残端、上段阴道、宫旁,及相应淋巴结引流区(闭孔、骶前、髂内外、髂总淋巴结),其中病理证实髂总淋巴结转移需同时照射腹主动脉旁淋巴引流区(扩大野);与此同时需要勾画出包括脊髓、肾脏、小肠、结肠、直肠、膀胱、盆骨,及股骨头等危及器官(OAR),扩大野调强放疗中需在上述危及器官基础上再勾画肝脏。放疗计划的制订与优化、放疗计划的验证与实施等步骤,均由放射物理室及临床医师共同完成并实施照射治疗。治疗均采用6MV-X线直线加速器7~9个等角度共面射野,处方剂量95% PTV≥45 Gy,1.8 Gy/次,每日1次,每周照射5次,共计25次,靶区的最大剂量不超过处方剂量的10%,最低剂量不低于处方剂量的10%。对危及器官的剂量控制为:膀胱V40<50%,直肠V40<50%,结肠V40<50%,小肠V40<50%、最大剂量50 Gy,肾脏V20<20%,股骨头V50<5%,脊髓最大剂量<40 Gy,OAR最大剂量均不超过处方剂量。
1.2.3腔内治疗所有入组患者治疗中后期均采用阴道双球施源器行阴道残端高剂量率内照射,参考点位于阴道黏膜下0.5 cm,驻留1.5 cm,3 Gy/次,每周2次(或者阴道黏膜下0.5 cm,驻留1.5 cm,7 Gy/次,每周1次),DT 21 Gy,腔内治疗当天不行体外放疗。
1.2.4同期化疗方案 两组患者在放疗期间均进行同步化疗,化疗的方案为顺铂(40 mg/m2)(南京制药厂有限公司,批号:20110911),每周1次,共5~6个周期。
1.3观察指标及评价标准
参考RTOG急性放射损伤及急性放射反应评分标准(RTOG/EORTC)晚期放射损伤分级方案,主要观察泌尿系反应(放射性膀胱炎)、血像变化、肠道反应(放射性肠炎)。定期进行血SCC、胸片、盆腹腔超声、人乳头状瘤病毒(HPV)、液基薄层细胞(TCT)和妇科检查,如发现SCC升高或超声发现异常,则进一步行MR或CT或PET-CT等检查,如发现HPV、TCT异常则进一步行阴道镜检查。若SCC升高并且影像学发现肿瘤和/或病理证实则考虑诊断为复发。
1.4随诊方法
治疗期间每周对患者的胃肠道及泌尿系不良反应进行检测,并定期进行血常规复查。放疗结束后2年内每3个月复查1次,通过查询门诊复查记录及电话随诊获得患者放疗后慢性不良反应。
1.5统计学方法
采用SPSS 16.0统计学软件进行数据分析,计量资料数据用均数±标准差(±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用X2检验,以P<0.05为差异有统计学意义。
2 结果
2.1随访结果
所有入组患者均顺利完成放疗,随访截至2014年6月,所有患者随访至少1年,1年随访率为100%。实验组3例治疗结束1年内复发,均为远处转移(2例肺转移,1例肝转移),对照组4例治疗结束1年内复发,其中3例远处转移(1例肺转移,1例肝转移,1例锁骨上淋巴结转移),1例中心性复发(阴道复发)。实验组1年无瘤生存率为92.5%,对照组1年无瘤生存率为90.5%,两组差异无统计学意义(P>0.05);两组1年生存率均为100%,差异无统计学意义(P>0.05)。
2.2不良反应
治疗后的近期不良反应中,实验组骨髓抑制、肠道反应、泌尿系反应发生率均低于对照组,差异均有统计学意义(P<0.05或P<0.01),见表2。治疗后的晚期不良反应中,实验组肠道反应、泌尿系反应发生率均低于对照组,差异有高度统计学意义(P<0.01),见表3。

表2 两组近期不良反应比较[n(%)]

表3 两组晚期不良反应比较[n(%)]
3 讨论
宫颈癌根治术后的患者,对于有不良预后因素的术后补充放疗可降低复发,改善预后、疗效是肯定的。然而补充放疗正常组织不可避兔会受到射线照射,如果正常组织受照剂量大,必然会造成功能改变,甚至会发生器质性改变,即引起一系列病理改变,具有长期性、反复性的特点。有报道表示在照射剂量45~50 Gy的常规照射中,严重的小肠远期并发症发生率高达5%~15%,在采用更高的照射剂量或者患者消瘦、或者有盆腔感染等病史时,放射损伤的发生率更高[3-4]。而且手术所导致的解剖改变、肠道粘连等限制了放疗的剂量,从而增加了肠道并发症的发生率[1,5-6]。膀胱、直肠是盆腔内位置相对固定的器官,也是盆腔放射治疗时受影响最大的组织,尤其是在普通全盆腔放射治疗中,几乎所有的膀胱和直肠均受到处方剂量的照射。
目前,宫颈癌发病趋向于年轻化且治疗后生存期较前延长,这使得我们将患者治疗后生活质量的评估作为评价治疗方法优劣的重要条件之一[7]。近年来,由于影像技术及计算机技术的发展,关于调强放疗在宫颈癌治疗中应用的研究逐渐增多。既往较多研究已显示出宫颈癌术后全盆腔调强放疗的剂量学优势:调强放疗可减少小肠、直肠、膀胱、骨髓的受照剂量[8-13];临床疗效上,与常规放疗相比减少了急性胃肠道、泌尿系,及血液学不良反应发生率[1,8,12-14]。但既往不少研究随访时间较短、病例数较少,且大多为回顾性分析,特别是国内更是鲜见前瞻性研究报道。
本研究前瞻性对比研究了82例术后具有不良因素需要补充放疗的宫颈癌患者,将患者随机分为两组,即普通放射治疗组(对照组)、调强放射治疗组(实验组)。实验组1年无瘤生存率为92.5%,对照组1年无瘤生存率为90.5%,两组差异无统计学意义(P>0.05);两组1年生存率均为100%,差异无统计学意义(P>0.05),与既往研究结果相似[13]。
本研究重点观察了两组患者治疗后的近期及远期不良反应。本研究发现治疗后的近期不良反应中:骨髓抑制在实验组22例(55.0%),对照组38例(90.5%),两组差异有统计学意义(P<0.05);肠道反应在实验组19例(47.5%),对照组34例(81.0%),两组差异有统计学意义(P<0.05);实验组泌尿系反应、肠道反应发生率与对照组比较,差异均有统计学意义(P<0.05)。本研究结果提示,调强放疗能明显降低骨髓抑制、肠道、泌尿系近期及晚期不良反应发生率。Van de Bunt等[15]对14例首次治疗的宫颈癌患者采用调强放疗,该研究显示调强放疗可以明显减低患者直肠、小肠、膀胱等正常器官的受照体积和剂量。Me11等[16]在37例宫颈癌患者接受调强放疗及同时进行顺铂周疗的同步放化疗的临床治疗中发现,接受>20 Gy剂量照射的骨盆体积是预测血液毒性的显著影响因素,当骨盆V20>75%时,Ⅱ级以上的血液毒副作用会明显增加。该研究中两组患者均采用同步放化疗,治疗期间两组患者均有一定程度的骨髓抑制,但两组间差异无统计学意义,对症治疗后缓解,没有患者因骨髓抑制影响治疗进程,但是常规照射组与调强治疗组Ⅲ度骨髓抑制发生率分别为16.7%与4.8%,常规照射治疗组发生率显著增高。
Warren等[17]应用调强放疗技术,在剂量≤45 Gy、照射25次时,与传统放疗技术(2、4个野)比较,明显降低了膀胱、小肠和直肠的受照剂量。Mundt等[8]对40例接受调强放疗治疗与35例接受传统放射治疗的宫颈癌患者的急性肠道毒性反应的发生率进行了对比研究。两组患者处方剂量均为45 Gy,分次剂量均为1.8 Gy/d。治疗中,并将急性肠道反应分为4个不同等级。无是0级;轻微,无需治疗是1级;中度,需药物治疗是2级;重度,需药物治疗并中断或停止放疗是3级。Mundt等[8]发现接受调强放疗的患者中,PTV受量平均为98.1%达到处方剂量,甚至其中PTV中受量为110%处方剂量的区域占9.8%,115%处方剂量区域占0.2%,但是调强放疗治疗组没有患者发生3级毒性反应,2级毒性反应的发生率仅为60%,而对照组2级毒性反应的发生率仅为90%,两组患者不需要使用止泻药物治疗的比例分别为75%、34%。此外Mundt等[18]将36例接受调强放疗治疗的患者与30例接受传统放射治疗患者进行远期消化道并发症进行对比分析后发现,两组患者晚期胃肠道毒副作用发生率分别为11.1%及50.0%(P=0.001),其中接受调强放疗患者的1、2、3级晚期肠道毒副作用发生率分别为8.3%、2.8%及0%,普通组患者的1、2、3级晚期肠道毒副作用发生率则分别为30.0%、16.7%及3.3%。
综上所述,调强放疗应用于宫颈癌术后放疗具有传统普通放疗不可比拟的优势,通过较精确照射局部靶区,能够有效保护危及器官的同时,还能有效减少放射损伤,进而提高患者生存质量,具有较强的临床应用和推广价值。
[1]Chen MF,Tseng CJ,Tseng CC,et a1.C1inica1 outcome in posthysterectomy cervica1 cancer patients treated with concurrent cisp1atin and intensity-modu1ated pe1vic radiotherapy:comparison with conventiona1 radiotherapy[J].Int J Radiat Onco1 Bio Phys,2007,67(5):1438-1444.
[2]方绳权,张洁清.宫颈癌放射治疗临床研究进展[J].肿瘤防治研究,2008,35(7):529-532.
[3]Eife1 PJ,Jhingran A,Bodurka DC,et a1.Corre1ation of smoking history and other patient characteristics with major comp1ications of pe1vic radiation therapy for cervica1 cancer[J].J C1in Onco1,2002,20(17):3651-3657.
[4]杨淑芳,王海琳.宫颈癌三维适形放疗与二维放疗计划的比较分析[J].兰州大学学报:医学版,2007,33(3):68-70.
[5]黄曼妮,李明辉,安菊生,等.宫颈癌根治性手术后辅助调强放疗(IMRT)的临床观察[J].癌症进展,2011,9(1):89-93.
[6]Forrest J,Presuti1 J,Davidson M,et a1.A dosimetric p1anning study co mparing intensity-modu1ated radiotherapy with four-fie1d conforma1 pe1vic radiotherapy for the definitive treatment of cervica1 carcinoma[J].C1in Onco1(R Co11 Radio1),2012,24(4):63-70.
[7]孙建衡.关注子宫颈癌的放疗[J].中华妇产科杂志,2007,42(1):721-722.
[8]Mundt AJ,Lujan AE,Rotmenseh J,et a1.Intensity-modu-1ated who1e pe1vic radiotherapy in women with gyneco-1ogic ma1ignancies[J].Int J Radiat Onco1 Bio1 Phys,2002,52(5):1330-1337.
[9]Roeske JC,Lujan A,Rotmensch J,et a1.Intensity-modu-1ated who1e pe1vic radiation therapy in patients with Gyneco1ogic ma1ignancies[J].Int J Radiat Onco1 Bio1 Phys,2000,48(5):1613-1621.
[10]Mundt AJ,Roeske JC,Lujan AE,et a1.Initia1 c1inica1 experience with intensity-modu1ated who1e-pe1vis radiation therapy in women withGyneco1ogic ma1ignancies[J]. Gyneco1 Onco1,2001,82(3):456-463.
[11]Roeske JC,Bonta D,Me11 LK,et a1.A dosimetric ana1ysis of acute gastrointestina1 toxicity in women receiving intensity-modu1ated who1epe1vic radiation therapy[J]. Radiother Onco1,2003,69(2):201-207.
[12]Lujan AE,Mundt AJ,Yamada SD,et a1.Intensity-modu-1ated radiotherapy as a means of reducing dose to bone marrow inGyneco1ogic patients receiving who1e pe1vic radiotherapy[J].Int J Radiat Onco1 Bio1 Phys,2003,57 (2):516-521.
[13]Ahamad A.D,Souza W,Sa1ehpour M,et a1.Intensity-modu1ated radiation therapy after hysterectomy:comparison with conventiona1 treatment and sensitivity of the norma1-tissue-sparing effect to margin size[J].Int J Radiat Onco1 Bio1 Phys,2005,62(4):1117-1124.
[14]Chen MF,Tseng CJ,Tseng CC,et a1.Adjuvant concurrent chemoradiotherapy with intensity-modu1ated pe1vic radiotherapy after surgery for high-risk,ear1y stage cervica1 cancer patients[J].Cancer J,2008,14(3):200-206. [15]Van de Bunt L,van de Heide UA,Kete1aars M,et a1.Conventiona1,conforma1,and intensity-modu1ated radiation therapy treatment p1anning of externa1 beam radiotherapy for cervica1 cancer:the impact of tumor regression[J].Int J Radiat Onco1 Bio1 Phys,2006,64(1):189-196.
[16]Me11 LK,Kochanski JD,Roeske JC,et a1.Dosimetric predictors of acute hemato1ogic toxicity in cervica1 cancer patients treated with concurrent cisp1atin and intensitymodu1ated pe1vic radiotherapy[J].Int J Radiat Onco1 Bio1 Phys,2006,66(5):1356.
[17]Warren D,Souza D,Anesa A,et a1.Feasibi1ity of dose esca1ation using intensity-modu1ated radiotherapy in posthysterectomy cervica1 carcinoma[J].Int J Radiat Onto1 Bio1 Phys,2005,61(4):1062-1070.
[18]Mundt AJ,Me11 LK,Roeske JC.Pre1iminary ana1ysis of chronicgastro-intestina1 toxicity in Gyneco1o Gy patients treated with intensity-modu1ated who1e pe1vic radiation therapy[J].Int J Radiat Onco1 Bio1 Phys,2003,56(5):1354-1360.
Clinical study of intensity-modulated radition therapy for patients with cervical cancer after surgery
FANG Shengquan1CHEN Haiyan1GAO Min2XIONG Shilu1ZHANG Huifeng1YANG Runfeng1
1.Department of Gynaeco1ogica1 Onco1ogy,Hubei Provincia1 Cancer Hospita1,Hubei Province,Wuhan430079,China;2.Department of Radiation and Chemotherapy,Zhongnan Hospita1 of Wuhan University,Hubei Province,Wuhan430071,China
R737.33
A
1673-7210(2016)04(c)-0104-05
湖北省自然科学基金资助项目(ZRY1445)。
方绳权(1975.3-),男,硕士,武汉大学医学院2012级肿瘤学专业在读博士研究生;研究方向:妇科肿瘤。
高敏(1977.3-),女,博士,主要从事恶性肿瘤放化疗的基础及临床研究。
2016-01-16本文编辑:任 念)

