53例宫颈锥切术后妊娠结局分析
张翠萍
(泰兴市第二人民医院妇产科,江苏 泰兴 225411)
53例宫颈锥切术后妊娠结局分析
张翠萍
(泰兴市第二人民医院妇产科,江苏 泰兴 225411)
目的 探讨宫颈锥切术对育龄妇女妊娠结局的影响。方法 对行宫颈锥切术后的妊娠妇女53例作为研究组,随机抽取同期无宫颈治疗史的53例孕妇作为对照组,对2组患者的妊娠结局进行对比分析。结果 研究组和对照组妊娠结局比较,宫颈锥切术患者的剖宫产率、胎吸助产率、宫颈裂伤率明显高出对照组,2组比较差异有统计学意义(P<0.05),宫颈锥切术组早产发生率明显高于对照组,差异有统计学意义(P<0.05),胎膜早破发生率高于对照组,差异有统计学意义(P<0.05)。结论 宫颈锥切术患者妊娠后的剖宫产率、胎吸助产率、宫颈裂伤率明显高出无宫颈手术史的孕妇,且胎膜早破及早产的发生率也明显升高。
宫颈病变; 宫颈锥切术; 妊娠结局
近年来,慢性宫颈炎甚至宫颈上皮内瘤样变(CIN)是育龄妇女的常见病,其病因可能与性生活过早、过频、早年分娩、多产、多次妇科手术操作及持续HPV感染等有关[1],治疗方法包括微波、激光、冷冻及宫颈锥切术。近年来由于宫颈锥切术具有保留生育功能这一优点,且安全有效,能提供组织进一步病理检查,已广泛应用于治疗宫颈病变[2],但是对妊娠结局的影响有待进一步研究。笔者就此作了探讨,报告如下。
1 资料与方法
1.1 一般资料
选取2010年1月至2013年12月在泰兴市第二人民医院妇产科行宫颈锥切术后妊娠的孕妇53例作为研究组,年龄26~38岁,平均(32.1±1.7)岁。选取同期在本院分娩的53例无任何宫颈病变治疗孕妇作为对照组,年龄25~39岁,平均(33.2±1.6)岁。2组均无产科并发症及各种内外科合并症;2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
所有患者在宫颈锥切术前均行阴道镜、薄层液基细胞学涂片(TCT)检查。手术方法:所有患者均选择在月经干净后3~7 d进行。患者取膀胱截石位,常规消毒外阴、阴道、宫颈等部位,铺无菌巾单,窥阴器暴露宫颈。根据病变大小及性质选择不同的电切环,电刀频率为35~40 W,先选用大号环状电极距病灶外0.5 cm处固定,脚踏电切开关,从一侧到对侧缓慢环形切下病变组织,再用小号电极切除部分颈管组织,最后以球形电极止血,切除时尽量保持环形标本的完整性,并将切除组织进行病理学检查。
术后注意事项:所有宫颈锥切术患者术后以奥硝唑及左氧氟沙星预防性抗感染治疗3~4 d,禁性生活3个月。
1.3 统计学方法
应用SPSS15.0统计学软件,计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组分娩方式比较
研究组剖宫产率、宫颈裂伤率和胎吸助产率明显高于对照组,自然分娩率低于对照组,差异有统计学意义(P<0.05)。见表1。
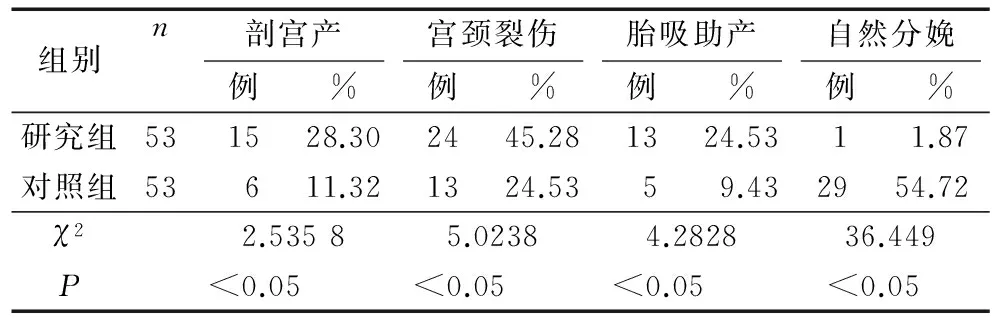
表1 研究组和对照组分娩方式的比较
2.2 2组妊娠结局比较
研究组早产及胎膜早破发生率明显高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 研究组和对照组妊娠结局比较
3 讨论
近年来,宫颈病变已成为育龄妇女常见的妇科疾病之一,尤其是CIN的发生率明显升高,其发病年龄也越来越年青化。因宫颈病变有2种结局,一是自然消退,很少发展为宫颈浸润癌;二是病变具有癌变潜能,可能发展为浸润癌,所以积极治疗宫颈病变,尤其是CIN,医患双方基本已达成共识。由于治疗宫颈病变的各种方法的局限性,使宫颈锥切术成为当前诊断和治疗重度宫颈糜烂和CIN的主要方法。LEEP刀宫颈锥切术在切除宫颈病变的同时,既能保留大部分宫颈及全部宫体,又不影响生育功能,故被认为是目前治疗宫颈病变的有效方法。但有学者[3]认为,实行宫颈锥切术后宫颈机能如宫颈内分泌功能可能遭到破坏,使宫颈黏液栓分泌减少,使其抗菌、抗病毒能力下降,增加胎儿感染的风险,最终导致胎膜早破及早产的风险增加。从本研究结果来看,研究组早产率为18.87%,远高于对照组的5.66%,这与文献[4-5]报道相符。另外宫颈锥切术切除了部分宫颈组织,宫颈明显缩短,且宫颈瘢痕形成,宫颈弹性受到明显的影响,宫颈弹性大大降低,宫颈正常扩张及胎先露下降遭受到明显影响,最终导致宫颈等软产道裂伤[6],加之宫颈手术后,孕妇本人心理因素的影响,使剖宫产率明显上升,阴道分娩率明显下降,与本研究结果相同。
总之,宫颈锥切术增加了早产、胎膜早破等不良结局的风险,增加了剖宫产率及宫颈等软产道裂伤的机会,故对于年轻未生育或已经生育还有生育要求的妇女,如果诊断为宫颈糜烂,中低级别的CIN,或HPV感染,应倡导密切监测或药物治疗或应用HPV疫苗,而不是均要立即行宫颈锥切术,应在严密随访监测下,待完成生育任务后再考虑宫颈锥切术。
[1] 乐杰.妇产科学[M].7版北京:人民卫生出版社,2008: 263-264.
[2] Wright T C,Cox J T,Massad L S,et al.2001 consensus guidelines for the management of women with cervical intraepithelial neoplasia[J].Am J Obstet Gynecol,2003,189(1):29-30.
[3] Samson S L,Bentley I B,Fahey T J,et al.The effect of loop electrosurgical excision procedure on future pregnancy outcome[J].Obstet Gynecol,2005,105(20):325-332.
[4] Vande Vijver A,Poppe W,Verquts J,et al.Preganancy out-come affter cervical lonisation[J].BJOG,2010,117(3):268.
[5] Nam K H,Kwon J Y,Klm Y H,et al.Preganancy outcome af-ter cervical lonization:risk factors for preterm delivery and the ef-ficacy of prophylactic cerclage[J].J Gynecol Oncol,2010,21(4):225.
[6] Lee S M,Jun J K.Prediction and prevention of preterm birth after cervical conization[J].J Gynecol Oncol,2010,21(4):207.
(责任编辑:刘大仁)
2015-09-30
R713.4
A
1009-8194(2016)04-0038-02
10.13764/j.cnki.lcsy.2016.04.017

