全合一静脉营养与非脂肪乳静脉营养对早产儿脂代谢的影响
王春霞, 盛荣利,王红云
(1.包头医学院,内蒙古包头 014060; 2.包头市九原区医院; 3.内蒙古妇幼保健院)
全合一静脉营养与非脂肪乳静脉营养对早产儿脂代谢的影响
王春霞1, 盛荣利2,王红云3
(1.包头医学院,内蒙古包头 014060; 2.包头市九原区医院; 3.内蒙古妇幼保健院)
[摘要]目的:探讨全合一静脉营养与非脂肪乳静脉营养方案对早产儿脂代谢的影响。方法:将收治存活的早产且低出生体重儿60例,随机分为观察组和对照组各30例,观察组给予全合一静脉营养,对照组给予非脂肪乳静脉营养,比较两组静脉营养期间每周体重增长、血脂水平及在入院时、静脉营养第1周、2周、3周时的变化。结果:观察组使用静脉营养期间每周体重增长速度明显大于对照组(P<0.05);静脉营养第1周时,血脂胆固醇水平观察组高于对照组(P<0.05),其余血脂水平差异无统计学意义(P>0.05),静脉营养第2﹑3周时两组间血脂水平差异无统计学意义(P>0.05)。结论:早产儿给予全合一静脉营养有利于生长发育。临床应用较为安全、有效。
[关键词]增强早产儿;静脉营养;脂代谢
早产儿各器官系统发育不完善,加之营养储备不足,生后未能及时补足所需营养及能量,造成早产儿的患病率及病死率均较正常足月儿增加,因此,生后营养支持尤其是早期支持成为最关键的问题。随着静脉营养的广泛应用,大大降低新生儿特别是早产儿的死亡率,明显提高生活质量,静脉营养的运用技术与方案不断完善,日趋成熟,其优势逐渐被广大新生儿科医生所接受。由于早产儿发育不成熟,脂肪乳剂的应用存在着争议,认为输注过程中可能会出现高脂血症、新生儿黄疸、胆汁淤积等症状以及出现不同程度的肝损伤,所以在脂肪乳剂的使用受到一定的限制。本研究将通过对早产儿使用静脉高营养前后体重变化及血脂水平的检测,探讨其对早产儿体重增长及血脂代谢的影响,进而寻求更合理,安全的使用方法。
1对象与方法
1.1对象选取2013年11月至2014年12月内蒙古妇幼保健院收治的早产且低出生体重儿60例,随机分为观察组及对照组,每组各30例。观察组男13例、女17例,孕周(33.30±1.03 )周,体重(1 884.67±222.00 )g;对照组男15例、女15例,孕周(33.40±1.02)周,体重(1885.00±173.00) g。两组间临床资料比较差异无统计学意义(性别χ2=0.268、P=0.605,孕周T=0.07、P=0.996,体重比较T=0.06、P=0.995)。纳入标准:(1)胎龄介于32周至36周;(2)体重在1 500~2 500 g;(3)无先天生长发育缺陷;(4)无遗传代谢类疾病;(5)未合并脏器功能衰竭;(6)无糖类﹑脂质类及氨基酸代谢障碍;(7)观察前行肝肾功能检验均无异常。
1.2方法两组患儿入院后均给予规范的早产儿管理,观察组按照以上营养素配比要求,给予全合一静脉营养液,对照组给予不含脂肪乳注射液的静脉营养液,其余各营养素均与观察组相同。每日所需总液量及各营养素的量均按照下述原则进行配比,同时按照要求满足所需葡萄糖的浓度与所需补充的热卡值,按照中国新生儿营养支持临床应用指南要求步骤配制[1]。
1.2.1静脉营养液的组成静脉营养所需营养素包括20 %脂肪乳剂、小儿复合氨基酸注射液、葡萄糖(5 %﹑10 %和50 %葡萄糖注射液)、维生素制剂(水溶性维生素及脂溶性维生素)及电解质等。
1.2.2总液体量及各营养液的量按照不同日龄、体重给予每日所需液体量。根据暖箱、光疗、心肺功能、呼吸机及各项监测结果等不同的临床条件及时调整液体总量,早产儿每日所需热量为80~100 kcal/(kg·d)。营养液:(1)氨基酸注射液:生后24 h内即可给予氨基酸注射液,初始剂量为1.0 g/(kg·d),每日以1.0 g/(kg·d)递增直至4.0 g/(kg·d);(2)脂肪乳剂:脂肪乳剂在生后24 h内也可给予,初始剂量为1.0 g/(kg·d)开始,按0.5 g/(kg·d)的速度递增,总量不超过3.0 g/(kg·d);(3)葡萄糖注射液:葡萄糖包括5 %﹑10 %和50 %葡萄糖注射液,开始剂量为4~8 mg/(kg·min),按1~2 mg/(kg·min)的速度逐步增加,直至达到11~14 mg/(kg·min)时,将不再增加,采用经外周静脉输注静脉营养时控制葡萄糖溶液的浓度<12 %,同时为了防止高血糖的出现,输注的同时严密监测血糖浓度,一般将血糖浓度控制在<8.33 mmol/L。
1.2.3观察指标(1)体重:检测出入院时、治疗第1周﹑2周及3周的体重;(2)血脂指标:检测总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG), 载脂蛋白A1(apolipoprotein,ApoA1)及载脂蛋白B(apolipoprotein B,ApoB)含量。检测时间为选取早产儿在入院时、使用静脉营养治疗第1﹑2、3周,共采血4次。
1.3统计处理采用SPSS11.5进行统计分析,计量资料均数间比较行t检验,以P<0.05为差异有统计学意义。
2结果
2.1体重变化观察组体重增长速度大于对照组(P<0.05),见表1。
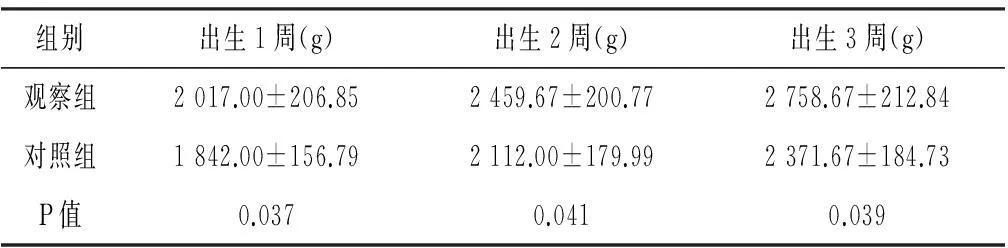
表1 治疗后两组新生儿间不同时间体重比较
2.2两组早产儿血脂的比较入院时,两组患儿血脂各项指标差异均无统计学意义(P>0.05),见表2。
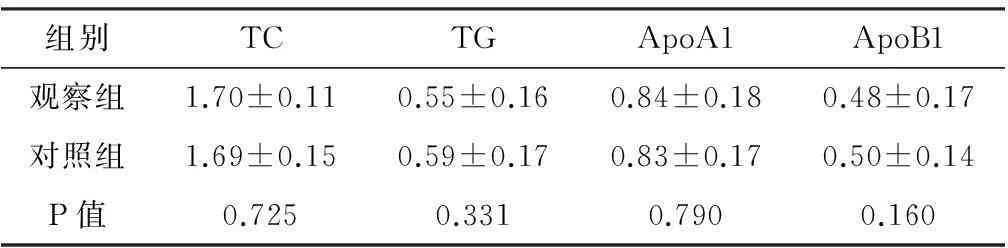
表2 两组早产儿入院时时各项血脂指标比较
2.3静脉营养不同时间各血脂水平比较静脉营养第1周时,观察组TC大于对照组,差异有统计学意义(P<0.05),TG、Apoa1、ApoB差异无统计学意义(P>0.05),静脉营养第2﹑3周时各血脂水平差异无统计学意义(P>0.05),见表3。

表3 静脉营养不同时间TC和TG水平比较
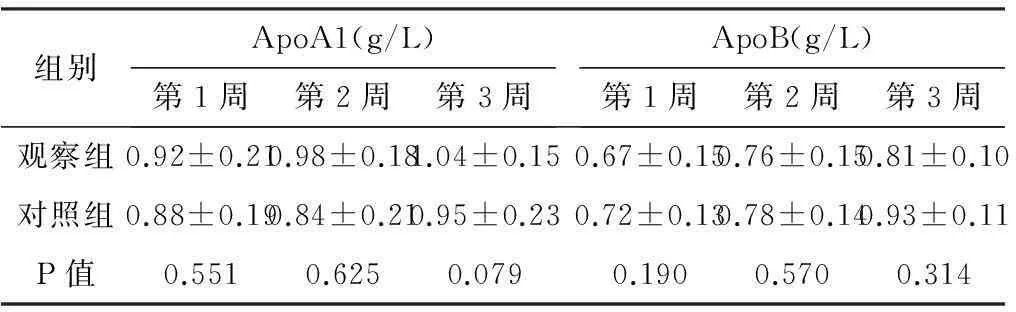
表4 静脉营养不同时间ApoA1和ApoB水平比较
3讨论
静脉营养对于完全不能经胃肠喂养的早产儿和经胃肠道摄入的量不能达到所需总热量70 %的早产儿是首选的营养支持手段[2]。早期积极的静脉营养是目前公认的营养支持原则,尽早给予适当的营养支持对早产儿的生长发育及并发症的预防十分关键[3]。本研究也证实这一点,两组早产儿经静脉营养治疗后,体重都有所增加,说明静脉营养对于早产儿生长发育有重要作用,且观察组体重增加的速度大于对照组,说明脂肪乳剂在营养支持中有着不可忽视的作用。以前由于对脂肪乳的认识不足,存在一定的误区,认为肠外营养相关性胆汁淤积(PN-associated cholestasis,PNAC)是新生儿和早产儿长期肠道外营养最严重的并发症之一,也是导致长期肠道外营养新生儿死亡的高危因素之一。近年来相关研究报道PNAC发生率为2 %~11.7 %[4],多发生在开始应用胃肠外营养后3.3±1.6周[5]。对早产儿如严格掌握适应证,用脂肪乳剂可缩短病程、减少并发症、提高生存质量,如长期应用须监测血气、血生化各项指标[6]。本研究中静脉营养第1周时血浆胆固醇水平观察组高于对照组,可能是由于大量输注外源性甘油三酯而引起反应性升高,但均在正常范围。综上所述,早期个体化的全合一静脉营养有利于体重增长,静脉营养第1周时血浆胆固醇水平观察组高于对照组,但其水平在正常范围之内,在使用第2﹑3时血脂水平无差异,说明脂肪乳对于早产儿的血脂代谢是安全的。
参考文献
[1]中华医学会肠外肠内营养学分会儿科学组,中华医学会儿科学分会新生儿学组,中华医学会小儿外科学分会新生儿外科学组.中国新生儿营养支持临床应用指南[J].中华小儿外科杂志2013,34(10):782-787.
[2]罗翔辉.41例危重新生儿静脉输注高营养液的临床观察与护理[J].华夏医学,2009, 22(3):558-559.
[3]申宛冬,王新民,徐天鹤.华子渝40例早产低出生体重儿静脉营养临床观察[J].新生儿科杂志,2005,20(2):77-79.
[4]李卉,冯琪,王颖,等.极低出生体重儿肠道外营养相关性胆汁淤积的临床研究[J].新生儿科杂志,2005,20(2):57-61.
[5]王陈红,施丽萍,吴秀静,等.早产儿胃肠外营养相关性胆汁淤积症的临床特征[J].中华儿科杂志,2011,49(3):199-202.
[6]黄健鄂.早产儿肠外营养相关性胆汁淤积的危险因素分析[J].西部医学,2014,26(10):1313-1315.
通讯作者:王红云
(收稿日期:2015-07-15)

