微创钻孔联合尿激酶灌注引流术治疗硬膜外血肿的体会
包永武
(徐州市贾汪区人民医院 神经外科,江苏 徐州 221011)
微创钻孔联合尿激酶灌注引流术治疗硬膜外血肿的体会
包永武
(徐州市贾汪区人民医院 神经外科,江苏 徐州 221011)
[摘 要]目的:探讨微创钻孔联合尿激酶灌注引流术治疗硬膜外血肿临床效果。方法:回顾性研究我院2013年10月至2015年7月救治的26例硬膜外血肿病例,术前经头颅CT定位,明确穿刺点,选择血肿最大直径方向穿刺(注意避开血管功能区),进行微创钻孔置管,术后行尿激酶灌注引流术。结果:穿刺后72 h血肿基本消失,因硬膜外血肿引起头痛、呕吐、偏瘫临床症状在术后立刻缓解,术后1个月随访无血肿复发,无穿刺点及颅内感染,因硬膜外血肿引起头痛、呕吐、偏瘫临床症状消失。结论:微创钻孔联合尿激酶灌注引流术治疗硬膜外血肿创伤小,操作简单,手术时间短,疗效好,恢复快,出血少,费用低,住院时间短,临床效果满意,值得临床推广应用。
[关键词]硬膜外血肿;微创钻孔;尿激酶灌注引流术
硬膜外血肿是位于颅骨内板与硬脑膜之间的血肿,约占创伤性颅内血肿的30%,好发于幕上半球凸面[1]。硬膜外血肿比较常见,占颅脑损伤的3%~6%,颅内血肿1/3为硬膜外血肿[2]。传统的手术治疗方式是开颅手术清除血肿[3],但手术创伤大,时间长,费用高,危险性大,出血多,术后反应及并发症多,住院时间长。随着CT、MRI等影像学检查广泛普及,诊断明确、定位准确的优点,微创治疗硬膜外血肿逐渐取代传统手术,取得很好效果。我院2013年10月至2015年7月期间共收住硬膜外血肿患者26例,采取微创钻孔联合尿激酶灌注引流术治疗后均得到了良好的疗效。现总结报告如下。
1 资料和方法
1.1一般资料 本组患者26例,男16例,女10例,年龄18~76岁,平均26.70岁;受伤原因:车祸13例,打击伤9例,坠落伤3例,其他伤1例。临床表现头痛22例,呕吐12例,偏瘫3例。本组患者6例浅昏迷,GCS评分9~11分;12例明显烦躁,GCS评分12~13分;8例神志清楚但有头痛、呕吐等颅高压症,GCS评分13~15分。所有病例生命体征平稳,无脑疝表现。手术时机:伤后7~24 h 9例,24~48 h 13例,48~72 h 4 例。
1.2影像学资料 头部CT定位,确诊出血量及血肿部位。出血部位:颞部5例,额部5例,顶部4例,颞顶部10例,枕部2例。血肿量:按V=1/2×长× 宽×层面厚度计算[4],<20 mL 8例,20~30 mL 15例,30~40 mL 3例。
1.3手术方法 选择血肿中间部位,对应的头皮距离血肿最近点作为穿刺点;跨横窦血肿定位好横窦,于横窦体表投影血肿多的一侧作为穿刺点;额部硬膜外血肿为不影响容貌可在发际内取穿刺点,将头皮前推,尽量靠近血肿中心;测量穿刺点距血肿中心的距离,标记穿刺点;注意避开大血管和重要功能区;l%利多卡因局部浸润麻醉,尖刀片切开头皮长0.5 cm,向血肿方向用颅椎垂直颅骨钻孔至内板,取14号硅胶引流管调整好穿刺方向及深度向血肿方向进针,进针达理想深度,用5 mL注射器缓慢抽吸血肿部分。急性硬膜外血肿多以凝血块的形式存在,剩余血肿量大,用尿激酶3万u+0.9%氯化钠溶液2 mL缓慢注入血肿腔,夹管,三通阀接无菌引流袋,2 h后开放引流管,动态CT观察血肿清除情况并做好血肿引流量记录,一般3 d后血肿消失90%以上可拔管。密切观察患者的生命体征。动态CT观察血肿若有增大,病情加重,应立即改行开颅血肿清除术。同时做预防感染、止血等对症治疗。
2 结果
26例行钻孔引流术者均获良好疗效。第1次注入尿激酶清除部分血肿后,头痛呕吐立刻缓解16例,偏瘫立刻缓解l例,明显缓解2例。一般术后72 h血肿消除90%以上或残留血肿少于8 mL者可拔除引流管,一般住院约10 d。术后1个月随访无血肿复发,无穿刺点及颅内感染,因硬膜外血肿引起头痛、呕吐、偏瘫临床症状消失。见图1-3。
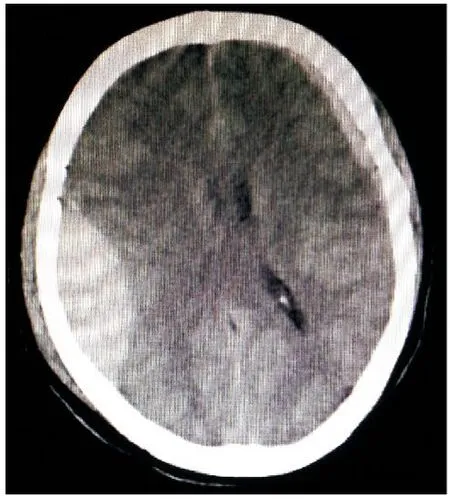
图1 术前CT示右颞部硬膜外血肿

图2 术后CT示右颞部硬膜外血肿较术前减少
3 讨论
急性硬膜外血肿依据明确的外伤史、头颅CT可以对其血肿量做出相对精确的计算[4],明确诊断血肿占位效应、部位及大小,传统的方法是全麻下颅骨开瓣行血肿清除术,手术时间长,出血多,创伤大,费用高,增加患者痛苦等,而微创钻孔联合尿激酶灌注引流术治疗硬膜外血肿具有创伤小,操作简单,手术时间短,疗效好,恢复快,出血少,费用低,住院时间短等优点。
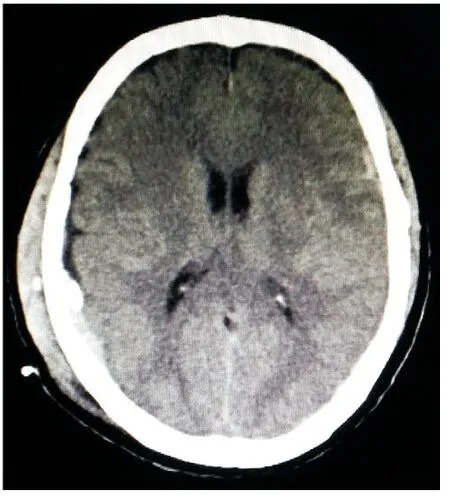
图3 术后72 h CT示右颞部硬膜外血肿基本消失
每一个手术都存在相应的适应证和禁忌证。笔者对手术者遴选分析,认为以下情形可以考虑本方法的治疗:①生命体征稳定,受伤时间7~72 h者。②颅脑CT示幕上血肿在20~40 mL,中线移位不超过1 cm,轻度脑室受压,无环池受压,占位效应不明显者。③GCS不小于9分,评分无进行性降低者,硬膜外血肿不合并广泛的脑挫伤、脑水肿或颅内其他部位大量出血者。④意识清醒、嗜睡或浅昏迷,没有明显神经功能损害,如瞳孔改变、脑疝形成者。手术禁忌证:①生命体征不稳定,受伤时间小于7 h者。②颅脑CT示幕上大于40 mL且中线移位大于1.0 cm,颅内占位明显者。合并广泛的脑挫伤、脑水肿或颅内其他部位大量出血者。③意识进行性加重,应用脱水剂效果不明显,瞳孔对光反射消失、脑疝形成者。④严重颅骨粉碎性骨折、颅骨凹陷大于1.0 cm者,血肿位于中颅底靠近脑膜中动脉的主干者。后颅凹血肿因代偿容积较小,血肿易引起枕骨大孔疝者。
手术时间选择:急性硬膜外血肿出血主要来源于脑膜中动脉,上矢状窦或横窦,脑膜中静脉,板状静脉或导血管,脑膜前和筛前、筛后动脉[2]。出血大部分在30 min停止,早期仍有少量渗血,7 h后完全停止。过早微创钻孔引流可能导致术后引流出大量新鲜血液或邻近部位再出血。因出血后颅内血肿的填塞、压迫效应对于制止继续出血有一定的作用。笔者认为伤后7~72 h手术比较安全且效果较好。过迟(>72 h)则血肿机化成肉芽、结缔组织会导致脑组织长期受压迫产生脑缺血不可逆性改变,继发脑缺血坏死、水肿、癫痫等并发症的可能。
术后患者躁动处理:部分颅脑外伤患者躁动明显,患者躁动有加重颅内出血、术后脱管风险,复查头颅CT明确患者非颅内血肿增多、脑挫裂伤脑水肿加重引起躁动,可适当应用部分镇静药物,如氯丙嗪25 mg+异丙嗪25 mg肌肉注射每日2次或3次;亦可应用丙泊酚静脉泵入,通常剂量为0.3~0.4 mg/(kg·h),输入速度可根据所需镇静深度进行调节。密切观察患者生命体征变化,以防颅内病情变化未被发现,延误进一步治疗。
尿激酶使用时注意事项:根据颅内血肿量建议首次尿激酶剂量适当大一些,夹管时间不要太久,可用尿激酶3万u+0.9%氯化钠溶液2 mL缓慢注入血肿腔,夹闭引流管2 h后放开引流,以后尿激酶剂量适当减量,夹管时间适当延长<5 h为佳;一般72 h血肿可基本清除,拔管前复查头颅CT。
微创钻孔联合尿激酶灌注引流术治疗硬膜外血肿较骨窗开颅清除血肿及去骨瓣减压术效果可靠,较以往保守治疗颅内血肿的方法吸收快,症状持续时间短,患者痛苦小,住院时间短、费用低;可在局麻下施行,手术时间短、出血少、对患者损伤小、恢复快;微创钻孔联合尿激酶灌注引流术较易被患者接受,适合在基层医院推广。
参考文献:
[1]王忠诚. 神经外科学[M]. 武汉: 湖北科学技术出版社,2005: 436-437.
[2]段国升,朱诚. 神经外科手术学[M]. 北京: 人民军医出版社,2012: 86-87.
[3]触宝田,李金伟,郭庆荣,等. 颅内血肿微创清除术治疗高血压性脑出血34例疗效观察[J]. 山东医药,2004,14(15):49-49.
[4]林坚,秦力. 微创引流尿激酶溶解术治疗较大急性硬膜外血肿[J]. 温州医学院学报,2001,31(1): 55.
(本文编辑:吴昔昔)
Experience in treatment of epidural hematoma by minimally invasive drilling combined with urokinase perfusion drainage
BAO Yongwu. Department of Neurosurgery,Jiawang People’s Hospital,Xuzhou,221011
Abstract:Objective: To explore the clinical effect of minimally invasive drilling and urokinase perfusion drainage in the treatment of epidural hematoma. Methods: Twenty-six patients with epidural hematoma in our hospital treated by minimally invasive drilling combined with urokinase perfusion drainage from October. 2013 to July 2015 were retrospectively studied. The puncture point was determine by CT. The maximum diameter of the direction of the hematoma was selected,avoiding vascular function area for minimally invasive drilling and indwelling of drainage tube. Urokinase perfusion drainage was performed postoperatively. Results: The hematoma disappeared after 72 hours of puncture,and the clinical symptoms of headache,vomiting and paralysis caused by epidural hematoma were relieved immediately. No hematoma was found after one months of follow-up. Conclusion: Minimally invasive drilling and urokinase perfusion drainage in the treatment of epidural hematoma trauma,which is simple operation,short operation duration,good effect,quick recovery,less bleeding,low cost,short time of hospitalization and worthy of clinical application.
Key words:epidural hematoma; minimally invasive drilling; urokinase perfusion drainage
作者简介:包永武(1979-),男,江苏徐州人,主治医师。
收稿日期:2015-09-10
[中图分类号]R651
[文献标志码]B
DOI:10.3969/j.issn.2095-9400.2016.05.014

