东莞地区某院2012~2014年肺炎克雷伯菌的临床分布及耐药性分析
徐名烤,谢彩连,潘俊均,雷亚利,杜 华
(1.东莞康华医院,广东东莞 523000;2.东莞妇幼保健院,广东东莞 523000)
·论 著·
东莞地区某院2012~2014年肺炎克雷伯菌的临床分布及耐药性分析
徐名烤1,谢彩连2,潘俊均1,雷亚利1,杜 华1
(1.东莞康华医院,广东东莞 523000;2.东莞妇幼保健院,广东东莞 523000)
目的 调查东莞康华医院2012年至2014年从临床标本中分离的肺炎克雷伯菌的耐药趋势,为临床治疗提供可靠依据。方法 收集送检标本中分离的肺炎克雷伯菌株,按照全国临床检验规程分离鉴定,并采用MIC法进行药敏试验,用纸片法进行ESBLs确认实验和改良Hodge试验检测产碳青霉烯酶表型确认,用WHONET5.4软件进行系统分析。结果 共分离出410株肺炎克雷伯菌,以痰标本分离率最高,占55.87%。其次是脓液、分泌物、血液分别占9.53%、9.47%、8.78%;肺炎克雷伯菌主要来自ICU、呼吸内科、肿瘤内科,分别占16.10%、9.02%、7.80%;肺炎克雷伯菌对亚胺培南的耐药率为0.74%,对氨苄西林/舒巴坦、头孢唑啉、头孢吡肟、头孢噻肟、头孢曲松、头孢他啶、复方磺胺甲噁唑的耐药率逐年递减,对阿莫西林/克拉维酸的耐药率总体上呈上升趋势。结论 对本地区肺炎克雷伯菌进行及时鉴定和药敏分析,跟踪其耐药趋势,可指导抗菌药物合理规范使用,降低抗菌药物的选择压力,以减少耐药株的产生。
肺炎克雷伯菌; 临床分布; 耐药率; 抗菌药物
肺炎克雷伯菌为革兰阴性杆菌,常存在于人体上呼吸道和肠道,是引起下呼吸道感染、肠炎、婴儿脑膜炎、泌尿道感染及菌血症等院内感染及社区感染的重要致病菌之一,且往往多药耐药已引起临床医务工作者的高度关注[1]。笔者对本院2012年1月至2014年12月分离的410株肺炎克雷伯菌的临床分布特点及耐药性变化进行回顾性分析,为临床治疗以及合理使用抗菌药物提供依据。
1 材料与方法
1.1 菌株来源 收集自2012年1月至2014年12月东莞康华医院住院和门诊患者临床各类标本,包括痰液、伤口分泌物、血液、脑脊液等,共分离培养出肺炎克雷伯菌410株,同一患者相同部位多次分离到的同一菌株不重复计入。质控菌株为大肠埃希菌ATCC 25922和 ATCC35218,均购自广东省临床检验中心。
1.2 仪器与试剂 微生物鉴定仪为Microscan 40全自动微生物鉴定系统与药敏系统及相关的鉴定板为美国西门子公司配套的阴性复合板NC50;M-H琼脂平板为法国梅里埃公司产品及药敏纸片为英国Oxoid公司产品。
1.3 细菌鉴定药敏方法 细菌分离培养参照《全国临床检验操作规程》(第3版)进行,血液等无菌液体标本培养采用美国BD公司的BACTEC-FX自动血培养仪,其他标本用常规方法培养分离菌株。挑选培养16~18 h的血平板可疑菌落,较大、凸起灰白色黏液型的菌落;涂片可见革兰阴性杆菌。分纯培养,按照厂家说明书制定的接种技术及革兰阴性复合板NC50,鉴定率均为99.99%。参照《全国临床检验操作规程》及美国临床实验室标准化研究所CLSI 2012年版规范化操作,以标准菌株进行鉴定及药敏质控,判读药敏结果。
1.4 产ESBLs检测 根据美国临床实验室标准化研究所(CLSI)规则,当头孢噻肟/克拉维酸与头孢噻肟抑菌圈的差值大于或等于5 mm,判定ESBLs阳性。
1.5 改良Hodge试验 改良Hodge检测产碳青霉烯酶表型确认试验参照CLSI2012年版标准进行。制备直径90 mm、厚4 mm的M-H琼脂平板,采用直接菌落悬滴法用生理盐水制备0.5麦氏标准浊度的大肠埃希菌ATCC25922(指示菌)悬液,并用生理盐水按1∶10将其稀释;按纸片法常规药物敏感性试验要求用棉签接种到M-H琼脂平板,让平板晾干约5 min,中心贴10 μg美罗培南纸片,用接种环,挑选3~5个待测试菌或阴阳性对照菌株的菌落(该菌落已在血琼脂平板上培养过夜),从纸片边缘向外划线,过夜培养,出现与抑菌圈边缘交叉部分的增强型生长(向内生长)为产碳青霉烯酶阳性。阴性对照菌株为大肠埃希菌ATCC35218。
1.6 生物安全 所有标本的采集、运送、分离培养、储存处理以及鉴定与药敏试验使用的全部物品,均严格按照国家卫生行业相关法律法规和标准操作规程进行生物安全操作。
1.7 统计学处理 所有数据采用世界卫生组织细菌耐药监测中心推荐的细菌耐药统计软件WHONET5.6进行处理分析。
2 结 果
2.1 标本及病区分布 410株肺炎克雷伯菌来源以痰液标本为主,占55.87%,其次为脓液、分泌物、血液标本等。标本主要来自ICU、呼吸内科、肿瘤内科,分别占16.10%、9.02%、7.80%,详见表1、2。
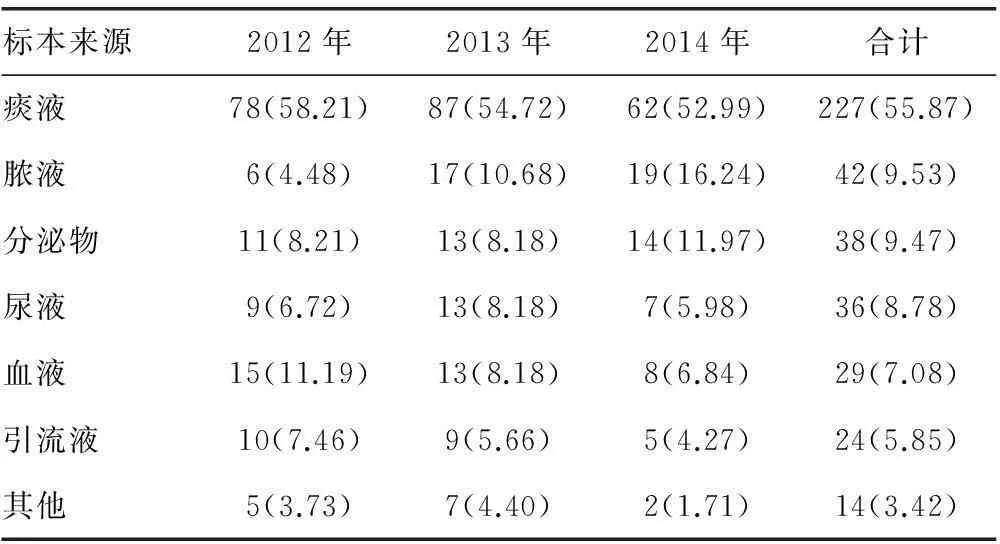
表1 410株肺炎克雷伯菌的标本来源构成比[n(%)]

表2 410株肺炎克雷伯菌的科室分布构成比[n(%)]
2.2 耐药率 410株肺炎克雷伯菌对常用抗菌药物的耐药率,详见表3。
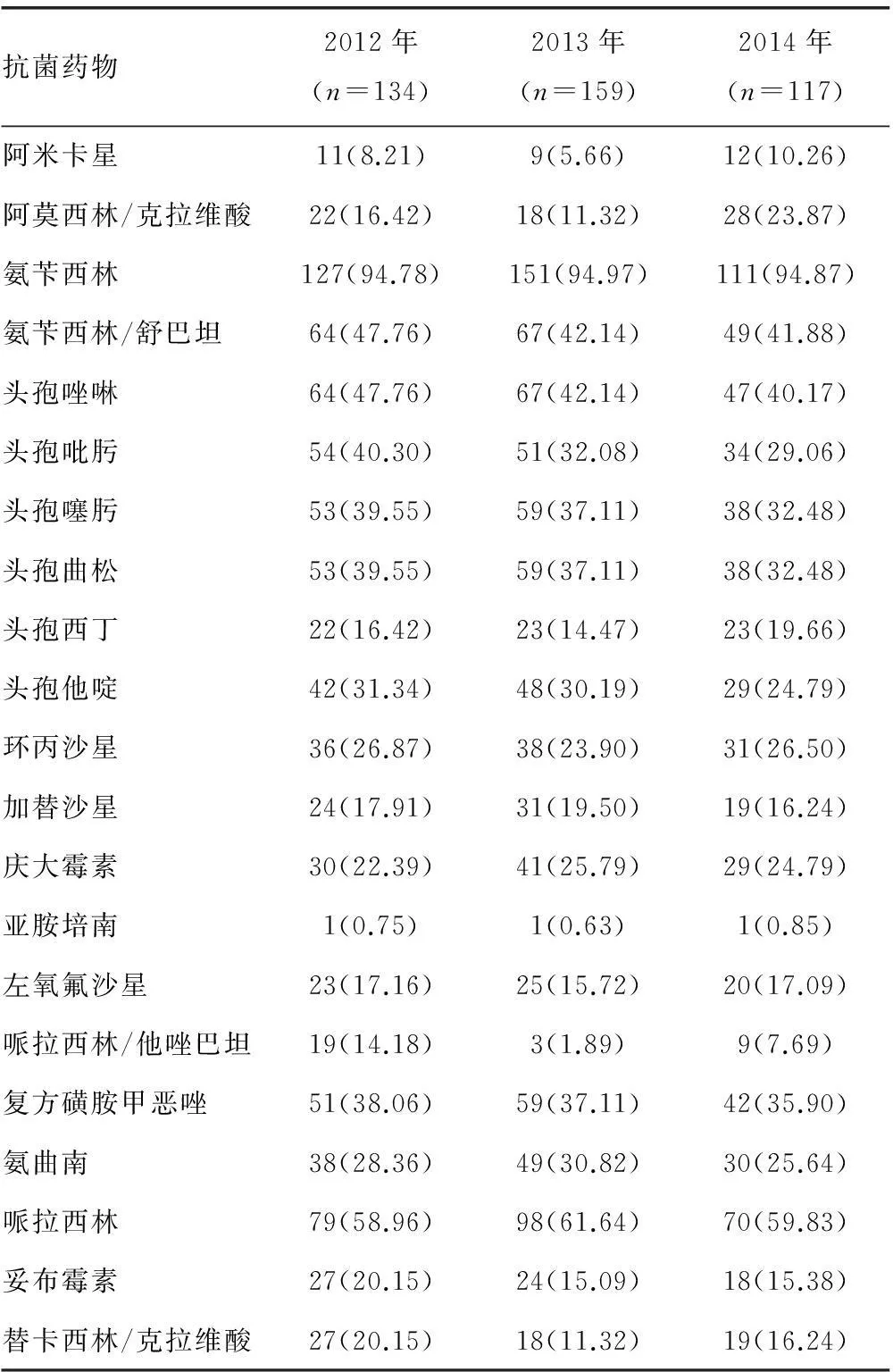
表3 2012~2014年肺炎克雷伯菌对常用抗菌
2.3 产超广谱β-内酰胺酶(ESBLs) 肺炎克雷伯菌检出率2012~2014年共检出产ESBLs肺炎克雷伯菌169株,检出率为41.22%;3年分别检出66、61、42株,检出率为56.41%、38.36%、31.34%,其检出率呈现出逐年递减趋势,详见表4。
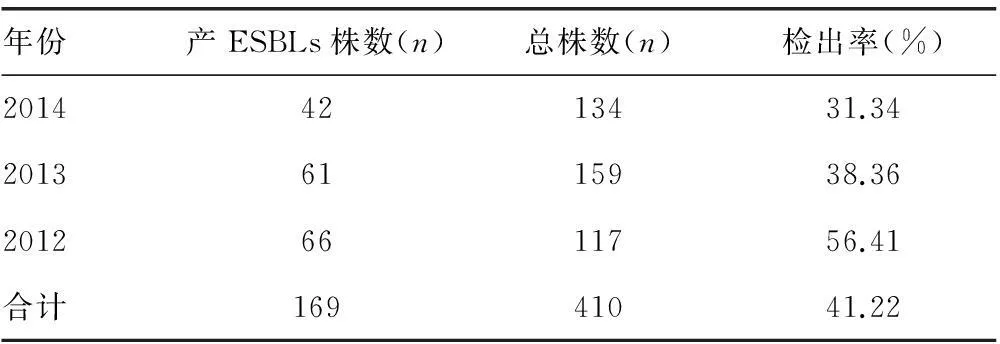
表4 2012~2014年产ESBLs 肺炎克雷伯菌的检出率
2.4 耐碳青霉烯酶类肺炎克雷伯菌检出率 详见表5。

表5 2012~2014年耐碳青霉烯酶类肺炎克雷伯菌检出率
3 讨 论
肺炎克雷伯菌是临床常见的革兰阴性杆菌之一,是医院感染及免疫缺陷患者感染的重要病原菌,常通过接触患者或者呼吸机等医疗器械传播,也与机体免疫力下降和长期使用抗菌药物使机体微生态环境失调有关。本研究中所分离的410株肺炎克雷伯菌从临床标本分布上来看,痰液标本所占的比例最高,其次是脓液、分泌物、血液。肺炎克雷伯感染以ICU、呼吸内科、肿瘤内科为主。ICU患者多数病情危重,治疗时接触侵入性医疗操作较多以及大量使用抗菌药物、免疫抑制剂,留置静脉导管的应用以及患者免疫功能低下,可能与感染肺炎克雷伯菌有相关性。普外科肺炎克雷伯菌的感染率逐年递增,由2.99%升至10.26%,可能与普外科送检率提高有关,普外科的标本来源主要为脓液标本,占59.26%,提示普外科应高度重视术后切口感染。肺炎克雷伯菌是医院呼吸道感染的重要病原菌。由于其高耐药性及多重耐药,使肺炎克雷伯菌的检测和治疗受到关注和重视。
本研究对本院2012~2014年肺炎克雷伯菌药敏检测结果显示,410株肺炎克雷伯菌对碳青霉烯类抗菌药物的耐药率小于1%,为0.73。有专家认为,碳氢霉烯类药物可作为产ESBLs菌株感染的首选药物[2]。对氨苄西林的耐药率>94.87%,符合肺炎克雷伯菌对氨苄西林天然耐药的药敏特性。对青霉素类药物哌拉西林的耐药率高达60.14%,对第1代头孢的耐药率为43.93%,对第3代头孢的耐药率约为33.84%,分析其原因,第3代头孢对革兰阴性杆菌广谱抗菌、体内药物动力好,毒性低,临床大量应用造成耐药性增高[3]。分析耐药机制,可能与肺炎克雷伯菌产生超广谱β-内酰胺酶,青霉素类、头孢菌素类药物能够被水解,使其敏感菌变成乃耐药菌[4];对第1、3、4代头孢的耐药率来看,逐年递减,可见对头孢素类药物敏感已经引起本院临床医生重视,在头孢菌素类药物的用药方面更为严谨,已达到延缓耐药趋势的目标。对氨基糖苷类药物庆大霉素、妥布霉素、阿米卡星的耐药率分别为24.79%、16.87%、8.04%,提示阿米卡星也可考虑为治疗肺炎克雷伯菌感染的有效药物,但其耐药率也呈上升趋势。对酶抑制剂类药物哌拉西林/他唑巴坦、替卡西林/克拉维酸、阿莫西林/克拉维酸的耐药率分别为7.92%、15.90%、17.2%,总体上,酶抑制剂类药物敏感率相对较高,提示替卡西林/克拉维酸也可考虑为治疗肺炎克雷伯菌感染的有效药物。
本研究资料显示,共检出产ESBLs肺炎克雷伯菌169株,检出率为41.22%;3年检出率为56.41%、38.36%、31.34%,呈现出逐年递减趋势。这可能与本院重视医务人员手卫生,紧密监控各个科室内细菌环境有关。这亦提示加强抗菌药物使用管理能有效延长抗菌药物的使用期,降低耐药菌株。肺炎克雷伯菌是我院多年来临床标本中分离数量较多的细菌,高产ESBLs菌株分离率可能由于第3代头孢菌素广泛应用的压力下产生的。β-内酰胺类抗菌药物是人们抗感染治疗中的重要武器,细菌对其的耐药性也越发明显,其机制主要有:细菌产生灭活酶或钝化酶;细菌细胞壁通透性降低;与抗菌药物结合靶位的改变;细菌对抗菌药物的主动外排作用等。超广谱-内酰胺酶是质粒介导的,能水解如青霉素类、头孢菌素类、单环类药物等,使这些抗菌药物失去抗菌活性[5]。为防止产ESBLs肺炎克雷伯菌的快速传播及医院内爆发流行,微生物实验室检验人员应做好产ESBLs菌的流行趋势与耐药性的监测,以便为临床的用药提供参考依据[6]。本研究资料显示,本院临床分离的肺炎克雷伯菌种中耐碳青霉烯酶类肺炎克雷伯菌(KPC)的检出率为0.73%,在410株肺炎克雷伯菌中有3株改良Hodge 试验阳性。Anderson等[7]认为,如果待测菌株对碳氢酶烯酶敏感性降低是因KPC介导,MHT的敏感性、特异性均为100%;但当有其他耐药机制存在时,如CTX-M、孔蛋白缺失、高表达AmpC,Hodge实验存在假阳性[8]。
肺炎克雷伯菌是医院感染重要的条件致病菌,可引起呼吸道、泌尿道、肠道、血液、手术切口、皮肤软组织等多个部位感染,近年来肺炎克雷伯菌感染有明显增加的趋势。因此,微生物实验室应加强对本地区临床分离标本的耐药性监测,指导临床医师合理使用抗菌药物,从而减少耐药菌株的出现和扩散。临床上应重视抗菌药物合理规范使用,要尽可能避免长时间使用多种广谱抗菌药物,根据药敏结果及时、适当地做出抗菌药物调整,降低抗菌药物的选择压力,院感科要重视医务人员手卫生,加强耐药菌院内感染管理与消毒,提高医院感染的防范意识。
[1]Keynan Y,Rubinstein E.The changing face of Klebiella pneumoniae infection in the community[J].Int J Antimicrob Agents,2007,30(5):385.
[2]李乐,李洁平.医院产超广谱β-内酰胺酶情况及耐药性监测[J].中国误诊学杂志,2010,10(21):5130.
[3]丁金龙,杨丽,应群华,等.2008~2010年肺炎克雷伯菌的感染分布及耐药性分析[J].中华医院感染学杂志,2012,22(8):1697-1699.
[4]尹旭东.肺炎克雷伯菌的临床分布及耐药性变迁[J].中华医院感染学杂志,2012,22(20):4622-4623.
[5]叶寿女,陈建江,甄国东,等.405株肺炎克雷伯菌感染临床分布与耐药研究[J].中华医院感染学杂志,2012,22(3):614-616.
[6]孙玉清,蒋捍东.1 002例尘肺病患者下呼吸道感染病原菌分布及耐药性分析[J].中华医院感染学杂志,2012,22(20):4651-4653.
[7]Anderson KF,Lonsway DR,Rasheed JK,et al.Evaluation of methods to identify the Klebiella pneumoniae carbapenemase in Enterobacteriaceae[J].J Clin Microbiol,2007,45(8):2723-2725.
[8]Carvalhaes CG,Picao RC,Nicoletti AG,et al.Cloverleaf test(modified Hodge test) for detecting carbapenemase production in Klebsiella pneumoniae:be aware of false position results[J].J Antimicrob Chemother,2010,65(2):249-251.
Clinical of distribution of 410 strains of Klebsiella pneumoniae and its drug resistance analysis in a hospital of Dongguan during 2012-2014
XuMingkao1,XieCailian2,PanJunjun1,LeiYali1,DuHua1
(1.DongguanKanghuaHospital,Dongguan,Guangdong523000,China; 2.DongguanMunicipalMaternalandChildHealthCareHospital,Dongguan,Guangdong523000,China)
Objective To investigate the drug resistance tendency of Klebsiella pneumoniae isolated from the clinical samples during 2012-2014 to provide reliable evidence for clinical treatment.Methods The Klebsiella pneumoniae strains isolated from the submitted specimens were collected and identified according to the national clinical test procedures,and the drug sensitivity test was performed by using MIC method.The confirmation test of ESBLs was conducted by using K-B method and the phenotype of carbapenemases producing was confirmed by using the improved Hodge test.Results Totally 410 strains of Klebsiella pneumoniae were isolated,55.87% of which were derived from sputum,and the rest was derived from pus(9.53%),secretion(9.47%) and blood (8.78%); Klebsiella pneumoniae was mainly originated from ICU,respiration department and oncology department,accounting for 16.10%,9.02% and 7.80% respectively; the resistance rates of Klebsiella pneumoniae against imipenem was 0.74%,the resistance rates of Klebsiella pneumoniae against ampicillin/sulbactam,cafazolin,cefepime,cefotaxime,cefatriaxone,ceftazidine,compound sulfamethoxazole were decreased year by year,while which against amoxicillin/clavulanic acid showed the increasing trend as a whole.Conclusion Timely conducting the identification and drug susceptibility analysis on local Klebsiella pneumoniae and tracking its drug resistance trend can guide the rational and standardized use of antibacterial drugs,reduces the pressure for selecting antibacterial drugs in order to reduce the generation of drug resistant strains.
Klebsiella pneumoniae; clinical distribution; drug resistance; antibacterial drugs
徐名烤,男,初级技师,主要从事病原微生物和生化研究。
10.3969/j.issn.1673-4130.2016.07.020
A 文章编号:1673-4130(2016)07-0920-03
2015-11-20)

