超声与宫腔镜检查在异常子宫出血的临床应用
王建蕾(济南市第五人民医院,山东 济南 250022)
超声与宫腔镜检查在异常子宫出血的临床应用
王建蕾
(济南市第五人民医院,山东 济南 250022)
目的 探讨超声与宫腔镜检查在异常子宫出血中的临床应用。方法 选取2014年1月~2015年1月我院妇产科收治的异常子宫出血患者73例,回顾性分析其临床及诊断资料,随机将其分为对照组与实验组,对照组行超声检查,实验组行宫腔镜检查,然后取内膜进行活检,必要情况下实施组织病理检查,对比两组结果,计算敏感性和阳性情况。结果 实验组和对照组的检查结果与病理检查结果的符合率分别为89.0%、64.4%。结论 在异常子宫出血临床诊断中,应先进行超声检查,再进行宫腔镜检查,可提高检出率,且宫腔镜检查敏感性和阳性预测值更高,是一种深层检查的重要方法。
超声;宫腔镜检查;异常子宫出血
异常子宫出血是妇科临床较为常见的疾病,临床表现有多种,在女性不同年龄段均有可能发生,尤以生育期和围绝经期较为多见。典型盆腔占位,可采取超声有效检出,但对于深层黏膜下肌瘤、子宫内膜早期癌变等诊断相对困难[1]。近年来,临床诊断技术得到长足进步,超声和宫腔镜在临床上广泛应用,在异常子宫出血中具有较高检出率。本文主要对异常子宫出血患者73例的临床诊断资料进行回顾分析,报告正文如下。
1 资料与方法
1 一般资料
选取2014年1月~2015年1月间我院妇产科收治的异常子宫出血患者73例作为研究对象,回顾性分析其临床及诊断资料。年龄28~66岁,平均年龄(50.2±2.7)岁,均已婚。临床表现主要是经期延长、不规则出血、绝经后出血、同房出血等。所选患者均无阴道、宫颈病变;无妊娠情况;也无合并心、肝、肾等器质性疾病。随机将其分为对照组与实验组。
1.2 方法
对照组行超声检查,实验组行宫腔镜检查。
1.2.1 超声检查
所有患者均先进行阴道超声检查,以全面探查盆腔情况,包括子宫位置、大小及附件区情况,并测量子宫内膜的厚度,子宫内膜在5 mm及以上为超声阳性,5 mm以下则为超声阴性,对阳性病例要观察子宫内膜的回声,掌握宫颈管和宫腔内是否有占位病变及其大小、形态及与周边组织的关系等。应用日产SSA-240a超声仪检查,探头频率为6.0 MHz。
1.2.2 宫腔镜检查
完成超声检查后,进行宫腔镜检查,具体操作:采取膀胱截石体位,对会阴和阴道部位进行常规消毒和铺巾,并给予适量异丙酚静脉麻醉。诱导后将患者的宫颈口扩张到能够进入6号半扩条,应用5%葡萄糖液作为膨宫剂,宫内压控制在13~16 Kpa,如果膨宫剂出现外漏,则要适当增加宫内压。再缓慢将宫腔镜置入,先全面观察宫颈管的情况,比如:有无宫颈赘生物,仔细观察其形态、大小、附着部位及血供等情况;然后进入宫腔全面探查宫腔结构及输卵管开口处情况。完成检查后,妥善退出检查器械。宫腔镜检查中,应取刮取内膜组织或取病变部位作为标本,实施病理检查。
1.3 观察指标
以最终的病理检查结果作为对比分析的标准。记录检查出的病症情况,并掌握不同疾病检查的敏感性和阳性值,其中敏感性=对应真阳性例数/病理检查对应病例数;阳性值=对应真阳性例数/所在组对应检出例数。
1.4 统计学方法
应用SPSS12.0软件对本研究资料进行统计分析,计量资料以“x
±s”表示,计数资料采用x2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 临床检查情况
对照组和病理检查的符合率为64.4%(47/73),实验组和病理检查的符合率为89.0%(65/73),差异有统计意义(P<0.05)。见表1。
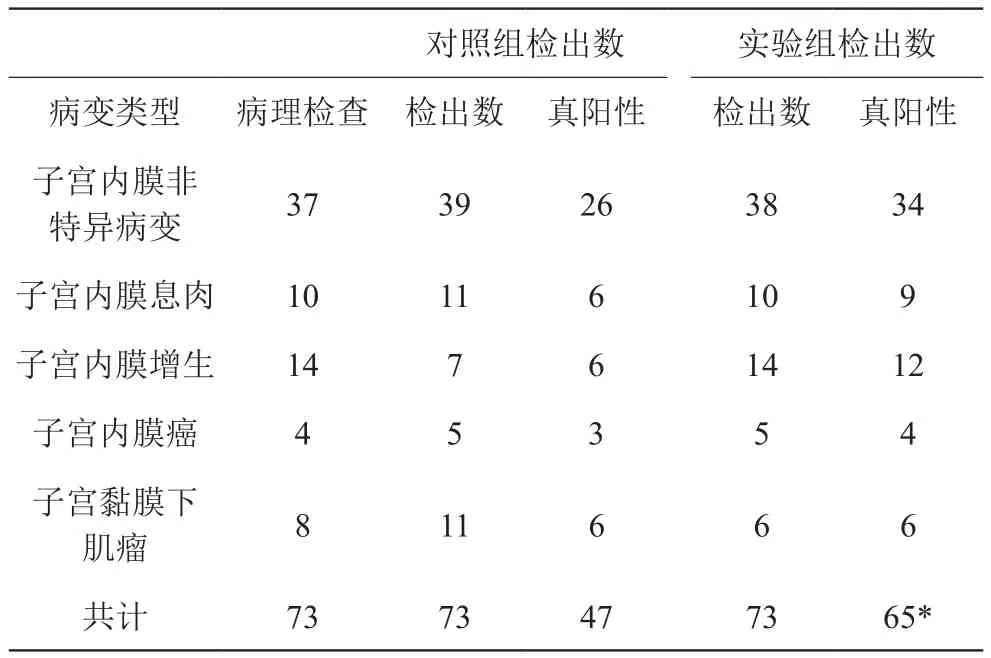
表1 所选患者不同检查的结果对比
2.2 超声和宫腔镜检查临床对比
所有患者不同子宫病变的超声检查敏感性和阳性情况比较。差异有统计学意义(P<0.05)。见表2。

表2 两种检查结果临床分析(%)
3 讨 论
子宫异常出血的原因多种,在临床病变中,子宫内膜非特异性病变、子宫内膜息肉、子宫肌瘤等均为良性病变,带来的后果相对不严重。但是,子宫内膜癌是临床上常见的恶性肿瘤,对患者的生命健康可带来很大威胁[2]。所有患者中,有子宫内膜非特异病变37例;子宫内膜息肉10例;子宫内膜增生14例;子宫内膜癌4例和子宫粘膜下肌瘤8例。这些均导致子宫异常出血,尤子宫内膜非特异性病变例数最多。
现阶段,通常采取阴道超声或宫腔镜来检查和诊断。其中,阴道超声是一种无创性检查方法,操作便捷,不需要患者进行憋尿,是最为常用的一种方法。在实际检查中,探头可充分接近子宫,所以可获得相对清晰的影像。应用该方法,临床医生不但可了解子宫及相关组织的形态,还可了解宫腔内膜回声、形态、厚度等情况,为临床后续处理提供更多信息,同时,也能够为宫腔镜检查给予必要的依据[3-4]。但在临床上,该方法对直径5 mm以下的息肉和黏膜下肌瘤病变的成像不佳,易引起漏诊乃至误诊。该检查方法整体上的敏感度较高,但是特异性较低。而宫腔镜检查能够将镜头全面的深入到宫腔内部,可更为直观、形象的观察到宫腔的内部状况,进而可提高检查准确性,可在直视下探查病灶情况,比如黏膜下肌瘤、内膜息肉、内膜异常及癌前病变等。此外,在发现异常组织时可及时取样开展病理活检,避免盲目操作的误差,优势更为明显。但是该方法在临床上受到一定限制,一方面是有明显的创伤性,另一方面费用上相对要高。
本研究中,两种检查方法在检出率上,差异有统计学意义(P<0.05),对照组病理检查符合47例(64.4%),实验组病理检查符合65例(89.0%),差异有统计学意义(P<0.05)。另外,不同子宫病变或异常方面的阳性值和敏感性上两种检查方法,差异有统计学意义(P<0.05),从表2看出,宫腔镜检查要优于超声检查,这和国内类似研究的结果基本一致[5]。
综上而言,在子宫异常出血的临床诊疗中,首先,采取阴道超声对子宫尤其是宫腔情况进行检查,以筛查出可疑病例;其次,对可疑病例进行宫腔镜检查,在直视下探查宫腔内情况,全面掌握病变情况,同时可对部分疾病进行相应治疗,可实现诊疗目的。最后,对宫腔镜检查中取出的组织标本进行病理检查以确诊,提高诊断准确率,避免漏诊和误诊。
[1]周丽萍,包金鼎,陈 芳,等.微型超声宫腔镜在异常子宫出血中的应用[J].中国内镜杂志,2011,4(12):116-117.
[2]张 洁.宫腔镜在异常子宫出血的临床应用分析[J].基层医学论坛,2014,12(4):233-234.
[3]安旭琢,祁彦.宫腔镜联合超声检查异常子宫出血133例临床分析[J].吉林医学,2011,20(8):51-53.
[4]胡福长.宫腔镜联合超声检查在异常子宫出血中的应用价值探究[J].中国卫生产业,2014:10(9):590-591.
[5]冯红萍.用宫腔镜联合超声检查诊断异常子宫出血的效果分析[J].当代医药论丛,2015,13(06):1117-1118.
R445.1;R711.74
B
ISSN.2095-8803.2016.02.040.02
徐 陌

