反复发热伴双肺多发结节影
王 云,徐建平,方浩徽
230037安徽省合肥市,安徽省胸科医院呼吸科(王云,方浩徽),病理科(徐建平)
·病例讨论·
反复发热伴双肺多发结节影
王 云,徐建平,方浩徽
230037安徽省合肥市,安徽省胸科医院呼吸科(王云,方浩徽),病理科(徐建平)
【摘要】目的探讨NK/T细胞淋巴瘤肺浸润的临床表现、影像学特征、鉴别诊断及治疗,以提高对NK/T细胞淋巴瘤的认识。方法收集1例NK/T细胞淋巴瘤患者的临床资料,笔者所在科室对其临床资料进行了分析讨论,从不同方面进行鉴别诊断。结果经病理诊断明确后,给予6周期DICE方案化疗,患者临床症状、影像学及实验室检查结果均好转,预后较好。结论NK/T细胞淋巴瘤肺浸润临床表现与呼吸系统常见疾病表现无明显特异性,经及时对症对因治疗后病情好转较快。
【关键词】NK/T细胞淋巴瘤;发热;影像学;诊断;治疗
王云,徐建平,方浩徽.反复发热伴双肺多发结节影[J].中国全科医学,2016,19(11):1346-1350.[www.chinagp.net]
Wang Y,Xu JP,Fang HH.Recurrent fever combined with multiple nodules shadow in both lungs[J].Chinese General Practice,2016,19(11):1346-1350.
1病例简介
患者,女,55岁,因“反复发热、鼻塞半年,加重伴咳嗽4 d”于2015-06-25入住本院。患者半年前受凉感冒后出现反复低热伴鼻塞、打喷嚏,无明显血涕,当地医院检查考虑“鼻窦炎”,给予对症处理后症状缓解不明显。2015-04-20前后患者予当地医院给予鼻部手术治疗(具体不详),术后鼻塞稍好转,但仍有发热,体温在38 ℃左右波动,2015-06-01行胸部CT检查示双肺多发结节影,反复查甲状腺功能、抗核抗体、肿瘤相关指标均阴性,再次间断给予抗感染等治疗效果差。4 d前患者再次出现咳嗽,无明显咳痰,发热较前明显,体温最高达39 ℃,伴食欲不振、乏力、口腔溃疡,为求进一步诊治入住本院。病程中患者无血痰,无胸痛、呼吸困难,无恶心、呕吐,食欲和睡眠较差,大小便正常。近半年开始消瘦,体质量下降约5 kg。
既往史: 患者务农,无特殊毒物、粉尘、鸽子接触史,无出国旅游史,有新近装修房屋居住史。无吸烟、饮酒史。2年前体检发现左侧卵巢包块,50 mm×45 mm,给予对症治疗,未随访。5年前有“肾结石”病史,已治愈。
体格检查:浅表淋巴结无肿大,杵状指(-),双肺呼吸音清,未闻及明显干湿啰音,心律齐、腹软,全腹未及包块,无压痛及反跳痛,双下肢无水肿。
实验室检查:血常规示白细胞计数(WBC)2.66×109/L,血红蛋白99 g/L;肝功能示丙氨酸氨基转移酶(ALT)161 U/L,天冬氨酸氨基转移酶(AST)260 U/L,乳酸脱氢酶(LDH)1 022 U/L;肾功能正常,尿常规基本正常。C反应蛋白(CRP)为13.78 mg/L,1,3-β-D-葡聚糖(G) 试验阴性。呼吸道合胞病毒、腺病毒、流感病毒、副流感病毒、肺炎支原体、衣原体、嗜肺军团菌等抗体均为阴性。血结核抗体阴性。癌胚抗原(CEA)6.40 ng/ml,CA125 69.30 U/ml,CA50 25.17 U/ml,CA153 27.01 U/ml,CA199 49.20 U/ml,铁蛋白 1 621.00 ng/ml,余肿瘤标志物正常。动脉血气分析(吸空气):pH值为7.468,动脉血二氧化碳分压(PaCO2)为33 mm Hg(1 mm Hg=0.133 kPa),动脉血氧分压(PaO2)为88 mm Hg。浓缩痰涂片查找结核杆菌3次(-);结核菌素纯蛋白衍生物(PPD)试验(-),痰培养未见致病菌。2015-06-01外院胸部CT平扫示:双肺大小不等结节影,部分边界欠清,纵隔居中,纵隔未见明显肿大淋巴结,双侧胸腔及心包腔未见积液(见图1)。2015-06-26本院胸部CT增强扫描示:双肺大小不等结节、磨玻璃样密度增高影,增强后见轻度强化,纵隔未见明显肿大淋巴结,双侧胸腔无积液(见图2)。
入院诊断:考虑“双肺阴影待查”。入院后给予常规抗感染治疗,患者发热、鼻塞、咳嗽等症状无好转。
2讨论
彭文娟主治医师本例患者为绝经后女性,既往无吸烟、饮酒史。有发热、咳嗽,肺部发现异常近1个月,入院查体未见特殊异常,查血肿瘤标志物虽增高不明显,但从胸部CT表现来看:患者双肺多发结节影,以双下肺及外带为著,大小0.3~1.0 cm,形态多呈圆形或类圆形,边缘尚清楚。病程1个月内,双肺病灶明显增大,这与经血行转移性肺癌影像学表现一致[1]。此外患者既往有卵巢占位病史,入院血CA125升高、LDH明显升高,有明显消瘦,入院后给予抗感染治疗无效,考虑恶性病变可能,结合患者2年前有左侧卵巢包块病史,故考虑妇科肿瘤肺转移可能,建议行PET-CT检查,肺穿刺活检。
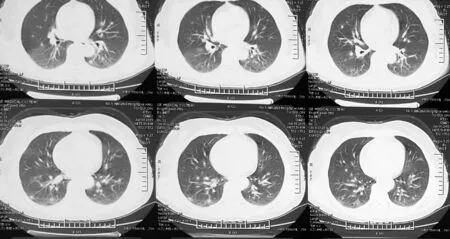
图1 患者2015-06-01胸部CT表现

图2 患者2015-06-26胸部CT表现
刘炜住院医师患者反复发热半年余,有咳嗽表现,复查胸部CT示肺部病灶明显增大,病灶周围晕征明显,血常规示WBC减低,分析该患者院外长期使用抗菌药物,且体质较弱,免疫力容易受到损害,应该考虑患有肺真菌病,在临床诊断及治疗的过程中,影像学检查发现有原发病灶不能解释的团块阴影。如果在CT检查的过程中,团块状病灶周围具有较低密度影晕征,从病理角度进行分析,可能是结节周围出血所致,这是肺曲菌病的常见征象[2]。故可给予患者经验性抗真菌治疗,建议治疗覆盖曲霉菌。但最终确诊有待于细菌学或病灶活检病理检查。
饶会林主任医师患者农民,自诉有“鼻窦炎”病史,有流涕、打喷嚏表现,有反复发热、咳嗽等表现,2015-06-01患者胸部CT检查发现肺部多发结节影,双下肺磨玻璃样密度灶呈斑片样,因此过敏性肺泡炎(hypersensitivity pneumonitis,HP)待排除,HP通常与职业有关,最常见的是农民肺,其影像学表现多种多样,根据病程演变及抗原接触时间,分为急性、亚急性和慢性3种类型。急性HP 表现为双肺广泛毛玻璃影和局部实变影,以中下肺较多见,短时间内病灶位置变化大且具有游走性。亚急性HP 主要表现为双肺弥漫性小叶中心结节影,并伴有斑片状影。慢性HP 主要表现为网格状、蜂窝状纤维索条影,严重者有蜂窝肺表现[3]。肺功能表现常为限制性,肺容积缩小,一氧化碳弥散量(DLCO)减低,通气/血流比例异常和低氧血症。因此本例患者可行肺功能检查、纤维支气管镜(纤支镜)检查,以评价支气管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)的细胞分类和T细胞亚群情况,必要时肺活检或“泼尼松”诊断性治疗。
牛华副主任医师患者为中老年女性,有发热、咳嗽表现,无明显咳痰,院外及入院后经抗菌药物治疗症状无改善,胸部CT示双肺多发结节影,故考虑机化性肺炎(cryptogenic organizing pneumonia,COP)可能,COP主要表现为不同程度的咳嗽、气促,咳痰不多,部分患者可有发热,其临床表现常缺乏特异性[4],初期多诊断为肺炎,但患者一般状况良好,WBC不高,无大量黄脓痰,BALF中淋巴细胞、嗜酸粒细胞增多,多次痰培养找不到致病菌,经多种抗菌药物治疗症状无改善。COP最常见表现为局灶性胸膜下肺实变影伴或不伴支气管充气征,其次为磨玻璃影,其他少见征象有结节影及外周分布的网状影,病变呈游走性,可以在几周或更长时间反复出现。有学者总结为“五多一少”:多态性、多发性、多变性、多复发性、多双肺受累、蜂窝肺少见[5];肺功能有轻至中度限制性通气功能障碍,DLCO下降。因此本例患者可行肺功能检查,但确诊有赖于肺穿刺活检。
刘嘉林住院医师本例患者有“鼻窦炎”病史,有口腔溃疡表现,有发热、咳嗽等呼吸道症状,CT示肺部多发结节影,双下肺多见。故需考虑韦格纳肉芽肿(Wegener′s granulomatosis,WG)可能。虽WG属抗中性粒细胞胞质抗体(anti-neutrophil cytoplasmic antibodies,ANCA)相关性血管炎,但本院曾报道ANCA阴性WG 1例[6]。故建议患者再次复查ANCA、肾功能,建议行组织活检。此外,患者为女性,尚需考虑结缔组织病,如系统性红斑狼疮(SLE)、贝赫切特综合征等可能,建议查抗核抗体(antinuclear antibody,ANA)。肺WG是一种以坏死性肉芽肿和坏死性血管炎为病理特征的多系统疾病,影响上下呼吸道、肺及肾。90%的患者有鼻咽症状,以呼吸道病变最常见,病因不明,可能与免疫复合物引起的变态反应有关[7]。多发结节和肿块是WG最常见的影像学表现,表现为双肺外围及胸膜下,以双肺中、下部多发的大小不等类圆形结节或肿块影明显。病灶边缘清晰或模糊,部分病灶可见晕征。确诊有待于肺穿刺活检。
王云住院医师结合上述讨论意见,患者再次查风湿免疫指标:ANA阴性、ANCA阴性;隐球菌乳胶凝集试验阴性;患者纤支镜检查镜下无异常表现,BALF及刷片镜检未见致病菌。鉴于患者目前双肺多发结节影,院外及入院后病变进展快,及患者半年前即有“鼻窦炎”等症状,2个月前当地行鼻部手术史,但未送病理,本次再予患者右肺病灶穿刺活检,同时给予鼻腔内病灶活检,送检病理回报:肺穿刺活组织病理检查示结外NK/T细胞淋巴瘤,鼻型(见图3,彩图3~7见本刊官网www.chinagp.net电子期刊相应文章附件)。免疫组化示CD56(-),CD7(++)(见图4),CD20(-),TIA(++)(见图5),Perforin(++)(见图6),GranB脱片,CD2脱片,Ki67约50%(+);分子病理示EBER(+)(见图7)。鼻腔新生物:NK/T细胞淋巴瘤,鼻型。

图3送检肺组织示肺泡间隔明显增宽,其内见异型淋巴细胞浸润(HE染色,×400)
Figure 3Alveolar interval in the lung tissue widened obviously,and heterotypic lymphocytic infiltrates can be seen
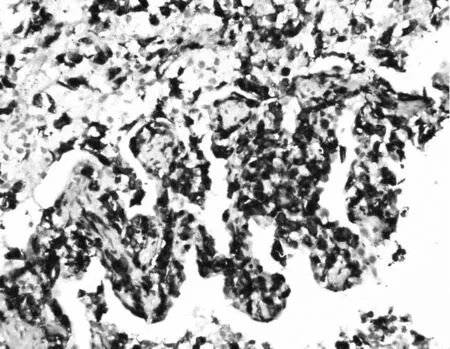
图4 免疫组化检测肿瘤细胞中CD7表达(++)(SP,×400)
Figure 4Immunohistochemical detection of CD7expression in tumor cells(++)
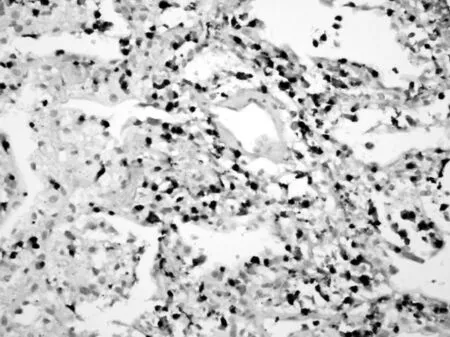
图5 免疫组化检测肿瘤细胞中TIA表达(++)(SP,×400)
Figure 5Immunohistochemical detection of TIA expression in tumor cells(++)
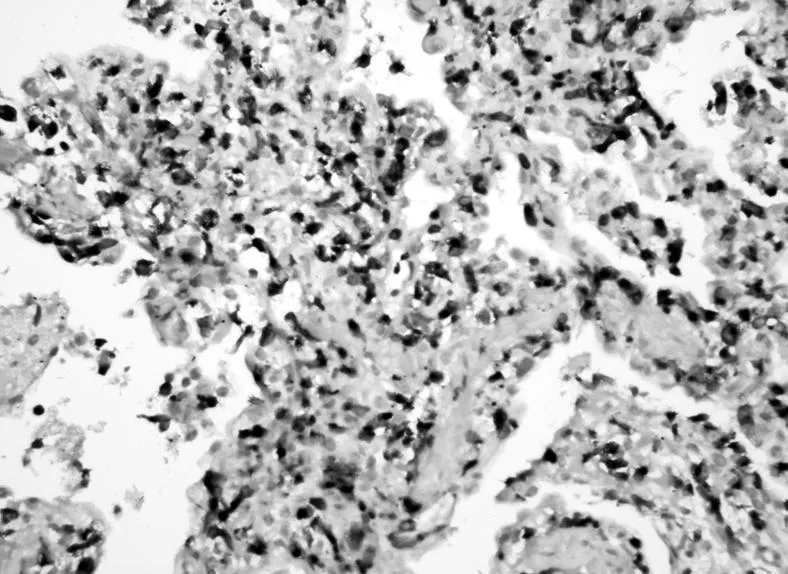
图6 免疫组化检测肿瘤细胞中Perforin表达(++)(SP,×400)
Figure 6Immunohistochemical detection of Perforin expression in tumor cells(++)

图7 肿瘤细胞EBER(+) (原位杂交,×400)
方浩徽主任医师该患者经病理诊断明确为结外NK/T细胞淋巴瘤,鼻型,考虑该肿瘤一个重要的临床特点即容易发生嗜血细胞综合征(HLH),表现为发热、肝脾大、全血细胞减少、组织可见嗜血细胞现象、肝功能异常、血LDH升高、血清铁蛋白升高等。本例患者入院转氨酶升高明显,存在WBC低下,血LDH>1 000 U/L,铁蛋白升高明显,需考虑是否发生该并发症,NK/T细胞淋巴瘤相关HLH的病情凶险,病变进展迅速,临床大部分病例在短期内死亡,预后极差。该患者2015-07-17给予PET-CT检查示“鼻腔内恶性病变(淋巴瘤)、伴肺部浸润”,2015-07-21骨髓穿刺示:粒细胞成熟障碍、分类见疑似淋巴瘤细胞占1%,未见嗜血细胞。结合HLH-2004标准,该患者暂无该项并发症,为尽快控制患者病情,故于2015-07-22至2016-01-06给予6周期DICE方案(地塞米松 40 mg,d1~4;异环磷酰胺 1 200 mg/m2,d1~4;美司钠 400 mg,0、4、8 h,d1~4;顺铂 20 mg/m2,d1~4;依托泊苷75 mg/m2,d1~4)化疗,未行放疗。首次化疗后患者发热症状消失,鼻塞及咳嗽表现好转,血LDH、铁蛋白及此前升高的肿瘤标志物等指标水平均下降,2015-12-10 PET-CT示:病灶标化摄取值(SUV)较前下降,肺部病灶明显减少。末次化疗结束后患者LDH、铁蛋白及此前升高的肿瘤标志物及转氨酶均恢复正常。患者病情达部分缓解,示预后较好,目前生活质量明显改善,KPS评分达90分。
3小结
NK/T细胞淋巴瘤为非霍奇金淋巴瘤(NHL)的一种少见类型,占NHL的2%~10%[8]。多数病例原发于鼻腔和咽喉部以上部位,肺部受累可有咳嗽、发热、咳痰、咯血、气促、胸痛等,部分无症状。肺部继发性淋巴瘤较少见,临床及放射科医师对本病的影像学表现缺乏足够认识,误诊率很高,常被误诊为肺癌、肺炎、肺结核、肺结节病等,因此,有必要提高对其影像学表现的认识,当肺部影像表现为结节肿块或肺叶段实变病灶并伴有空气支气管征,合并肺间质性改变,纵隔淋巴结无明显肿大,并有以下表现时有助于肺淋巴瘤的诊断:(1)年龄50~70岁,无症状或仅有轻微呼吸道症状;(2)抗感染、抗结核治疗无效;(3)随访观察病灶变化趋势不大或有渐进性加重[9]。该疾病的确诊有赖于病理诊断,其病理表现独特,具有以血管为中心的多形性淋巴细胞浸润,瘤细胞浸润破坏血管继而引起坏死等特点,肿瘤细胞有特异的免疫表型,多数病例存在EB病毒感染证据。治疗上早期单纯放疗及化疗效果较好,复发或进展者给予含左旋门冬酰胺酶等药物联合化疗效果较佳[10]。
志谢:特别感谢江苏省南京市鼓楼医院病理科孟凡青主任在该疾病诊断上给予的帮助。
作者贡献:王云进行资料收集整理、撰写论文、成文并对文章负责;徐建平进行评估、资料收集;方浩徽进行质量控制及审校。
本文无利益冲突。
参考文献
[1]Bai RJ.Medical imaging diagnosis [M].Beijing:People′s Medical Publishing House,2001:293.(in Chinese)
白人驹.医用影像诊断学[M].北京:人民卫生出版社,2001:293.
[2]Liang JS,Zeng ZG,Zhu GM,et al.CT manifestation of pulmonary fungal infection and the differential diagnosis of lung cancer and tuberculosis[J].Chinese Journal of CT and MRI,2015,13(7):28-32.(in Chinese)
梁俊生,曾仲刚,朱刚明,等.肺真菌感染的CT表现及鉴别诊断[J].中国CT和MRI 杂志,2015,13(7):28-32.
[3]Sahin H,Brown KK,Curran-Everett D,et al.Chronic hypersensitivity pneumonitis:CT features comparison with pathologic evidence of fibrosis and survival[J].Radiology,2007,244(2):591-598.
[4]Tetenta S, Chawla H, Trow LJ,et al.Cryptogenic organizing pneumonia with fatal respiratory failure[J].Connecticut Medicine,2012,76(1):23-25.
[5]Li HP,Fan F,Li QH,et al.Clinical analysis of 25 cases of biopsy-proven cryptogenic organizing pneumonia[J].Chinese Journal of Tuberculosis and Respiratory Diseases,2007,30(4):259-264.(in Chinese)
李惠萍,范峰,李秋红,等.肺活检证实隐源性机化性肺炎25例临床诊治体会[J].中华结核和呼吸杂志,2007,30(4):259-264.
[6]Fang HH,Niu H,Liu W.One case of Wegener′s granulomatosis with negative anti-neutrophil cytoplasmic antibodies[J].Chinese Journal of Lung Disease(Electronic Edition),2014,7(5):97-98.(in Chinese)
方浩徽,牛华,刘炜.中性粒细胞胞浆抗体阴性韦格纳肉芽肿1例及文献复习[J].中华肺部疾病杂志:电子版,2014,7(5):97-98.
[7]Li CH,Zou ZQ,Lu ZT,et al.Clinical features and literature review of Wegener′s granulomatosis[J].Chinese Journal of Diagnostics(Electronic Edition),2014,2(4):294-297.(in Chinese)
李传海, 邹志强, 卢兆桐, 等.肺韦格纳肉芽肿临床诊断学特点及文献复习[J].中华诊断学电子杂志,2014,2(4):294-297.
[8]Au WY,Weisenburger DD,Intragumtornchai T,et al.Clinical differences between nasal and extranasal natural killer/T-cell lymphoma:a study of 136 cases from the International Peripheral T-Cell Lymphoma Project[J].Blood,2009 ,113(17):3931-3937.
[9]Tang GC.Imaging manifestations of pulmonary lymphoma[J].Journal of Internal Intensive Medicine,2015,21(2):92-95.(in Chinese)
唐光才.肺淋巴瘤的影像学表现[J].内科急危重症杂志,2015,21(2):92-95.
[10]Lin N,Song Y,Zheng W, et al.A prospective phase Ⅱ study of L-asparaginase- CHOP plus radiation in newly diagnosed extranodal NK/T-cell lymphoma,nasal type[J].J Hematol Oncol,2013,6(1):44.
(本文编辑:王俊懿)
Recurrent Fever Combined With Multiple Nodules Shadow in Both Lungs
WANGYun,XUJian-ping,FANGHao-hui.
DepartmentofRespiratory,ChestHospitalofAnhuiProvince,Hefei230037,China
【Abstract】ObjectiveTo investigate the clinical manifestations,imaging characteristics,differential diagnosis and treatment of pulmonary infiltration from NK/T-cell lymphoma(NKTCL) to improve the cognition about NKTCL.MethodsClinical data of a case of patient with NKTCL was collected and the data was analyzed and discussed by the department of author,and differential diagnosis from different aspects was conducted.ResultsAfter definite pathological diagnosis,the patient was administered with 6 cycles of chemotherapy of DICE project.The clinical symptoms and results of imageology and laboratory inspection of the patient improved and the patient had a favorable prognosis.ConclusionThe clinical manifestations of pulmonary infiltration from NKTCL are not distinctive compared with common disease of respiratory system,and the illness state can be improved rapidly by timely symptomatic treatment.
【Key words】NK/T-cell lymphoma;Fever;Imageology;Diagnosis;Therapy
(收稿日期:2015-10-12;修回日期:2016-01-20)
【中图分类号】R 733.41
【文献标识码】D
doi:10.3969/j.issn.1007-9572.2016.11.025
通信作者:方浩徽,230037安徽省合肥市,安徽省胸科医院呼吸科;E-mail:fanghh88@163.com

