神经科急症合并横纹肌溶解症28例临床分析
陈洪高, 朱 丹, 魏 维
解放军第四七七医院 神经内科,湖北 襄阳 441003
·论著·
神经科急症合并横纹肌溶解症28例临床分析
陈洪高,朱丹,魏维
解放军第四七七医院 神经内科,湖北 襄阳441003
摘要:目的探讨神经科急症合并横纹肌溶解症的特点,以提高对该症的认识及诊疗水平。方法回顾性分析解放军477医院神经内科2010年6月至2015年6月收治的28例神经科急症合并RM患者的临床资料,对临床特点和治疗方法进行总结分析。结果本组患者28例,主要发病诱因为突然停用抗癫痫药物、急性脑部疾病、高强度体能训练、高温下作业、服毒自杀或意外中毒、感染等。肌痛、肌无力、棕色尿在运动性横纹肌溶解症和酒精中毒合并骨室筋膜综合征患者中表现最明显,且此类患者更易出现磷酸肌酸激酶大幅升高、严重的肝肾功能损害、凝血功能异常和代谢紊乱。以昏迷或意识障碍入院的患者,或因患者不能自诉,或原发病症状重,掩盖了肌痛及无力症状,可导致横纹肌溶解症的漏诊或误诊。结论神经科急症合并横纹肌溶解症有其自身特点,患者由于发病诱因、原发病及基础疾病不同,临床表现差异较大。正确认识该症,避免漏诊和误诊,做到早期诊断和治疗,预后相对较好,否则会造成严重后果。
关键词:横纹肌溶解症;肌酸激酶;神经科急症;误诊
DOI∶10.16048/j.issn.2095-5561.2016.02.06
横纹肌溶解症(rhabdomyolysis,RM)是指一组由于创伤性或非创伤性因素影响横纹肌细胞膜、膜通道及其能量代谢,而致的横纹肌损伤、细胞膜完整性改变、细胞内容物(如肌红蛋白、肌酸激酶、小分子物质等)释放进入循环血液的临床综合征,多伴有急性肾功能衰竭和代谢紊乱[1-2]。神经科急症中合并RM者不在少数,但由于神经科急症的自身特点,往往忽视此并发症的存在,容易漏诊和误诊,影响患者治疗效果,甚至危及生命。本文对解放军477医院神经内科2010年6月至2015年6月收治的28例神经科急症合并RM患者的临床特点、诊疗情况和转归进行回顾分析。现报道如下。
1资料与方法
1.1一般资料本组患者28例。男性18例,女性10例;年龄18~72岁,平均年龄42.3岁。既往患全面性强直-阵挛发作癫痫3例,脑梗死2例,脑肿瘤2例,精神心理疾病4例,高血压病、冠心病各5例。纳入标准:全部患者临床资料详细,满足RM诊断标准[3-4],并除外急性心肌梗死和慢性肌病者。
1.2研究方法回顾性分析28例以神经科急症入院合并RM患者的临床资料,包括诱发因素、临床症状和体征、并发症、实验室检查、治疗和转归,总结其临床特点和诊疗过程中需要注意的问题。
2结果
2.1临床表现本组患者均为急性起病,发病到就诊时间为发病1~6 h,多以抽搐、昏迷、谵妄、瘫痪或同时合并高热、代谢紊乱等临床急症入院。主要发病诱因:突然停用抗癫痫药物(丙戊酸钠、卡马西平)3例,脑部疾病(急性脑梗死、脑肿瘤放疗术后)5例,高强度体能训练6例,高温下作业2例,服毒自杀或意外中毒6例,感染4例,诱因不明2例。与RM相关的主要临床表现为:(1)受累肌肉的症状:肌痛、肌无力、肢体肿胀。肌肉症状以运动性RM患者最为常见,6例因高强度体能训练诱发者全部均有明显肌痛、无力,其中2例患者双下肢明显肿胀,张力高。1例酒精中毒患者昏迷后双下肢受压,醒后自诉双小腿剧烈疼痛,查体见双小腿高度肿胀,呈“注水样”,超声检查见双侧腓肠肌肌纹理模糊,肌束体积增大,回声杂乱,内可见液性无回声区,诊断“骨室筋膜综合征”。(2)全身症状:发热、恶心、呕吐、少尿及尿色异常(酱色或可乐色),部分患者有心悸、晕厥和休克症状。其中,棕色尿较具特征性,4例以昏迷或精神异常入院的患者因尿色改变,查尿潜血强阳性,尿红细胞少,血肌酸激酶(CK)明显升高而明确诊断。(3) 并发症:有急性肾功能损伤8例、肝功能损伤13例、凝血功能异常7例、上消化道出血3例、肺部感染合并心衰4例。
2.2实验室检查全部患者血CK峰值均达正常值的5倍(1 000 U/L)以上,平均血CK峰值8 479.57 U/L(1 108.00~38 456.00 U/L)。不同发病诱因的患者血CK升高时间和达峰值时间不一致,运动性RM患者入院初期即可见血CK升高,1~2 d达峰值,而以昏迷、抽搐、瘫痪入院的患者血CK异常升高时间和达峰值时间差异较大,多为病后2~5 d达峰值。同时,患者血CK恢复时间也不一致,与病因无明确相关性。本组除4例死亡患者外,13例患者血CK于入院后7~14 d恢复正常并痊愈出院;11例患者出院时,血CK仍轻度升高。本组血清肌钙蛋白Ⅰ(TnⅠ)<0.04 ng/ml患者13例,0.04~0.08 ng/ml患者10例,TnⅠ>0.08 ng/ml患者5例(正常参考值0~0.04 ng/ml)。血白细胞增多者12例,血小板<100×109/L者7例,凝血酶原时间明显延长者6例,超敏C反应蛋白升高者15例,血尿酸增高者7例,有明显水盐代谢失衡者9例。4例肢体肿胀的患者行超声检查,结果显示:受累肌肉肌束体积增大,纹理不清,回声增强,呈“毛玻璃样”改变,部分见液性无回声区。其中,2例行肌电图检查,提示肌源性损害。RM相关临床资料见表1。
2.3诊疗情况及转归本组患者发病初期共有4例误诊,1例癫痫持续状态、1例运动性RM患者因心电图S-T改变和心律失常,同时,患者血CK明显增高,误诊为急性心肌梗死;1例重度中暑因并发室性心律失常误诊为病毒性心肌炎;1例酒精中毒合并室筋膜综合征误诊为下肢静脉血栓。诊断明确后,患者均按照神经系统疾病诊疗常规给予相应处理,在治疗原发病的同时,积极处理并发症。合并急性肝肾功能不全、代谢紊乱及凝血功能障碍者,给予扩容输液、纠正水盐失衡、碱化尿液、护肝、纠正凝血功能障碍等治疗,2例患者(氯氮平中毒和室筋膜综合征各1例)行血液透析治疗。治疗后,患者好转或痊愈24例,死亡4例,其中,癫痫持续状态2例、中暑1例及酒精中毒合并双小腿室筋膜综合征1例,死亡原因为感染和多脏器功能衰竭。
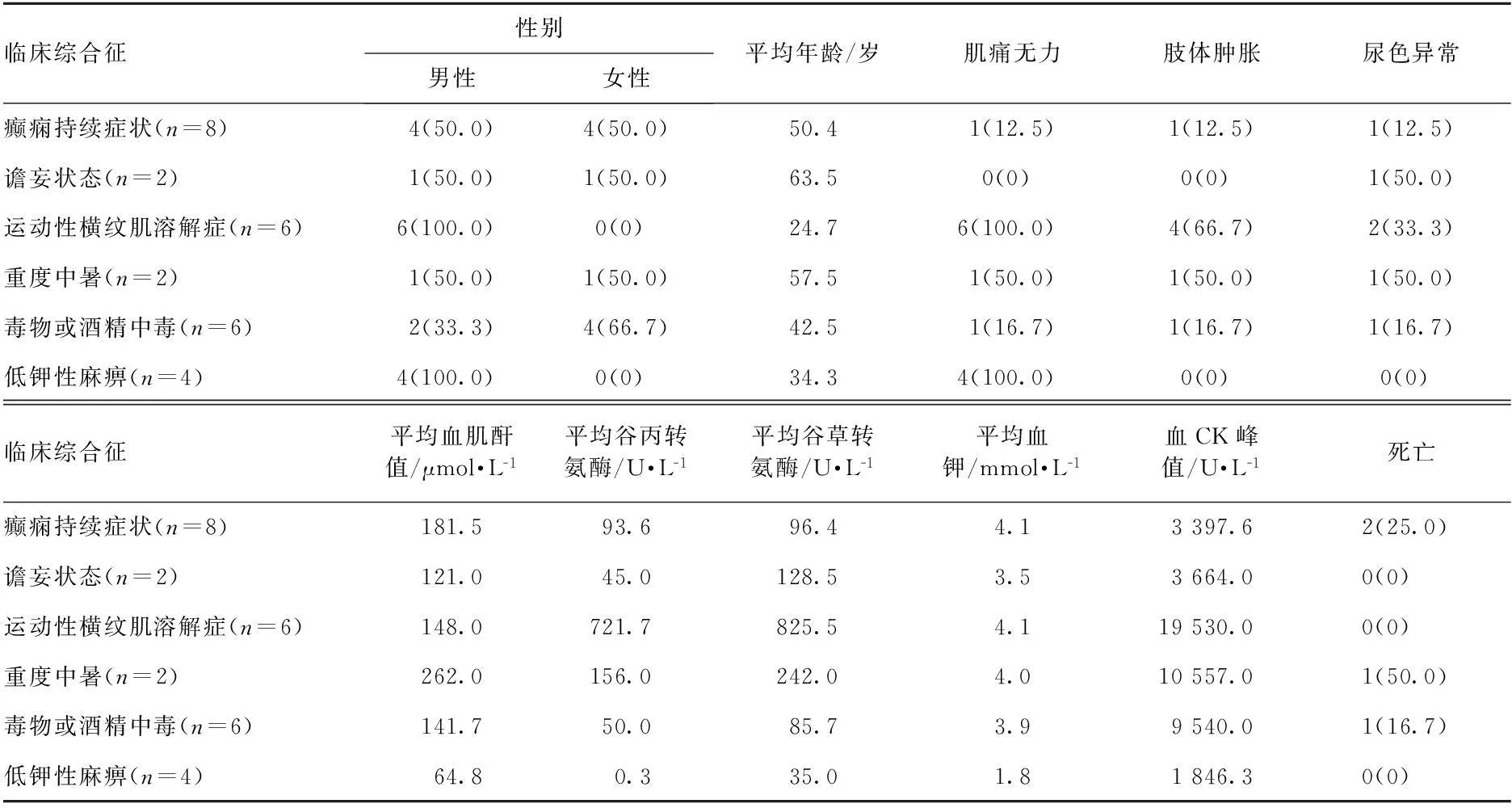
表1 RM相关临床资料/例(百分率/%)
3讨论
RM的病因可分为物理性和非物理性原因,物理性原因主要包括挤压与创伤、运动及肌肉过度活动、电击、高热。非物理性原因主要包括药物、毒物、感染、电解质紊乱、自身免疫性疾病、内分泌及遗传代谢性疾病等[5-6]。癫痫持续状态[7-8]、谵妄状态由于肌肉抽搐、过度活动、肢体受压等原因,可导致肌肉受损。毒物或酒精中毒除因昏迷后肢体受压外,中毒物质的肌肉毒性,也是导致RM的重要原因[9]。低钾血症是临床常见的电解质紊乱,研究表明低钾血症可造成肌细胞代谢障碍,导致大量自由脂肪酸在肌细胞内堆积,高浓度的自由脂肪酸使细胞膜的通透性增加,细胞内CK释放入血[10]。各种病因的致病机制虽有不同,但最终结果均为肌细胞膜损伤和(或)细胞能量代谢障碍,并导致细胞外钙和钠离子内流及细胞内容物外漏,细胞内钙依赖性蛋白酶及磷脂酶被激活,导致肌原纤维、细胞骨架及胞膜蛋白破坏,肌细胞内的物质进入细胞外液和血液循环,导致一系列病理生理变化[11]。
本组患者由于发病诱因、原发病及基础疾病不同,临床表现差异较大。发病年龄和性别上,运动性RM多见于青年男性,尤其是青年战士和学员,发生在高温、高湿环境下,高强度体能训练之后[12-14];中毒自杀则多见于青年女性,这与女性心理、精神疾病高发相关。临床症状上,肌肉疼痛、肌无力主要见于高强度运动患者,其严重程度与运动量和持续时间有一定相关性,且肌肉损伤程度愈重,范围愈广泛,血CK值增高越明显;肌肉肿胀、肌肉“注水感”、尿色异常主要见于重症患者。RM的预后与患者年龄、基础疾病及诊疗及时与否相关[4],与血CK峰值也有一定相关性,但并非血CK峰值愈高,预后就愈差[15]。本组患者中,癫痫持续状态、重度中暑患者预后较差,但血CK峰值并非最高,而运动损伤、中毒患者尽管血CK峰值较高,由于患者较年轻,既往多无严重心肝肾脏疾病,若诊断正确、处理及时预后相对较好。
RM是一种多病因急性综合征,在临床各科都有可能发生,但以神经科急症入院者因其特殊性,常常容易导致RM误诊或漏诊。其特殊性包括:(1)神经科急症病情往往较重,原发病症掩盖了肌痛、肌无力等症状;(2)部分患者合并昏迷,或本身有语言或精神障碍,对相关症状不能自述;(3)部分患者发病前合并有心血管疾病,一旦出现血CK值增高,并伴有非典型心电图改变,往往考虑为急性心肌梗死、心肌炎等疾病。
综上所述,肌肉疼痛、乏力、深棕尿色为RM的“三联症”[5],笔者认为神经科急诊遇下列情形,应警惕合并RM的可能性:⑴肢体不明原因(非血栓性)肿胀及疼痛;⑵棕色尿或尿色异常;⑶不明原因的肾功能衰竭[16-17]。尿色异常较具特征性,应引起神经科医师的高度重视,及时抽血查CK值,若血CK值高于正常值上限5倍(1 000 U/L),且排除心血管疾病或同功酶提示为骨骼肌来源,则基本确诊。血或尿肌红蛋白升高,有助于早期确诊,但并非诊断所必须,因肌红蛋白敏感性差,且半衰期短(2~3 h)[11,18],可被很快清除,不利于延迟的诊断。重症患者超声或MRI检查可有阳性发现[19-20],但非确诊所必须。诊断RM后,应在治疗原发病的同时,尽早开始静脉补液,纠正水盐失衡,必要时碱化尿液,仅少数患者需行血液透析治疗,大部分患者预后较好。
参考文献
[1]章梅华,卢晓阳,杨志海,等.横纹肌溶解症及其发病机制研究进展[J].中华急诊医学杂,2010,19(11):1226-1228.
[2]Bagley WH,Yang H,Shah KH.Rhabdomyolysis [J].Intern Emerg Med,2007,2(3):210-218.
[3]苏磊,孟繁苏.横纹肌溶解的病理生理及诊治[J].中华急诊医学杂,2007,16(11):1231-1232.
[4]高伟波,朱继红.横纹肌溶解症的诊治策略[J].疑难病杂志,2011,10(1):77-79.
[5]谢院生,陈香美.加深对横纹肌溶解解症的认识[J].军医进修学院学报,2008,29(6):447-448.
[6]金朝,蒲传强.非创伤性横纹肌溶解症的病因及发病机制[J].国际神经病学神经外科学杂志,2013,40(2):180-183.
[7]Mehlhorn AT,Strohm PC,Hausschildt O,et al.Seizure-induced muscle force can caused lumbar spine fracture[J].Acta Chir Orthop Traumatol Cech,2007,74(3):202-205.
[8]胡湘蜀,李花,张伟,等.癫痫持续状态所致横纹肌溶解症时肾功能障碍的临床研究[J].脑与神经疾病杂志,2011,19(3):228-230.
[9]王慧媛,赵志刚,陈晓红.药源性横纹肌溶解综合征回顾性分析[J].中国医院用药评价与分析,2010,10(4):373-376.
[10]De Keyser J,Smilsz J,Malfait R,et al.Rhabdomyolysis in hypokalaemic periodic paralysis:a clue to the mechanism that terminates the paralytic attack[J].J Neurol,1987,234(2):119-121.
[11]凌云志,叶山东.非创伤性横纹肌溶解症的病因及其诊治[J].医学综述,2010,16(16):2476-2478.
[12]殷培,李冀军,宋岩,等.运动训练相关性横纹肌溶解症误诊分析及文献复习[J].感染、炎症、修复,2009,10(1):38-40.
[13]唐吉刚,王树材,曹霞,等.劳力性热射病致横纹肌溶解症八例临床病理分析[J].中华神经科杂志,2013,46(7):454-457.
[14]苗利辉,刘辉,宋青,等.军事训练致横纹肌溶解症并发急性肝肾衰竭1例报道[J].解放军医学院学报,2013,34(10):1069-1070.
[15]刘杰,孟庆义.运动性横纹肌溶解高反应研究进展[J].浙江中西医结合杂志,2009,19(7):461-463.
[16]Athayde lima RS,Silva Junior GB,Liborio AB,et al.Acute kidney injury due to rhabdomyolysis[J].Saudi J Kidney Dis Transplant,2008,19(5):721-729.
[17]Holt SG,Moore KP.Pathogenesis and treatment of renal dysfunction in rhabdomyolysis [J].Intens care Med,2001,27(5):803-811.
[18]Larbi EB.Drug-induced rhabdomyolysis[J].Ann Saudi Med,1998,18(6):525-530.
[19]丁俊涛,张连阳.创伤性横纹肌溶解症的诊治进展[J].重庆医学,2010,39(9):1086-1088.
[20]亓恒涛,滕剑波,张先东,等.横纹肌溶解症的超声诊断价值探讨[J].中华超声影像学杂志,2012,21(6):511-513.
Clinical analysis of neurological emergency combined with rhabdomyolysis:28 cases report
CHEN Hong-gao,ZHU Dan,WEI Wei
(Department of Neurology,No.477 Hospital of PLA,Xiangyang 441003,China)
Abstract:ObjectiveTo explore characteristics of neurological emergency combined with rhabdomyolysis,to raise the level of awareness of the disease and the diagnosis.MethodsRetrospectively clinical analysis of 28 cases with neurological emergency combined with rhabdomyolysis.ResultsThis group of patients is mainly the triggers for a sudden stop antiepileptic drugs,acute brain diseases,high strength and physical training,high temperature operation,commit suicide by poison or accidental poisoning,infections,etc.Muscle pain,muscle weakness,brown urine in exercise-induced rhabdomyolysis and alcohol poisoning combined bone room fascia syndrome in patients with the most obvious,and such patients are more likely to appear a dramatic rise in the creatine phosphate kinase,severe damage of liver and kidney function,blood coagulation dysfunction and metabolic disorders.In coma or disturbance of consciousness in hospital patients,or patients,could not prosecution or the primary disease symptoms,mask the symptoms of muscle pain and weakness,could result in missed diagnosis or misdiagnosis of rhabdomyolysis.ConclusionNeurological emergency combined with rhabdomyolysis has its own characteristic.Patients differ as a result the triggers,primary disease and basic diseases,clinical manifestations are different.Correct understanding of the disease,avoid missed diagnosis and misdiagnosis,do early diagnosis and treatment,the prognosis is relatively good,otherwise it will cause serious consequences.
Key words:Rhabdomyolysis;Creatine kinase;Neurological emergency;Misdiagnosis
收稿日期:2015-11-22
文章编号:2095-5561(2016)02-0087-04
中图分类号:R730.5
文献标志码:A
第一作者:陈洪高(1961-),男,湖北麻城人,主任医师

