剖宫产术后子宫切口憩室形成影响因素分析
王怡佳 陈 燕 韩 萍 刘 萍 韩 玉 左振伟
华北理工大学研究生院 河北唐山 063000;①华北理工大学附属医院妇产科
剖宫产术后子宫切口憩室形成影响因素分析
王怡佳陈燕①韩萍①刘萍①韩玉左振伟①
华北理工大学研究生院河北唐山063000;①华北理工大学附属医院妇产科
[摘要]①目的探讨剖宫产术后子宫切口憩室形成的影响因素。②方法选取2014年5月~2015年4月华北理工大学附属医院剖宫产术后产妇122例,其中20例形成子宫切口憩室作为病例组;其余102例均未形成憩室,作为对照组。分析其一般状况:年龄、产前体质量指数、孕产次、孕周、新生儿体质量;围手术期情况:胎膜早破、妊娠合并症、剖宫产时机、手术时长、术后3d体温、术后血象及贫血情况;子宫瘢痕情况:剖宫产次数及距上次剖宫产间隔时间;产后子宫超声检查情况:子宫位置、子宫大小、宫腔分离情况。③结果病例组中有妊娠合并症的产妇6例,占30%;血象异常者15例,占75%;两次剖宫产间隔时间>5年的产妇7例,占35%;经阴道超声检查后位子宫12例,占60%,宫腔分离5例,占25%。与对照组比较,均高于对照组(P≤0.05)。上述因素可能是剖宫产术后子宫切口憩室形成的危险因素。而前位子宫8例,占40%,低于对照组(P≤0.05),可能是子宫切口憩室形成的保护因素。④结论子宫切口憩室的形成可能与妊娠合并症、两次剖宫产间隔时间过长、子宫后位、术后子宫复旧不良等因素有关;术后白细胞计数或中性粒细胞比例升高,应高度警惕子宫切口憩室形成的可能。
[关键词]子宫切口憩室剖宫产术影响因素
剖宫产术后子宫切口憩室是指剖宫产术后子宫肌层受损,内膜向肌层突出形成的后天性憩室。各种社会因素及医源性因素导致剖宫产率逐年上升,剖宫产术后并发症也逐渐增多。剖宫产术后子宫切口憩室作为其远期并发症发生率也随之升高。本文回顾性分析20例子宫切口憩室病历资料,探讨其影响因素,以减少切口憩室的发生。
1资料与方法
1.1研究对象2014年5月~2015年4月在华北理工大学附属医院分娩产妇共1746例,行剖宫产术的产妇798例,剖宫产率为45.7%。选取资料完整的剖宫产术后产妇122例,其中20例形成子宫切口憩室,作为病例组;其余102例未形成子宫切口憩室,作为对照组。
1.2观察指标①一般状况:年龄、临产前体质量指数(BMI)、孕产次、孕周、新生儿体质量;②围手术期情况:胎膜早破、妊娠合并症、剖宫产时机、手术时长、术后3d体温、术后血象及贫血情况;③子宫瘢痕情况:剖宫产次数及距上次剖宫产间隔时间;④产后子宫超声情况:子宫位置、子宫大小、宫腔分离情况。妊娠合并症包括妊娠期高血压疾病及妊娠期糖尿病;术后体温连续3d以上超过37.5℃视为体温异常;术后血常规:术后第1天采集静脉血,以血红蛋白低于110g/L视为贫血,以白细胞超过12×109/L或嗜中性粒细胞比例超过85%视为血象异常;剖宫产次数≥2次为瘢痕子宫。
1.3手术方法采用椎管内麻醉,均为子宫下段剖宫产术,子宫切口采用单层连续锁边缝合。术后常规静滴头孢替唑钠2.0g,2次/d,连续2d;缩宫素10U,1次/d,连续3d;术后6h半流食,24h拔出尿管。术后鼓励早期下床活动,母乳喂养。
1.4超声监测方法经阴道行超声检查,比较两组子宫复旧情况及憩室形成情况。术后42d子宫正常大小为直径≤18cm。根据阴道超声检查将子宫切口憩室分为3型。①轻度为浅“V”型凹陷:子宫下段切口瘢痕处肌壁的裂隙状缺损,多为“V”型改变,一侧与宫腔相通,另一侧可见薄层内膜与肌壁、浆膜层连续。缺损深度平均为3.0(2.0~6.0)mm。此型多见。②中度为楔形假腔:子宫下段切口瘢痕处肌壁缺损达浆膜层,肌层甚薄,但浆膜层尚平整连续。缺损深度平均7.0(5.0~9.0)mm。③重度为憩室:腔隙样脏器的黏膜向壁层外突的局限性扩张或囊样突出。以上出现任何一种类型均诊断为子宫切口憩室。
1.5统计学处理采用SPSS 17.0,计数资料采用χ2检验,并且计算OR值及95%可信区间;计量资料采用t检验,检验水准a=0.05。
2结果
2.1一般状况病例组平均年龄为(30.6±4.5)岁,孕周为(39.5±1.2)周,产前BMI为(29.6±3.0),新生儿平均体质量为(3640.0±429.1)g,与对照组比较差异均无统计学意义(P>0.05)。见表1。
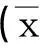
表1 两组产妇一般状况比较±s)
2.2围手术期情况手术切口均为子宫下段横切口。病例组胎膜早破6例(30.0%),妊娠合并症6例(30.0%),宫口开大≥3cm 4例(20%);对照组分别为22例(21.6%)、8例(7.8%)、9例(8.8%)。病例组手术时长平均为(48.9±9.1)min,对照组(51.3±16.8)min;病例组术后3d均无体温升高,对照组有2例体温升高;病例组术后血常规异常15例(75.0%),对照组49例(48.0%);病例组贫血9例(45.0%),对照组60例(55.0%)。见表2。两组围手术期情况比较,病例组妊娠合并症及血象异常比例均高于对照组(P≤0.05),且OR值>1,95%CI>1,即妊娠合并症及血象异常可能是剖宫产术后子宫切口憩室形成的危险因素。
2.3子宫瘢痕情况病例组瘢痕子宫7例(35.0%),对照组25例(24.5%);病例组距上次剖宫产间隔时间>5年7例(35.0%),对照组14例(13.7%)。两组比较,病例组距上次剖宫产时间>5年者所占比例高于对照组(P<0.05),且OR值>1,95%CI下限>1,即距上次剖宫产时间>5年可能是子宫切口憩室形成的危险因素。见表3。
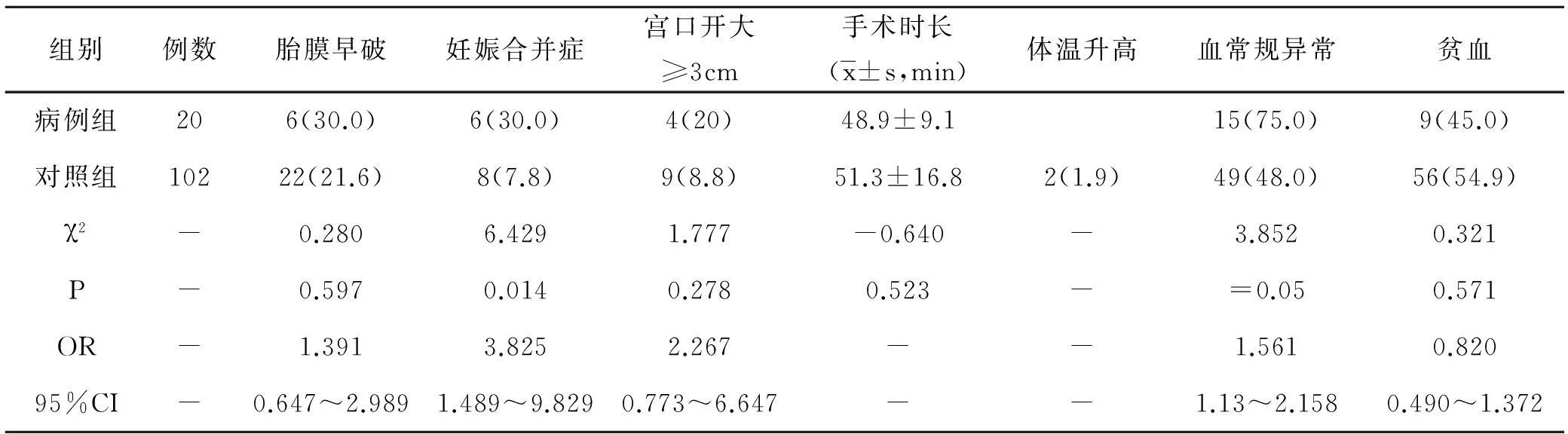
表2 两组产妇围手术期情况比较[例(%)]
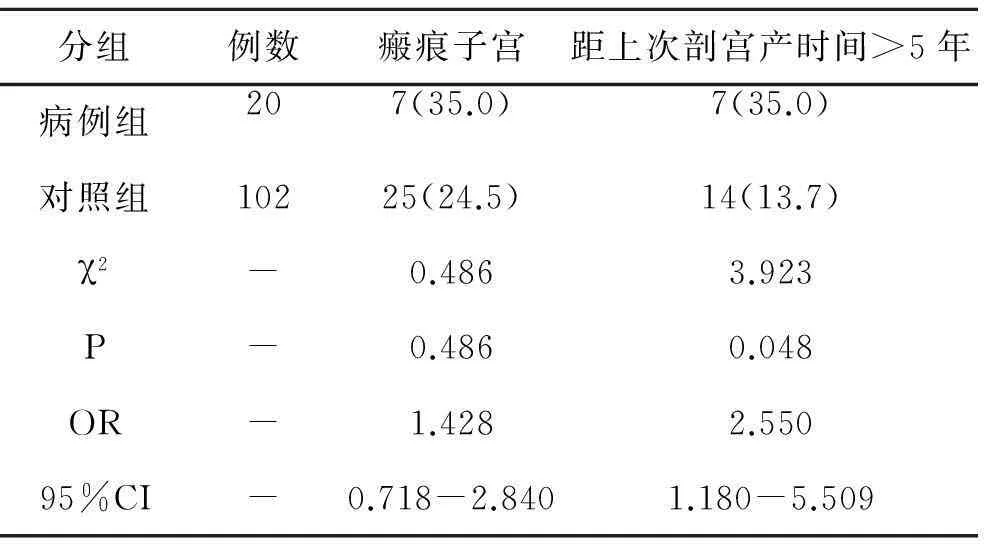
表3 两组产妇瘢痕子宫情况比较[例(%)]
2.4产后超声检查子宫情况病例组中后位子宫12例(60.0%),对照组中24例(23.5%);术后42d经阴道超声检查,病例组中宫腔分离5例(25.0%),对照组6例(5.9%);病例组子宫大小(14.30±1.25)cm,对照组(14.42±1.34)cm。两组比较,病例组后位子宫及宫腔分离比例均高于对照组(P<0.05),且OR值>1,95%CI下限>1,即后位子宫及宫腔分离可能为子宫切口憩室形成的危险因素。而病例组前位子宫比例低于对照组(P<0.05),OR值<1,95%CI上限<1,即前位子宫可能为子宫切口憩室形成的保护因素。见表4。
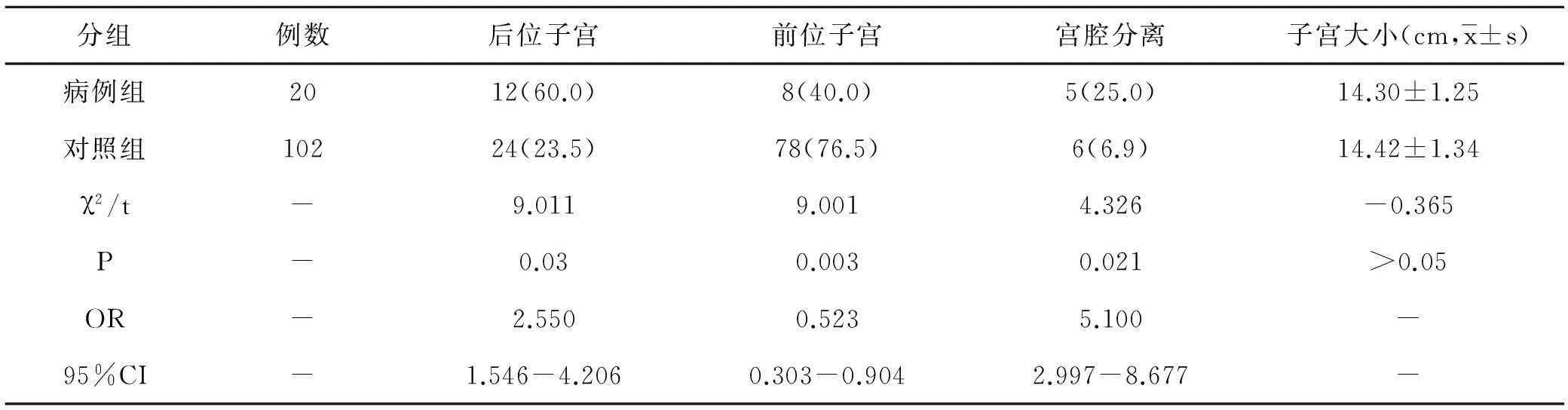
表4 两组产妇产后子宫超声情况的比较[例(%)]
3讨论
剖宫产是解决难产及产科高危妊娠的重要手段,近年来剖宫产率逐渐上升,我国剖宫产率达46.2%,部分地区超过50%,我院2014年剖宫产率为45.7%,较其稍低[1]。剖宫产术后近、远期并发症也逐渐增多,其中子宫切口憩室也逐渐增多。有学者统计,子宫切口憩室的发生率在4%~9%左右[2]。子宫切口憩室作为剖宫产术后远期并发症,是造成剖宫产术后阴道不规则出血的重要原因,更有可能造成痛经、继发性不孕、节育器移位、瘢痕子宫等,严重影响妇女的生活质量。
本组资料中病例组有妊娠合并症的产妇占30%,高于对照组(7.8%),认为妊娠期高血压及妊娠期糖尿病等妊娠合并症使产妇的抵抗力下降,组织愈合能力降低,从而影响子宫切口的愈合,进而可能导致切口憩室的形成[3~5]。病例组中两次剖宫产间隔时间>5年的产妇占35%,多于对照组(13.7%),认为剖宫产术后子宫切口愈合状态最佳的时间为术后2~3年[6],剖宫产术后时间延长,瘢痕的弹性及愈合能力可能会下降,进而在下一次剖宫产术后影响切口愈合,导致切口憩室的形成。经阴道超声检查病例组后位子宫占60%,对照组占23.5%,病例组后位子宫所占比例较高,认为由于子宫后屈后倾位,使前壁伸展过度紧张,张力较大容易造成缺血,再加上后位子宫,经血需逆重力方向流出,导致排出不畅,久而久之,此处容易感染而影响切口愈合;加之宫腔压力较大,内膜逐渐向肌层膨出,便容易导致切口憩室的形成[7]。术后42d经阴道超声检查,病例组子宫直径为(14.30±1.25)cm,对照组(14.42±1.34)cm,两组子宫大小差异无统计学意义(P>0.05),且两组子宫直径均<18cm,即术后42d两组子宫大小均恢复正常[8]。病例组中宫腔分离占25%,对照组占6.9%,病例组宫腔分离者较多,认为病例组子宫复旧不良,影响宫腔内积血的排出,导致宫腔内压力升高,使切口薄弱处缓慢向肌层膨出,从而促使切口憩室形成。有文献报道,切口愈合不良常会表现为术后发热及血常规的异常[9],而在本组资料中,术后3d监测体温,病例组均无发热,而对照组仅2例,可能切口愈合不良的发热不只表现在术后3d;病例组中血常规异常者占75%,对照组占48%,病例组更容易出现白细胞计数或中性粒细胞比例升高,认为切口憩室的发生可能与感染有关,故术后3d血常规异常可以反映切口的愈合情况。
通过病例组与对照组妊娠合并症、两次剖宫产间隔时间>5年、后位子宫、前位子宫、宫腔分离等OR值及95%可信区间的计算,认为妊娠合并症、两次剖宫产间隔时间>5年、后位子宫、宫腔分离等可能是子宫切口憩室形成的危险因素,而前位子宫可能是子宫切口憩室形成的保护因素。
综上所述,子宫切口憩室的形成可能与妊娠合并症、两次剖宫产间隔时间过长、子宫后位、术后子宫复旧不良等因素有关,术后白细胞计数或中性粒细胞比例升高的产妇应高度警惕子宫切口憩室形成的可能。
参考文献
[1]沈瑶,林建华, 林其德,等.我国部分地区剖宫产率影响因素和指征分析[J].实用妇产科杂志, 2011,27(3):183-187
[2]Thurmond AS, Harvey WJ, Smith SA. Cesarean section scar as a cause of abnormad vaginal bleeding: diagnosis by sonohysterography[J].J Ultrasound Med, 1999, 18(1):13-16
[3]Gould D. Caesarean section, surgical site infection and wound management[J].Nurs Stand, 2007, 21(32):57-58, 60, 62
[4]周明, 陈莉. 剖宫产切口感染的高危因素分析[J]. 第一军医大学学报, 2005, 25(8):1075-1078
[5]Davies G A, Maxwell C, McLeod L, et al. Obesity in pregnancy[J].J Obstet Gynaecol Can,2010,32(2):165-173
[6]熊钰, 李笑天.瘢痕子宫产生的常见原因及其对远期妊娠的影响[J]. 中国实用妇科与产科杂志, 2010, 26(8):577-579
[7]施华芳,黄建. 剖宫产术后子宫切口憩室的阴道超声诊断价值[J]. 中国全科医学, 2010, 13(20):2288-2230
[8]伍军容. 剖宫产与自然分娩子宫复旧情况的比较[J]. 基层医学论坛, 2015, 19(5):616-617
[9]张林, 卫兵. 剖宫产术后子宫切口愈合不良的相关因素分析[J].中国妇幼保健,2014,29(15):2333-2335
(张爱国编辑)
敬告
请登录(http://hblhdx.cbpt.cnki.net)在线投稿
Analysis on influencing factors for previous cesarean scar defect
WANGYijia,CHENYan,HANping,et
al(DepartmentofGynaecologyandObsterics,AffiliatedHospitalofNorthChinaUniversityofScienceandTechnology,Tangshan063000,China)
[ABSTRACT]ObjectiveTo analyze factors for previous cesarean scar defect.MethodsCollected the cases of previous cesarean scar defect from May 2014 to April 2015,and retrospectively analyzed the general situations,including:age,Body Mass Index(BMI) before delivery,gravidity and parity history,neonatal weight;the perioperative case,including:premature rupture of membranes,pregnancy complications,cesarean section indication,cesarean section time,cesarean section length,body temperature,hemogram and Anemia;The original cesarean section scar case,including:scar uterus or not,the interval from the last cesarean section;the ultrasound monitoring,including:the position and size of the uterus,intrauterine separation.ResultsThe proportion of pregnancy complications,abnormal hemogram,the interval from the last cesarean section years,backward uterus,and intrauterine separation are high over the normal(P<0.05).Moreover pregnancy complications,abnormal hemogram,the interval from the last cesarean section years,backward uterus,and intrauterine separation may be the dangerous factors,to the contrary,forward uterus may be the protective factors.ConclusionThe factors for previous cesarean scar defect may be pregnancy complications,abnormal hemogram,the interval from the last cesarean section years,backward uterus,and intrauterine separation.
[KEYWORDS]Cesarean section.Previous cesarean scar defect.Influencing factors
[中图分类号]R 719.8
[文献标识码]A
[文章编号]2095-2694(2016)02-115-04
【通讯作者】韩萍。
【作者简介】王怡佳(1990-),女,硕士研究生。研究方向:围产医学。
【基金项目】河北省医学科学研究课题计划项目(编号:20150521)。

