黄疸驾到聪明应对
赵冬艳+++健萍
宝宝出生了,看着白白嫩嫩的小家伙,爸爸妈妈真是爱不够。可是没过两三天,宝宝的小脸变黄了,还蔓延到身体其他部位,是不是生什么病了?这让爸妈有些担心。
奇怪!小宝宝怎么变黄了?
小悦儿出生3天后,顺产的妈妈办理了出院手续,回到家里开始了月子生活。而小悦儿也越来越适应这个新的世界,每天睡得香甜,奶吃得津津有味,唯一让妈妈担心的是,出生已经好几天的宝宝脸色却越来越黄了,而且慢慢开始蔓延到四肢,眼睛更是黄得吓人,除此之外倒是一切正常。难道这就是传说中的新生儿黄疸?到底要不要紧呢?妈妈可真心里没底。
多数生理性黄疸无须治疗
宝宝出生后,其代谢由“胎盘模式”向“肝脏模式”转换,而此时宝宝的肝脏功能远未发育成熟,血液中积聚的大量胆红素(呈橙黄色)不能及时排出体外,于是便越聚越多,皮肤因此逐渐变黄。这种出现在宝宝代谢转换期间的小问题,被称为生理性黄疸。实际上,遭遇宝宝黄疸的新手妈妈无须担心。
大约半数宝宝会遭遇黄疸
生理性黄疸一般先出现于脸部,不少宝宝还会出现眼睛虹膜变黄的症状,继而扩散到身体其他部位。大约一半以上的新生宝宝会经历黄疸这一生理现象。
新生儿生理性黄疸,通常在宝宝出生后第2~3天出现,在第4~5天时达到高峰,波及范围一般在肚脐之上,随后在2周内自行消失。早产宝宝由于肝脏、肠道功能不成熟,黄疸程度往往比足月宝宝更严重,而且持续时间也更长。生理性黄疸的宝宝除了皮肤发黄外,其他方面都很好。
多数生理性黄疸不需要治疗
生理性黄疸一般不需要治疗,可以等待它自然消失。不过,如果宝宝的生理性黄疸比较严重,为避免过高的胆红素造成脑损伤,当宝宝血液胆红素水平达到一定程度时,也需要积极治疗。
蓝光照射治疗+细心喂养
目前对新生儿黄疸的治疗主要是采用蓝光照射,促进宝宝皮肤、血液中胆红素分解,并通过尿液排出体外。在日常护理中,建议采用少量多次喂养,每日喂奶8~12次,两次喂奶间隔时间不能超过4小时,通过增加喂养量,可以促进宝宝排便,通过便便排出多余的胆红素;此外,某些益生菌、中药茵栀黄等也可帮助宝宝更快地排出胆红素,加速黄疸消退。一些母乳喂养的宝宝,生理性黄疸消退得稍慢一些,带宝宝晒晒太阳或喂葡萄糖水有助于加快黄疸消退。
早产宝宝黄疸可能持续比较长的时间,需要比足月宝宝更积极地通过蓝光照射等降低胆红素水平,但仍可能持续到出生后4~6周。
需要警惕的是
病理性黄疸
除了生理性黄疸外,还有少数宝宝的黄疸属于病理性黄疸。新生儿病理性黄疸有多种原因,最常见的是宝宝与妈妈的血型不相容,宝宝体内的红细胞遭到破坏,产生大量的胆红素,再加上细菌或病毒等病原微生物感染,宝宝黄疸便会加重;此外,某些先天畸形,如胆道闭锁,或先天代谢异常,如某些婴儿由于基因缺陷,体内缺乏UGT酶,胆红素无法代谢等,都可引起病理性黄疸。
病理性黄疸对宝宝的危害程度很高,一定要及时治疗。病理性黄疸出现的时间比生理性黄疸更早,往往在出生第一天就出现,而且进展迅速,胆红素水平上升非常快,有时只要一个晚上就从正常上升到极危险水平。病理性黄疸若不及时治疗,很可能对宝宝的神经系统造成永久性伤害,如发展成核黄疸,也叫胆红素脑病,患病宝宝会嗜睡、哭声尖锐、发热、精神萎靡、易激惹,甚至休克、死亡,即便存活下来也常伴有后遗症。
目前治疗新生儿病理性黄疸常采用光照治疗。若光照后仍无法改善,针对黄疸形成的原因,需以药物或换血来治疗。如果黄疸是由于宝宝胆道闭锁导致的,则需要进行手术治疗。
一种特殊的“黄宝宝”
母乳性黄疸
母乳性黄疸稍显特殊,见于少数纯母乳喂养的宝宝。母乳性黄疸有两种情况:一种是妈妈开奶太迟,或母乳不足,因饥饿而导致宝宝黄疸加重;另一种是由于母乳中某些成分妨碍了宝宝体内胆红素排出,引发胆红素水平升高,致使宝宝黄疸持续不退,甚至持续到出生12周以后。
母乳性黄疸虽不会造成严重后果,但却是母乳喂养失败的重要原因之一。为减少母乳性黄疸,建议母乳喂养的妈妈尽早开奶,尽量让宝宝多吸吮。如果宝宝黄疸持续不退,可以暂停母乳喂养2~4天,改用配方奶喂养。停喂母乳期间,妈妈一定要用吸奶器将母乳吸空,否则母乳分泌量会明显减少。一般在停喂母乳几天后,宝宝的黄疸就会很快消退,可以继续母乳喂养。少数宝宝在恢复母乳喂养后又会出现轻微黄疸,不过此时宝宝体内的胆红素水平已比前期下降很多,可以继续母乳喂养,不必再用配方奶喂养。
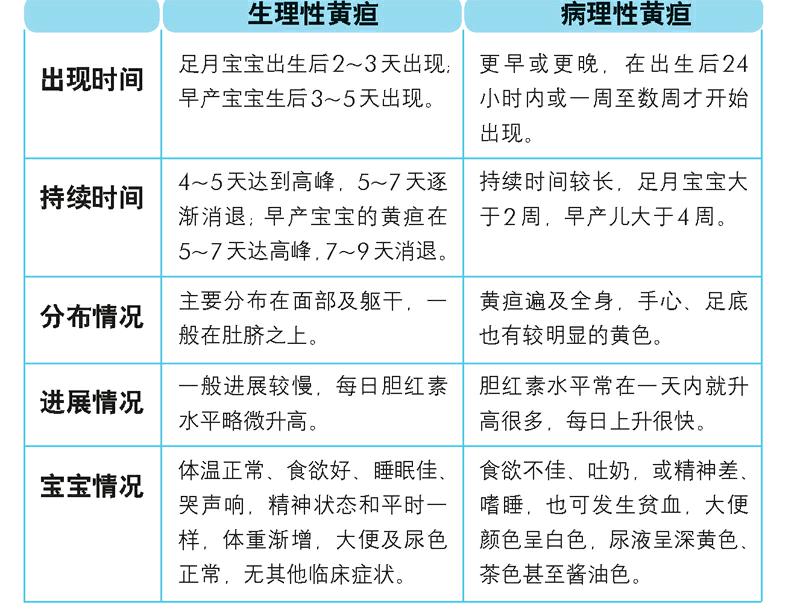
正确区分生理性和病理性黄疸
既然病理性黄疸的后果如此可怕,爸爸妈妈怎么识别生理性和病理性黄疸呢?读懂下表,你就会一目了然。
精心护理十分关键
如果爸爸妈妈护理不当,生理性黄疸也可能转化为病理性黄疸化。爸爸妈妈要随时观察黄疸的变化和宝宝的反应,发现异常情况后尽快到医院确诊和治疗。新生宝宝回家后,如果发现宝宝的黄疸仍在持续加重,一周后黄疸还是持续不退,或者已经退下的黄疸又再次出现或增深,要尽早带宝宝就医。如果宝宝还伴有不太愿意喝奶、嗜睡、低热(肛门体温超过38℃)等异常情况,立即就医不要耽搁。

