前置胎盘患者新生儿出生体重的影响因素
单 虹江苏省响水县人民医院妇产科,江苏响水 224600
前置胎盘患者新生儿出生体重的影响因素
单虹
江苏省响水县人民医院妇产科,江苏响水224600
[摘要]目的探讨前置胎盘患者新生儿出生体重的影响因素。方法以2011~2014年间在我院分娩的单胎妊娠前置胎盘患者60例作为研究对象(研究组),同时随机选择同期无胎盘异常的单胎妊娠产妇60例作为对照组。回顾性分析入选病例产妇的一般临床资料以及新生儿出生体重及前置胎盘患者新生儿出生体重的影响因素。结果研究组的新生儿出生体重要低于对照组(P<0.05);研究组早产的发生率明显高于对照组(P<0.05)。多元线性回归分析显示,分娩时孕周是决定新生儿出生体重的预测因素(P<0.01)。结论前置胎盘患者的新生儿出生体重较低,前置胎盘对新生儿出生体重的影响主要是由于其早产的发生率升高。对于前置胎盘患者,随分娩时孕周的增加,新生儿出生体重增加。
[关键词]前置胎盘;新生儿;出生体重;影响因素
前置胎盘是指妊娠28周后胎盘附着于子宫下段,其下缘达到或覆盖宫颈内口,位置低于胎先露部。据报道,中国部分地区前置胎盘的发生率达1.2%[1]。前置胎盘是妊娠晚期产科出血的主要原因之一[2,3],临床上与多种不良母儿结局相关[4,5],包括产后出血、胎盘植入、早产及新生儿出生体重较低等。本研究回顾性分析我院2011~2014年间前置胎盘病例的临床资料,探讨前置胎盘对新生儿体重的影响,现报道如下。
1 资料与方法
1.1临床资料
于2011年1月~2014年12月期间在我院妇产科住院分娩的单胎妊娠产妇10 285例,其中前置胎盘患者有60例,发病率0.58%。将前置胎盘患者60例作为前置胎盘组(研究组),产妇年龄19~46岁,分娩时孕周31~42周;同时,随机选择同期无胎盘异常的单胎妊娠产妇60例作为对照组,产妇年龄18~43岁,分娩时孕周30~41周。前置胎盘的诊断符合《妇产科学》(第2版)[6]的参考标准;所有病例以产前最近一次经腹B型超声检查结果为准,并在产妇分娩后检查胎盘进一步证实。
1.2研究方法
回顾性分析研究组前置胎盘患者及对照组产妇的一般临床资料,包括:产妇年龄、孕次、产次及分娩时孕周等,比较两组的新生儿出生体重值,分析前置胎盘患者新生儿出生体重的影响因素。
1.3统计学方法
应用SPSS 13.0统计学软件包进行数据分析。两组间计量资料均数比较采用t检验;计数资料率的比较采用χ2检验。采用多元线性回归模型分析前置胎盘患者新生儿出生体重的影响因素。P<0.05为差异有统计学意义。
2 结果
2.1两组产妇一般临床特征的比较
60例前置胎盘患者中,分娩时孕周满28周至不足37周(早产)者18例,占30.0%;对照组产妇60例,早产者5例,占8.3%,两组间比较差异有统计学意义(χ2=9.090,P=0.005)。研究组的孕次、产次高于对照组(P<0.01或P<0.05),分娩时孕周低于对照组(P<0.01),两组产妇年龄比较差异无统计学意义(P>0.05)。见表1。
表1 两组产妇临床特征的比较(±s)
注:与对照组比较,*P<0.05,**P<0.01
28.1±5.4 29.3±5.4 -1.217 2.22±0.40 2.98±0.73**-2.664 1.57±0.57 1.83±0.59*-2.313 38.9±1.8 37.0±2.3**2.344年龄(岁) 孕次(次) 产次(次)分娩时孕周(周)对照组研究组t值60 60组别 n
2.2两组新生儿出生体重比较
研究组的新生儿出生体重要低于对照组(P<0.05)。按分娩时产妇孕周<37周或≥37周的亚组样本进行比较显示:在相同的孕周亚组内,两组的新生儿出生体重差异无统计学意义(P>0.05)。见表2。
表2 两组新生儿出生体重比较(±s,g)
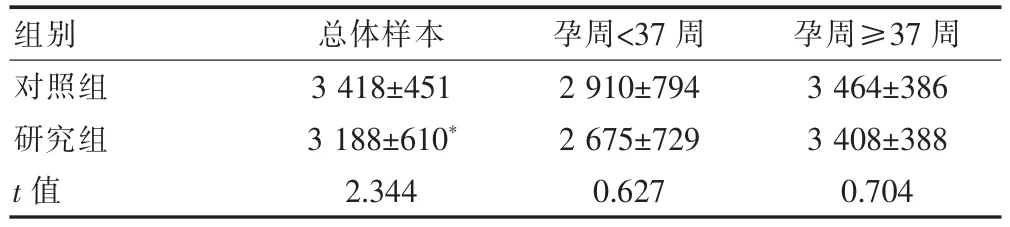
表2 两组新生儿出生体重比较(±s,g)
注:与对照组比较,*P<0.05
3 418±451 3 188±610*2.344 2 910±794 2 675±729 0.627 3 464±386 3 408±388 0.704总体样本 孕周<37周 孕周≥37周对照组研究组t值组别
2.3影响因素分析
应用多元线性回归分析对前置胎盘患者产妇年龄、孕次、产次及分娩时孕周等因素对新生儿出生体重的影响,结果发现,分娩时孕周是决定新生儿出生体重的影响因素,回归方程式为:(Ⅹ值:孕周31~42周),相关系数R值为0.727(P<0.01);而产妇年龄、孕次及产次未显示出对新生儿出生体重的影响作用。
3 讨论
前置胎盘是孕晚期阴道出血的主要原因,是危及母儿生命的常见疾病之一。一项全球多地区的荟萃研究显示[7],前置胎盘的总体发生率为0.52%;国内报道,中国部分地区前置胎盘的发生率达1.2%左右[1]。在本研究中,我院2011~2014年间前置胎盘病例60例,发病率为0.58%。我院是苏北地区的一所县级综合性医院,此发病率水平反映了该地区县域人群前置胎盘的发病情况。
本研究回顾性分析60例前置胎盘病例的临床资料,并采用配对设计的病例-对照研究方法,两组间产妇临床资料的比较显示:前置胎盘患者的孕次、产次显著高于对照组产妇。有研究表明[1,4,8],前置胎盘发病的高危因素包括高年产妇、孕期吸烟、多产次、既往剖宫产史和流产史、应用辅助生育技术等。本研究关于产妇一般资料的对照分析结果,与以往的研究结论相一致。
Rosenberg等[4]研究发现,前置胎盘患者分娩的新生儿与非前置胎盘产妇分娩的新生儿比较,出生体重较低;认为前置胎盘可引起胎儿宫内生长受限。而Harper等[9]应用超声检查评估胎儿宫内生长情况,分析前置胎盘对胎儿生长的影响,研究表明:前置胎盘不会引起胎儿宫内生长受限。相同的研究结论也被另外一项文献报道所证实,Yeniel等[10]的研究结果显示,前置胎盘患者低出生体重儿和早产的发生率增加,但是前置胎盘与胎儿生长受限之间无相关性联系。本研究显示,研究组的新生儿出生体重要低于对照组。进一步按产妇分娩时孕周数分为早产者(孕周<37周)和足月产者(孕周≥37周),在早产者和足月早产者,分别比较两组的新生儿出生体重值,两组间无统计学差异。研究组早产的发生率(30.0%)明显高于对照组(8.3%),研究组的分娩时孕周小于对照组,差异均有统计学意义(P均<0.01)。与以往的研究相一致,即前置胎盘患者新生儿出生体重较低、早产发生率较高,早产者或足月产者比较均未发现前置胎盘对新生儿出生体重的相关影响。
国外有研究[4,5]表明,前置胎盘患者早产的发生率明显增加。近年来,国内有两项关于早产的危险因素及临床结局分析研究显示:前置胎盘是早产的主要危险因素之一[11],晚期早产组新生儿出生体重低于足月产组[12],医源性早产中低出生体重儿的比例较自然早产高[11]。在本组资料中,与对照组比较,前置胎盘组早产的发生率明显较高;相应地,较低出生体重儿的比率较高。因而,前置胎盘患者的新生儿出生体重值较低,主要是因为其发生早产的比率明显升高所致。并发于前置胎盘的早产属于医源性早产范畴,对照组的早产为自然早产;本资料比较了前置胎盘组与对照组早产新生儿出生体重值,未发现两者间有统计学差异。
对前置胎盘患者应用多元线性回归分析产妇年龄、孕次、产次及分娩时孕周对新生儿出生体重的影响,结果发现:分娩时孕周是决定新生儿出生体重的影响因素;而产妇年龄、孕次和产次未显示出对新生儿出生体重的影响作用。一项新生儿出生体重的回顾性流行病学分析表明[13],随着胎龄的增加,城乡地区、男女性别的新生儿出生体重均呈增加趋势。裘蕾等[14]对2013年北京市活产新生儿出生体重情况及影响因素分析显示,随分娩孕周增加,新生儿出生体重亦增加,在孕42~43周达到峰值。本研究中,前置胎盘患者分娩时孕周31~42周间,新生儿出生体重随分娩时孕周增加而增加。有研究表明[15],早产低出生体重是新生儿死亡的第一位原因。因此,在临床工作中要重视前置胎盘患者早产对新生儿体重的影响。
综上所述,本研究表明,前置胎盘者的新生儿出生体重较低,前置胎盘对新生儿出生体重的影响主要是由于其早产的发生率升高;在前置胎盘患者,随分娩孕周的增加,新生儿出生体重增加。要做好育龄妇女的生育宣教和孕期保健,做好孕期常规超声检查,要重视前置胎盘患者早产对新生儿体重的影响,及时发现和正确处置前置胎盘病例。
[参考文献]
[1]李青,王志坚,余艳红,等.中国部分地区前置胎盘流行病学调查[J].中国实用妇科与产科杂志,2014,30(10):786-790.
[2] Koifman A,Levy A,Zaulan Y,et al. The clinical significance of bleeding during the second trimester of pregnancy[J]. Arch Gynecol Obstet,2008,278(1):47-51.
[3]王小娟,谭红专,周书进,等.湖南省浏阳市产妇产后出血发病率及其影响因素分析[J].中南大学学报(医学版),2014,39(2):151-156.
[4] Rosenberg T,Pariente G,Sergienko R,et al. Critical analysis of risk factors and outcome of placenta previa[J]. Arch Gynecol Obstet,2011,284(1):47-51.
[5] Zlatnik MG,Cheng YW,Norton ME,et al. Placenta previa and the risk of preterm delivery[J]. J Matern Fetal Neonatal Med,2007,20(10):719-723.
[6]曹泽毅,乔杰.妇产科学[M].第2版.北京:人民卫生出版社,2014:92-97.
[7] Cresswell JA,Ronsmans C,Calvert C,et al. Prevalence of placenta praevia by world region:A systematic review and meta-analysis[J]. Trop Med Int Health,2013,18(6):712-724.
[8] Faiz AS,Ananth CV. Etiology and risk factors for placenta previa:An overview and meta -analysis of observational studies[J]. J Matern Fetal Neonatal Med,2003,13(3):175-190.
[9] Harper LM,Odibo AO,Macones GA,et al. Effect of placenta previa on fetal growth[J]. Am J Obstet Gynecol,2010,203(4):330.e1-330e5.
[10] Yeniel AO,Ergenoglu AM,Itil IM,et al. Effect of placenta previa on fetal growth restriction and stillbirth[J]. Arch Gynecol Obstet,2012,286(2):295-298.
[11]杜培丽,张慧丽,何玉甜,等.早产孕妇1963例临床结局分析[J].广东医学,2013,34(10):1552-1555.
[12]张莹,赫英东,陈倩.晚期早产的危险因素及围产期并发症分析[J].中华围产医学杂志,2014,17(6):379-383.
[13]方亮,张竹繁,刘启兰,等.南京市新生儿出生体重的回顾性流行病学分析[J].南京医科大学学报(自然科学版),2012,32(2):163-167.
[14]裘蕾,孔元原,杨海河. 2013年北京市活产新生儿出生体重情况及影响因素分析[J].中国儿童保健杂志,2015,23(5):539-542.
[15]李荔荔,黄彦红,杨柳,等.新生儿6162例健康状况及影响因素分析[J].中国儿童保健杂志,2015,23(1):103-106.
Maternal factors influcing neonatal birth weight in placenta previa
SHAN Hong
Department of Obstetrics and Gynecology, the People’s Hospital of Xiangshui County in Jiangsu Province, Xiangshui 224600, China
[Abstract]Objective To evaluate maternal factors influcing neonatal birth weight in placenta previa. Methods During the study period from 2011 to 2014, 60 singleton pregnancies of women with placenta previa in our hospital were selected as study objects; 60 singleton pregnancies of women without placenta previa were randomly selected as control group. The characteristics of pregnant women and the birth weight of neonates were evaluated restrospctively. The regression models was performed to analyze the general dinical date and neonatal weight, the influencing factors on neonatal weight in placenta previa. Results Neonates born after a pregnancy complicated with placenta previa had significantly lower birth weight than that in the control group(P<0.05). Women with placenta previa had higher incidence of preterm delivery than that in the control group(P<0.05). Multiple linear regression analysis showed that the gestational age at delivery was a significant linear predictor of the neonatal birth weight(P<0.01). Conclusion Placenta previa is associated with low neonatal birth weight, and association is chiefly due to preterm delivery. With the increase of gestational age, the neonatal birth weight increases accordingly in placenta previa.
[Key words]Placenta previa; Neonate; Birth weight; Influencing factor
收稿日期:(2015-06-15)
[中图分类号]R714.2
[文献标识码]B
[文章编号]1673-9701(2016)01-0045-03

