危重病护理评分在小儿临床护理中的应用分析
李冬梅,刘培培
·护理学·
危重病护理评分在小儿临床护理中的应用分析
李冬梅,刘培培
目的:分析危重病护理评分(PCIS)在小儿临床护理中的应用效果。方法:选取急危重症患儿150例,根据PCIS评分将其为非危重组(A组,81~100分)42例、危重组(B组,71~80分)63例和极危重组(C组,≤70分)45例,比较3组患儿病情严重程度和预后情况。结果:A组患儿无病死;B组病死2例,病死率为3.17%;C组病死5例,病死率为11.11%;3组患儿病死率差异有统计学意义(P<0.05)。3组患儿入院后1、2、3、7 d,PCIS评分均不断上升;B组与C组患儿入院后1、2、3、7 d的PCIS评分均高于A组(P<0.05);入院后2、3、7 d,C组患儿的PCIS评分亦均高于B组(P<0.05)。PCIS评分越高,患儿≥3个脏器功能损伤的概率越小(P<0.01)。存活患儿危重时首次PCIS评分均明显高于自动出院和病死患儿(P<0.01),存活患儿器官功能衰竭数亦均明显少于自动出院和病死患儿(P<0.01)。结论:PCIS评分法可有效评价患儿病情和预后情况,具有临床推广和应用价值。
儿科护理;危重病护理;危重病护理评分法
随着临床医疗护理事业的发展,不同类型的危重症评分系统在各类疾病中得到了广泛应用。儿科重症监护病房中的患儿常病情严重,且病情发展较快。我国通过吸收和消化发达国家经验,制定了符合我国国情的小儿危重症病例评分(PCIS)标准[1-2]。临床应用PCIS评分,可对急危重症患儿的疾病严重程度、治疗效果和预后情况等进行评判,有助于临床及时进行有效干预,从而改善患儿预后。我们通过回顾性分析150例危重症患儿的临床资料,分析和评价PCIS评分在小儿临床护理中的应用价值,以期为临床应用提供参考。现作报道。
1 资料与方法
1.1 一般资料 选取2015年收治的急危重症患儿150例,其中男79例,女71例;年龄9个月至10岁;重症肺炎46例,麻疹合并肺炎27例,中枢神经系统感染26例,腹泻合并脱水22例,重症手足口病15例,有机磷农药中毒14例。患儿家属均对本研究知情同意。根据入院时PCIS评分将其分为危重组(A组,81~100分)42例、危重组(B组,71~80分)63例和极危重组(C组,≤70分)45例。3组患儿在年龄、性别以及疾病类型方面差异均无统计学意义(P>0.05),具有可比性(见表1)。
1.2 方法 根据《小儿危重病例评分法》分别对小儿入院时(0 d)和入院后1、2、3、7 d时的PCIS评分进行评估;入院后3 d,对患儿的单器官和多器官的健康、衰竭情况进行评价[2-3]。A组施行一级护理,安排患儿入住病房并对其健康状况进行准确诊断,采取针对性护理措施;B组采取重点护理,及时准确应用相关设备对患儿进行监护,积极配合临床医生治疗;C组患儿需进行24 h监护的特别护理,床边备齐医疗抢救的相关设备,时刻做好抢救准备。
*示χ2值
1.3 统计学方法 采用方差分析和t检验、χ2检验及秩和检验。
2 结果
2.1 3组患儿病死率比较 A组患儿无病死;B组患儿中2例病死,病死率为3.17%;C组患儿中5例病死,病死率为11.11%。3组患儿病死率差异有统计学意义(Hc=6.53,P<0.05)。
2.2 3组患儿PCIS评分比较 3组患儿入院后1、2、3、7 d,PCIS评分均不断上升。B组与C组患儿入院后1、2、3、7 d的PCIS评分均高于A组(P<0.05);入院后2、3、7 d,C组患儿的PCIS评分亦均高于B组(P<0.05)(见表2)。
2.3 3组患儿脏器功能损伤情况比较 B组和C组患儿≥3个脏器功能损伤例数均明显多于A组(P<0.01),C组≥3个脏器功能损伤的患儿例数亦明显多于B组(P<0.01)(见表3)。

表2 3组患儿入院不同时间PCIS评分比较±s;分)
与A组比较*P<0.05;与B组比较#P<0.05
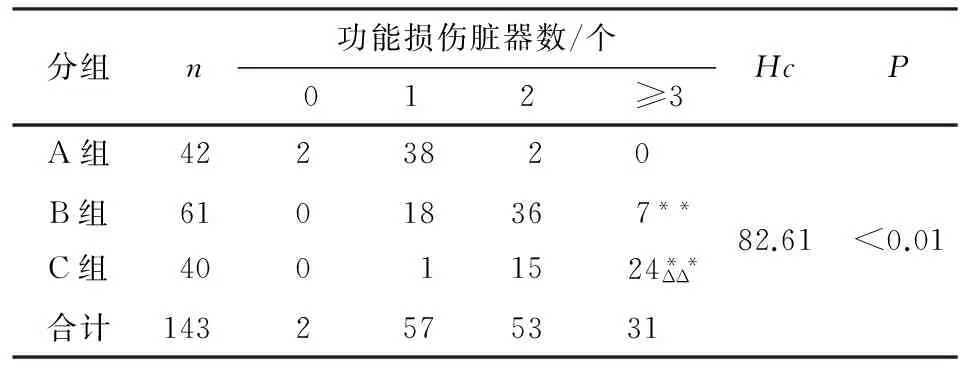
表3 3组患儿脏器功能损伤情况比较(n)
两两比较秩和检验:与A组比较**P<0.01;与B组比较ΔΔP<0.01
2.4 患儿预后与首次危重时PCIS评分和器官功能衰竭的关系 患儿首次危重后存活者的PCIS评分均明显高于首次危重后自动出院和病死者(P<0.01);存活患儿的器官功能衰竭数亦均显著少于自动出院和病死患儿(P<0.01)(见表4)。
3 讨论
PCIS评分法包含了生理学、生命特征、意识强弱等项目,对于患儿病情可以给出系统、全面的评估,对危重症患儿的器官衰竭程度能够进行有效评价,对不同评分等级的患儿采取相应护理,可帮助改善患儿预后。研究[4-7]表明,PCIS评分>80分时,患儿的病死率较低;而PCIS评分≤80分时,患儿病死的风险较高。因此,对于PCIS评分≤80分的危重或极危重患儿需进行密切监护,随时做好实时抢救与护理准备是挽救患儿的重要举措。本研究中,A组患儿未出现病死,B组病死2例(3.17%),C组病死5例(11.11%),3组患儿病死率差异有统计学意义(P<0.05)。这与已有研究[1-2]结果一致,提示危重症患儿的PCIS评分越低,病死的风险越大。在危重症患儿进行护理过程中,可根据患儿入院不同时间的PCIS评分,制定出相应的时间-PCIS评分曲线,根据多次PCIS评分可以实时掌握患儿的疾病动态,客观、准确地把握患儿病情,从而采取相对应的治疗方法[8-10]。本研究结果显示,对患儿采取针对性治疗后,3组患儿的PCIS评分均随入院时间的增加而逐渐增加;C组患儿入院时PCIS评分均低于A组与B组(P<0.05),而B组和C组患儿入院后1、2、3、7 d的PCIS评分均低于A组(P<0.05)。提示实时、多次的PCIS评分是对患儿疾病的客观评价,可帮助对患儿的疾病进行动态监控,为临床治疗和护理提供参考。
表4 患儿预后与首次危重时PCIS评分和器官功能衰竭的关系
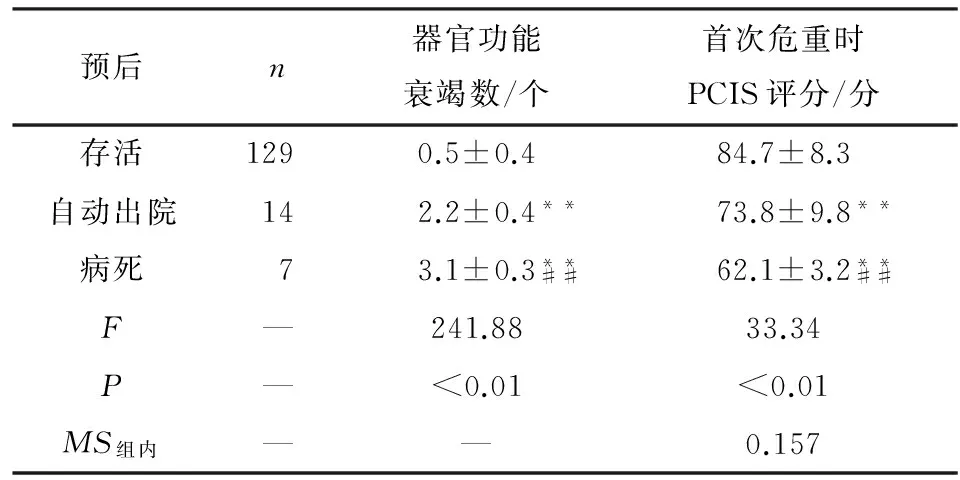
预后n器官功能衰竭数/个首次危重时PCIS评分/分存活129 0.5±0.484.7±8.3自动出院142.2±0.4**73.8±9.8**病死73.1±0.3**##62.1±3.2**##F—241.8833.34P—<0.01<0.01MS组内——0.157
与存活比较**P<0.01;与自动出院比较##P<0.01
患儿PCIS评分与器官衰竭情况之间亦有相应联系,患儿的PCIS评分越低,其器官衰竭情况越严重[11]。本研究结果显示,B组和C组患儿≥3个脏器功能损伤例数均明显多于A组(P<0.01),C组≥3个脏器功能损伤的患儿例数亦明显多于B组(P<0.01)。相关研究[11-14]发现,器官损害是引发患儿死亡的最主要原因之一,当PCIS评分≤70分时,患儿出现多器官损害的风险增加;评分越低,风险越大。本研究结果与之相一致。
综上,PCIS评分能够对危重症患儿进行客观评价,多次PCIS评分可帮助医护人员实时掌控患儿病情,制定有效治疗方案和护理方法,在患儿出现紧急情况时做到最快最有效的应对处理,从而提高患儿的治疗效果,改善患儿的生存率。且PCIS评分法操作简单,实用性强,针对性地护理也有助于减少护理资源的浪费和患儿家庭的经济负担,在临床中应用价值较大。
[1] 余红蕾,周青山.PICU感染性休克患儿死亡危险因素的临床分析[J].浙江临床医学,2014,1(12):1892.
[2] CULLER SD,KUGELMASS AD,BROWN PP,etal.Trends in coronary revascularization procedures among medicare beneficiaries between 2008 and 2012[J].Circulation,2015,131 (4):362.
[3] 李素华,陈雪夏,陈益平,等.简化的小儿危重病例评分法对危重型手足口病的诊断价值[J].国际流行病学传染病学杂志,2012,39(6):390.
[4] 韦艳丹.小儿危重症病例评分在儿科重症监护室的应用价值[J].中国处方药学,2014,5(1):18.
[5] 齐英征.降钙素原与小儿危重病例评分对脓毒症患儿预后的影响[J].中国当代儿科杂志,2014,16 (2):190.
[6] CLSI(NCCLS).Performance Standards for Antimicrobial Susceptibility Testing:twentieth informational Supplemant[S].Wayne,PA:CLSI,2010.
[7] DUDECK MA,WEINER LM,ALLEN-BRIDSON K,etal.National Healthcare Safety Network (NHSN) report,data summary for 2012,Device-associated module[J].Am J Infect Control,2013,41(12):1148.
[8] 刘迎春,彭宗银,熊国英,等.APACHE评分在危重病患儿护理中的应用研究[J].检验医学与临床,2014,30(6):723.
[9] LACHMAN P,YUEN S.Using care bundles to prevent infection in neonatal and pediatric ICUs[J].Curr Opin Infect Dis,2009,22(3):224.
[10] WOLBRINK TA,KISSOON N,BURNS JP,etal.The development of an internet-based knowledge exchange platform for pediatric critical care clinicians worldwide[J].Pediatr Crit Care Med,2014,15(3):197.
[11] 张慧,王莹,李璧如,等.儿童重症监护病房死亡病例临床分析[J].临床儿科杂志,2014,1(7):664.
[12] 谢峰,田艳娟.小儿危重病例评分法在儿童重症监护病房中的应用[J].宁夏医科大学学报,2013,35(5):583.
[13] 爱英,何方.危重评分与儿童死亡风险评分在儿童急性呼吸窘迫综合征中的作用探讨[J].临床肺科杂志,2013,18(11):2104.
[14] PUNYADARSANIYA D,WINTER C,MORK AK,etal.Precision-cut intestinal slices as a culture system to analyze the infection of differentiated intestinal epithelial cells by avian influenza viruses[J].J Virol Methods,2015,212(1):71.
(本文编辑 卢玉清)
2016-07-20
蚌埠医学院第一附属医院 儿科,安徽 蚌埠 233004
李冬梅(1986-),女,护师.
1000-2200(2016)12-1702-03
R 473.72
A
10.13898/j.cnki.issn.1000-2200.2016.12.054

