围生期B族链球菌感染对足月孕妇妊娠结局的影响
许媛媛,陈红波,孟祥莲,朱建生,孙玉琴
·临床医学·
围生期B族链球菌感染对足月孕妇妊娠结局的影响
许媛媛1,陈红波1,孟祥莲1,朱建生2,孙玉琴3
目的:了解妊娠晚期妇女生殖道B族链球菌(GBS)的定植率及高危因素,探讨GBS感染对足月妊娠孕妇母儿妊娠结局的影响。方法:选择妊娠35~37周孕妇884例应用PCR方法进行GBS检测,同时对阴道分泌物进行病原体检测,并观察其妊娠结局。结果:孕妇产前GBS的阳性率为10.4%。其他病原体检出率分别为细菌性阴道病8.1%、滴虫1.2%、霉菌6.7%;GBS阳性和阴性组孕妇霉菌检测阳性率差异无统计学意义(P>0.05);GBS阳性组孕妇滴虫和细菌性阴道病检测阳性率均明显高于GBS阴性组孕妇(P<0.01)。GBS阳性组剖宫产、产后出血、羊水粪染、胎膜早破和产褥感染的发生率与阴性组差异无统计学意义(P>0.05)。GBS阳性组和GBS阴性组胎儿窘迫、新生儿窒息、新生儿感染和病理性黄疸的发生率差异均无统计学意义(P>0.05)。结论:妊娠晚期阴道炎症与GBS定植率密切相关;对GBS阳性妊娠足月孕妇应用敏感抗生素治疗后母儿不良妊娠结局无明显升高。
围生期;B族链球菌;感染;阴道分泌物
B族链球菌(group Bstreptococcus,GBS)是一种寄生于人类下消化道及泌尿生殖道的革兰染色阳性球菌,属于条件致病菌[1]。欧美地区20世纪70年代证实GBS为围生期母儿感染的主要致病菌之一[2],可造成胎膜早破、早产、产褥感染、新生儿脓毒血症等不良妊娠结局。国内部分地区近年也开展了妊娠晚期GBS筛查,但对于妊娠晚期GBS的定植率和对母儿影响报道不一。本研究通过对在安徽省妇幼保健院产检的妊娠35~37周孕妇进行GBS筛查,分析其高危因素及对母儿的影响。现作报道。
1 资料与方法
1.1 一般资料 2014年4月至2015年2月在安徽省妇幼保健院产检的妊娠35~37周孕妇,经知情同意后共884例孕妇纳入研究,其中经产妇96例,初产妇788例。对孕妇进行生殖道分泌物GBS检测、白带分析、妊娠结局随访。GBS阳性者92例作为阳性组,年龄23~42岁,平均孕周(36.0±0.6)周,经产妇15例;GBS阴性者792例作为阴性组,年龄28~45岁,平均孕周(36.0±0.7)周,经产妇81例。2组年龄、孕周和产次等一般资料均具有可比性。所有孕妇的孕周均经过末次月经、孕早中期的B超、胎动时间等方法加以确认。
1.2 标本采集及检测方法 GBS检测由指定的经过培训的产科医生采集标本,用无菌拭子采集孕妇阴道下1/3和直肠分泌物,采集好分泌物的无菌拭子放回无菌拭子套管中半小时内送检,具体方法参照2002年美国疾病预防控制中心(CDC)推荐的取材方法[3]。标本在室温下保存不超过1 d,在4~8 ℃保存不超过6 d;采用聚合酶链式扩增(PCR)及荧光标记探针,检测GBS特定基因(CAMP)。PCR检测试剂盒由福建泰普生物科学有限公司提供,检测由安徽省妇幼保健院遗传中心实验室完成。本试剂盒的检测下限为1.0×103copies/mL,线性范围为1.0×108~1.0×103copies/mL,试剂盒经实验证明不会与临床常见其他各类病原体产生交叉反应。
1.3 观察指标 记录白带分析结果,随访母儿妊娠结局,包括分娩方式、产后出血、羊水粪染、胎膜早破、产褥感染、胎儿窘迫、新生儿窒息、新生儿感染、病新生儿理性黄疸的发生率。
1.4 诊断标准及干预 (1)产褥感染。①会阴伤口感染:会阴伤口部位出现明显疼痛,局部充血、水肿并有触痛及波动感,甚至伤口裂开,细菌培养阳性。②子宫感染:母体心动过速(>100次/分),胎儿心动过速(>160次/分),产时体温升高(≥38.0 ℃),子宫紧张有压痛,阴道分泌物有臭味,血常规白细胞计数及中性粒细胞比例升高。③急性盆腔炎:寒战、高热、下腹部有压痛及反跳痛,血常规中白细胞计数及中性粒细胞比例均升高。符合以上任何1项即诊断成立。(2)新生儿感染:产妇有胎膜早破、宫内感染等高危因素,新生儿体温升高或体温正常、肤色苍白、精神萎靡、拒奶、呕吐等临床表现,末梢血白细胞计数>25×109/L。(3)产后出血:胎儿娩出后24 h内失血量超过500 mL(顺娩时)或超过1 000 mL(剖宫产时)。(4)新生儿病理性黄疸:经皮测胆红素值>12.9 mg/dL。
对GBS阳性组孕妇临产后或破膜后均预防性应用抗生素,首选青霉素G,首剂量500万U静脉滴注,而后以250~ 300万U/4 h静脉滴注直至分娩结束。或用头孢唑啉,起始剂量2 g,而后1 g/8 h直至分娩结束。若对头孢类过敏用克林霉素900 mg/8 h,静脉滴注至分娩[4]。GBS阴性孕妇合并胎膜早破12 h未临产者,参照上述抗菌素剂量预防感染,破膜24 h无宫缩的应用缩宫素或前列腺E2栓等药物引产。
1.5 统计学方法 采用t检验和χ2检验。
2 结果
2.1 GBS检出率及高危因素 884例孕妇中共检出GBS 92例,阳性率为10.4%。其他病原体检出率分别为细菌性阴道病8.1%、滴虫1.2%、霉菌6.7%;霉菌GBS阳性组和阴性孕妇检测阳性率差异无统计学意义(P>0.05),GBS阳性组孕妇滴虫阳性与细菌性阴道病阳性率均明显高于GBS阴性组孕妇(P<0.01)(见表1)。
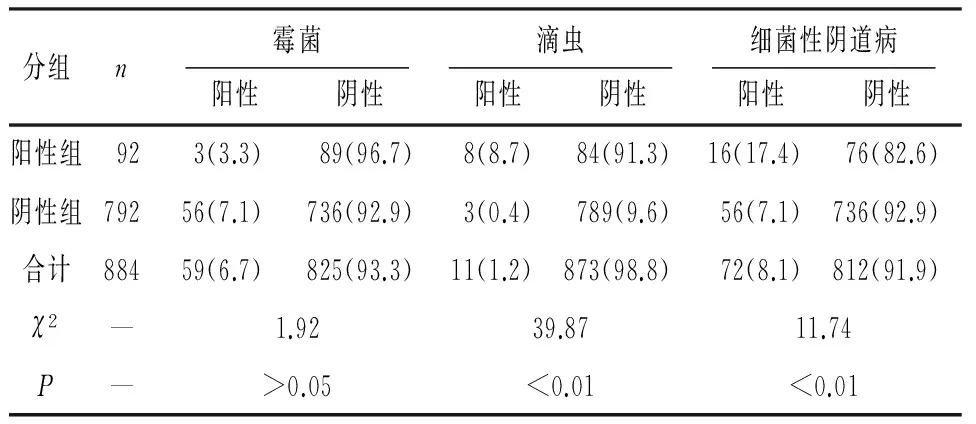
表1 GBS与不同病原体感染检出率关系[n;百分率(%)]
2.2 2组产妇妊娠结局的比较 884例孕妇均足月分娩,GBS阳性组孕妇的剖宫产、产后出血、羊水粪染、胎膜早破和胎儿窘迫的发生率均高于阴性组,但差异均无统计学意义(P>0.05);2组产褥感染率差异亦无统计学意义(P>0.05)(见表2)。
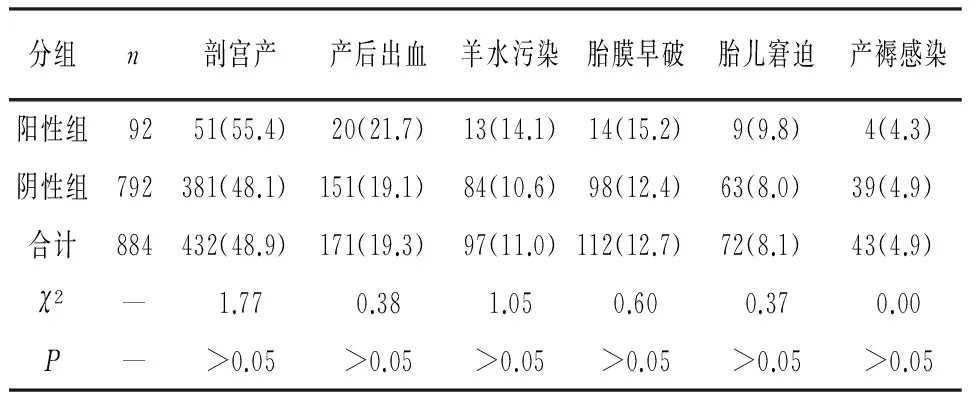
表2 2组产妇妊娠结局比较[n;百分率(%)]
2.3 2组新生儿情况比较 GBS阳性组新生儿出生体质量(3 331.1±696.5)g,GBS阴性组新生儿出生体质量(3 363.7±609.8)g,差异无统计学意义(t=0.48,P>0.05)。GBS阳性组胎儿窘迫、新生儿窒息、新生儿感染和新生儿病理性黄疸的发生率与GBS阴性组差异均无统计学意义(P>0.05)(见表3)。

表3 2组新生儿情况比较[n;百分率(%)]
3 讨论
GBS是导致围生期感染的重要致病菌之一,目前国外报道[5]妊娠晚期妇女的GBS定植率为6.5%~36%,国内报道[6]为10.1%~32.4%。近年研究[7]发现孕妇妊娠晚期GBS带菌状态对新生儿的健康状况存在影响,如新生儿肺炎、新生儿上呼吸道感染、新生儿败血症等。本研究通过PCR方法检测妊娠晚期妊妇女GBS的带菌率为10.4%,与有关报道[6]基本相近,提示有必要对妊娠晚期孕妇进行GBS 筛查。时春艳等[8]的研究表明PCR检测方法有较高的敏感度和特异度,所以目前临床上多数地区妊娠晚期或分娩前采用PCR方法进行GBS的检测。传统的GBS细菌培养的方法具备同时反映阴道及直肠内其他微生物存在的状况,费用较PCR检测技术低廉等优点,但目前有研究[8]显示细菌培养方法检测GBS的敏感度较低,主要是难以选择合适的培养基;同时细菌的生长和鉴别需要较长的时间,不能及时地反映分娩前妊娠妇女的带菌率,故临床实际运用受到限制。因此PCR检测技术有助于产科医生在孕妇分娩前快速GBS检测以便进行合理干预。
曲首辉等[9]的研究表明GBS阳性者的阴道炎,尤其是霉菌性阴道炎发生率高于阴性组。赵运转等[10]报道阴道清洁度Ⅲ~Ⅳ度的孕妇GBS 检测阳性率增高,其中真菌阳性与细菌性阴道病阳性中GBS检出率增高、滴虫阳性中GBS检出率差异无统计学意义,故提出在没有条件对所有孕妇进行GBS 筛查的情况下可参考快速阴道分泌物常规检测结果对部分孕妇进行重点筛查。本研究显示妊娠晚期孕妇阴道分泌物微生物检测结果为细菌性阴道病8.1%、滴虫1.2%、霉菌6.7%,合并阴道炎症孕妇中GBS检出率增高,说明对于妊娠晚期有阴道炎症的孕妇在进行相应阴道炎症治疗的同时需要注意进行GBS的检测。但本研究提示霉菌GBS阳性组孕妇检测阳性率差异无统计学意义,滴虫和细菌性阴道病检测阳性率均明显高于GBS阴性组孕妇,与部分学者[11]结果不一致。不同阴道炎症的种类对于GBS检出率的影响有待增加样本量进一步研究证实。
陶丽静等[7]研究表明GBS带菌者胎膜早破、早产的发生率增高,而陈慧慧等[12]研究显示孕妇GBS感染并非胎膜早破等的直接原因。本研究显示妊娠晚期GBS阳性组的剖宫产、产后出血、羊水粪染、胎膜早破、胎儿窘迫的发生率与阴性组差异无统计学意义,与时春艳等[8]报道结果一致。究其原因可能有:(1) 本研究对于GBS阳性孕妇均按照2010年CDC防治GBS指南应用抗生素治疗;(2)本研究纳入研究的对象为妊娠35~37周孕妇,对于已经发生胎膜早破、早产的病例未能纳入研究,可能存在选择偏倚;(3)有关围生期GBS感染造成的不良妊娠结局国内外报道不一,可能与不同地区的GBS分型、致病力差异有关,同时国内的抗生素存在滥用情况也可能是影响的因素。结合本研究结果,对妊娠晚期GBS筛查阳性孕妇按照规范在分娩前进行抗生素的应用是有益的。对于GBS感染是否造成早产、胎膜早破的发生增加需要进一步扩大研究范围,对未足月孕妇进行相关明确研究。
GBS感染造成新生儿脓毒血症等日益受到重视,CDC报道平均每年8 000例新生儿感染,病死率为5%~15%,经对孕妇进行GBS筛查,予及早规范治疗后发现新生儿脓毒血症发生率下降明显[13]。陈红[14]报道GBS感染可明显增加胎儿窘迫、新生儿窒息、新生儿黄疸的发生率。对GBS阳性的孕妇及其分娩的新生儿预防性的使用抗生素,可防止90%以上的新生儿发生早发型GBS感染,马爽等[15]报道GBS带菌者在产时预防性应用抗生素后新生儿感染、产褥感染、胎膜早破等与检测出阳性即开始预防性用药组差异无统计学意义。本研究结果也提示经予规范抗生素应用,胎儿窘迫、新生儿窒息、新生儿感染、新生儿病理性黄疸的发生率无明显增加,提示对GBS检测阳性的孕妇应用抗生素干预对新生儿是有益的。青霉素一直以来作为预防治疗GBS感染的首选药物,青霉素过敏者选用头孢唑啉或是克林霉素。选择对GBS筛查阳性的孕妇进行规范抗菌素应用是有益的,避免抗生素的滥用。
综上所述,对于妊娠晚期孕妇进行GBS筛查是必要的,对于筛查阳性孕妇经予规范治疗后对于妊娠足月孕妇妊娠结局无不良影响。对于有阴道炎症孕妇在进行相应阴道炎症治疗同时注意进行GBS检测。虽然国内报道GBS阳性孕妇对母儿影响较小,针对GBS阳性孕妇分娩前是否应用抗生素治疗有滥用之嫌的争议,但囿于伦理学要求无法完成相应的对照研究。本研究缺乏对于早产、未足月胎膜早破与GBS带菌之间的关系的资料,需要进一步补充;对GBS阳性者的妊娠结局及合理干预方式进行研究仍然需要进行大样本、系统性的临床研究。
[1] 孙惠敏,邬姝阳.流动人口早中孕期高危妊娠相关因素分析[J].医学研究生学报,2012,25(12):1265.
[2] HALSEY NA,CHESNEY PJ,GERBER MA,etal.Revised guidelines for prevention of early-onset group B streptococcal (GBS) infection[J].Pediatrics,1997,99(3):489.
[3] SCHRAG S,GORWITZ R,FULTZ-BUTTS K,etal.Prevention of perinatal group B streptococcal disease[J].MMWR Recomm Rep,2002,51(11):1.
[4] 陈红波,孟祥莲,王谢桐.围生期B族链球菌感染的研究现状[J].现代妇产科进展,2015,24(2):149.
[5] BARCAITE E,BARTUS EVICIUS A,TAMELIENCE R,etal.Prevalence of maternal group B streptococcal colonisation in European countries[J].Acta Obstet Gynecol Scand,2008,87(3):260.
[6] 江敏,汪伟山.孕妇B族溶血性链球菌带菌状况与母婴预后的研究[J].中华全科医学,2012,10(4):506.
[7] 陶丽静,陈文惠,邓剑玲,等.B族链球菌对妊娠结局和新生儿的影响[J].现代诊断与治疗,2013(19):4429.
[8] 时春艳,曲首辉,杨磊,等.妊娠晚期孕妇B族溶血性链球菌带菌状况的检测及带菌对妊娠结局的影响[J].中华妇产科杂志,2010,45(1):12.
[9] 曲首辉,张洁,王爱武.产前B族溶血性链球菌带菌现象对妊娠结局的影响[J].医药论坛杂志,2011,32(2):103.
[10] 赵运转,史从宁,张国军,等.妊娠晚期阴道微生物对B族溶血性链球菌检出率的影响[J].中华围产医学杂志,2014(6):405.
[11] 汤洁,马向薇,张宁.孕妇生殖道 B 族链球菌及其他病原微生物感染情况调查[J].中国微生态学杂志,2010(10):942.
[12] 陈慧慧,范建霞,陆庭嫣,等.孕妇B族溶血性链球菌感染对母婴的影响[J].上海医学,2009,32(2):128.
[13] 蒋佩茹,曹云.围生期新生儿B族链球菌感染[J].中国循证儿科杂志,2011,6(4):241.
[14] 陈红.妊娠晚期孕妇B族溶血性链球菌感染对妊娠结局影响的临床研究[J].中国医学工程,2015,23(1):48.
[15] 马爽,张晓静,李海娇.妊娠晚期 B 族链球菌带菌者预防性治疗的临床研究[J].医学研究杂志,2014,43(1):111.
(本文编辑 周洋)
Effect of the perinatal group Bstreptococcusinfection on the outcome of full-term pregnancy
XU Yuan-yuan1,CHEN Hong-bo1,MENG Xiang-lian1,ZHU Jian-sheng2,SUN Yu-qin3
(1.DepartmentofGynaecologyandObstetrics,2.GeneticsLaboratory,3.TheCenterofCervicalDisease,TheMaternalandChildHealthHospitalClinicalSchoolofAnhuiMedicalUniversity,HefeiAnhui230001,China)
Objective:To investigate the colonization rate of the group Bstreptococcus(GBS) in the reproductive tract of terminal pregnant women and its high risk factors,and explore the effects of GBS infection on the outcome of full-term pregnancy.Methods:The GBS in 884 pregnant women with gestation age for 35 to 37 weeks were detected using fluorescence quantitation polymerase chain reaction,the microorganism from vaginal secretion in all cases were also detected,the pregnant outcome were observed.Results:The antenatal positive rate of GBS in 884 pregnant women was 10.4%,and the positive rates of the bacterial vaginitis,trichomonal vaginitis and mould vaginitis were 8.1%,1.2% and 6.7%,respectively.The difference of the positive rate of mould between the GBS positive and negative pregnant women was not statistically significant(P>0.05).The positive rates of trichomonad and bacterial vaginal diseases in GBS positive pregnant women were significantly higher than those in GBS negative pregnant women(P<0.01).The differences of the incidences of cesarean section,postpartum hemorrhage,meconium pollution of amniotic fluid,premature rupture for membranes and puerperal infection between the GBS positive and negative pregnant women were not statistically significant(P>0.05).The differences of the incidence of fetus distress,neonate asphyxia and neonatal infection and pathological jaundice between the GBS positive and negative pregnant women were not statistically significant(P>0.05).Conclusions:The colonization rate of GBS is closely related to the vaginal inflammation of terminal pregnant women.The GBS positive pregnant women should be treated with sensitive antibiotics,but the bad outcome of full-term pregnancy can not be significantly improved after treatment.
perinatal period;group Bstreptococcus;infection;viginal secretion
2015-06-07
安徽医科大学妇幼保健临床学院1.妇产科,2.遗传学实验室,3.宫颈疾病中心,安徽 合肥 230001
许媛媛(1991-),女,硕士研究生.
孙玉琴,硕士研究生导师,主任医师,教授.E-mail:syq811@sohu.com
1000-2200(2016)12-1651-04
R 714.7
A
10.13898/j.cnki.issn.1000-2200.2016.12.035

