全子宫切除联合双侧输卵管切除术对患者血清AMH及卵巢功能的影响
陈沛林,陈光元,谢家滨,黄平,杨智红
(深圳宝安区松岗人民医院妇科,广东 深圳 518105)
全子宫切除联合双侧输卵管切除术对患者血清AMH及卵巢功能的影响
陈沛林,陈光元,谢家滨,黄平,杨智红
(深圳宝安区松岗人民医院妇科,广东 深圳 518105)
目的 探讨全子宫切除术联合双侧输卵管切除术对患者卵巢功能及血清抗苗勒管激素(AMH)的影响。方法收集2013年1月至2015年6月我院妇科拟行腹腔镜全子宫切除术治疗的子宫良性疾病患者188例,其中,72例同时行双侧输卵管切除术者为观察组,116例保留双侧输卵管者为对照组。比较两组患者手术前后的血清AMH水平及卵巢功能的差异。结果观察组患者术中出血量为(56.23±13.59)mL,手术时间为(109.12±15.78)min,术后肛门排气时间为(19.21±4.31)h,术后住院时间为(4.53±1.12)d,对照组依次为(55.34±12.68)mL、(107.87±16.02)min、(19.45±4.62)h、(4.67±1.35)d,组间比较差异均无统计学意义(P>0.05);术后1个月、3个月,两组患者的卵泡生成激素(FSH)、黄体生成激素(LH)升高,雌二醇(E2)、AMH降低(P<0.05),但组间术后比较差异均无统计学意义(P>0.05);术后3个月观察组与对照组的Kupperman评分分别为(5.29±1.43)分、(5.15±1.29)分,两组均较术前显著升高(P<0.05),但组间比较差异均无统计学意义(P>0.05);观察组7例(9.72%)确诊为围绝经期综合征(MPS),与对照组12例(10.34%)比较差异无统计学意义(P>0.05)。观察组盆腔包裹性积液发生率为1.39%,显著低于对照组的14.66%,差异有统计学意义(P<0.05)。结论全子宫切除术可导致卵巢功能及血清AMH降低,但术中联合双侧输卵管切除术并不加重这种影响,且可降低盆腔包块发生率,建议预防性切除。
全子宫切除术;双侧输卵管切除术;卵巢功能;抗苗勒管激素
腹腔镜全子宫切除术治疗良性妇科疾病是一种较为成熟的术式,但术后患者的卵巢功能将受到严重影响。传统全子宫切除术中多保留双侧输卵管,但残留输卵管可能诱发盆腔包块、输卵管脱垂等,严重时可发展成为盆腔浆液性癌[1]。临床研究发现,全子宫切除术中将双侧输卵管预防性切除能够早期发现和处理输卵管癌前病变,从而降低卵巢癌发生风险,但也有学者认为预防性切除双侧输卵管可导致卵巢功能进一步损害[2]。因此,关于全子宫切除术中预防性切除双侧输卵管后,患者的卵巢功能是否会受到负面影响尚值得探究。本研究观察分析了全子宫切除术联合双侧输卵管切除术对卵巢功能及血清抗苗勒管激素(AMH)的影响,现报道如下:
1 资料与方法
1.1 一般资料 选取2013年1月至2015年6月期间我院妇科拟行腹腔镜全子宫切除术治疗的子宫良性疾病患者188例,所有患者均无生育要求,术前6个月内未接受任何激素类药物治疗。排除子宫及宫颈恶性病变者,合并输卵管外观异常、积液及积水等输卵管病变。72例同时行双侧输卵管切除术者为观察组,116例保留双侧输卵管者为对照组。观察组患者年龄35~49岁,平均(41.69±3.68)岁;子宫腺肌病20例,子宫肌瘤38例,子宫内膜病变9例,宫颈病变5例。对照组患者年龄37~49岁,平均(40.85±3.92)岁;子宫腺肌病33例,子宫肌瘤60例,子宫内膜病变15例,宫颈病变8例。两组患者的年龄、疾病类型等比较差异均无统计学意义(P>0.05),具有可比性。
1.2 方法 两组患者均由同一组医生在全麻下实施腹腔镜全子宫切除术治疗。对照组单纯行全子宫切除术,术中保留输卵管。麻醉成功后,常规切断双侧圆韧带,同时将输卵管峡部以及卵巢固有韧带切断。将阔韧带后叶常规分离并打开,将膀胱腹膜进行反折处理,并将膀胱向下推至宫颈外口处。子宫血管仔细止血,将宫骶韧带以及主韧带切断,然后将阴道壁环形切开,在腹腔镜下将子宫完全切除,阴道残端常规缝合处理,并对圆韧带以及附件断端进行缝合固定。观察组术中同时切除双侧输卵管,即将子宫圆韧带常规切除,然后自伞端将输卵管提起并将其系膜展平,将输卵管系膜及走行血管钳夹病离断,然后沿着输卵管下缘将输卵管纸质相应侧宫角段垂直电凝切断。将卵巢固有韧带切断,并将阔韧带后叶打开,实施全子宫切除术,切除办法同对照组。
1.3 观察指标 (1)手术情况:记录两组术中出血量、手术时间、术后肛门排气时间及术后住院时间。(2)血清激素水平测定:分别于术前、术后1、3个月,采集空腹静脉血测定患者的血清黄体生成素(LH)、卵泡刺激素(FSH)、雌二醇(E2)及抗苗勒管激素(AMH)水平。
1.4 术后随访 术后常规接受门诊随访3个月,观察围绝经期症状,参照Kupperman评分法评价,得分≤6分表示正常,得分超过6分判定为围绝经期综合征(MPS)。统计两组盆腔包块发生情况。
1.5 统计学方法 应用SPSS18.0统计学软件进行数据分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以率(%)表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者手术情况比较 两组患者术中出血量、手术时间、术后肛门排气时间及术后住院时间比较差异均无统计学意义(P>0.05),见表1。
表1 两组患者手术情况比较(±s)

表1 两组患者手术情况比较(±s)
组别 例数术中出血量(mL)手术时间(min)排气时间(h)住院时间(d)观察组对照组t值P值72 116 56.23±13.59 55.34±12.68 0.455 0.650 109.12±15.78 107.87±16.02 0.523 0.602 19.21±4.31 19.45±4.62 0.355 0.773 4.53±1.12 4.67±1.35 0.736 0.462
2.2 两组患者手术前后血清激素水平比较 术后1、3个月FSH、LH均升高,E2、AMH均降低(P<0.05),但组间术后比较差异均无统计学意义(P>0.05),见表2。
2.3 两组患者MPS比较 观察组共7例(9.72%)确诊为MPS,对照组12例(10.34%),组间比较差异无统计学意义(χ2=0.008,P=0.929>0.05)。术后1个月、3个月两组的改良Kupperman评分均较术前明显提高(P<0.05),而组间比较差异无统计学意义(P>0.05),见表3。
表2 两组患者手术前后血清激素水平比较(±s)
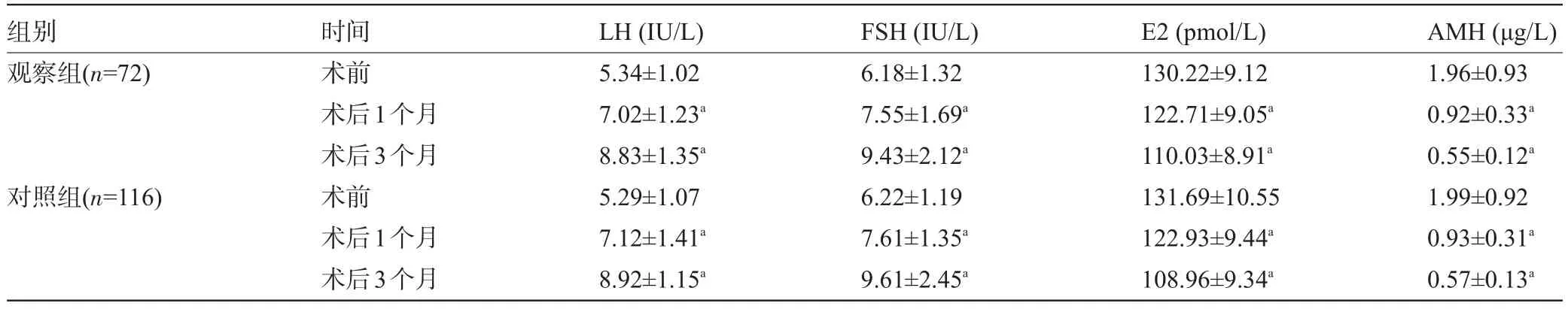
表2 两组患者手术前后血清激素水平比较(±s)
注:与本组术前比较,aP<0.05。
组别观察组(n=72)对照组(n=116)时间术前术后1个月术后3个月术前术后1个月术后3个月LH(IU/L) 5.34±1.02 7.02±1.23a8.83±1.35a5.29±1.07 7.12±1.41a8.92±1.15aFSH(IU/L) 6.18±1.32 7.55±1.69a9.43±2.12a6.22±1.19 7.61±1.35a9.61±2.45aE2(pmol/L) 130.22±9.12 122.71±9.05a110.03±8.91a131.69±10.55 122.93±9.44a108.96±9.34aAMH(μg/L) 1.96±0.93 0.92±0.33a0.55±0.12a1.99±0.92 0.93±0.31a0.57±0.13a
2.4 两组患者并发症比较 术后观察组1例(1.39%)发生盆腔包裹性积液;对照组17例(14.66%)发生盆腔包裹性积液,5例(4.31%)下腹胀痛,2例(1.72%)输卵管脱垂。观察组盆腔包裹性积液发生率显著低于对照组(χ2=10.198,P=0.001<0.05),其余比较差异无统计学意义(χ2=2.598、0.304,P=0.107、0.581>0.05)。
表3 两组患者手术前后改良Kupperman评分比较(±s,分)

表3 两组患者手术前后改良Kupperman评分比较(±s,分)
注:术后1个月、3个月两组改良Kupperman评分与术前比较,aP<0.05。
组别 例数 术前 术后1个月 术后3个月观察组对照组t值P值72 116 1.21±0.13 1.19±0.11 1.129 0.260 5.33±1.68a5.23±1.64a0.403 0.688 5.29±1.43a5.15±1.29a0.694 0.489
3 讨 论
卵巢不仅是女性的生殖器官,同时也是机体重要的内分泌器官,直接关系着全身各器官功能的调节与正常生理功能的维持。卵巢、子宫及输卵管的血供可汇集于输卵管系膜中并相互吻合,故在子宫切除后,卵巢及输卵管的血供将明显减少,继而影响卵巢功能[3]。输卵管内外侧分别与子宫角及卵巢相邻,故既往在子宫切除术中为保护卵巢功能多采取保留双侧输卵管。近年来,临床研究发现在严格掌握手术方法与操作技巧的情况下,在全子宫切除术中采取双侧输卵管保留处理并不具备有利生理意义[4]。还有研究认为,子宫切除术中采取输卵管保留措施可能增加术后输卵管炎、盆腔包块等并发症,增加输卵管恶性肿瘤发生风险。庞淑洁等[5]认为,全子宫切除术中同时将双侧输卵管切除能够降低卵巢癌以及输卵管癌的发生风险。文献研究表明,全子宫切除术后盆腔包裹性积液发生风险较高,主要与手术创面出血、术中电灼损伤、术后粘连或炎症等有关。主要是由于残留输卵管仍具有分泌功能,双侧附件与阴道残端粘连,而输卵管与卵巢粘连,继而导致卵巢排卵后的积液无法吸收或顺利排出,从而导致局限区域集聚和包裹。因此,有学者认为在全子宫切除术中同时将双侧输卵管切除能够有效预防盆腔包裹性积液等并发症的发生。周文磊等[6]研究表明,腹腔镜下阴式子宫切除术后,患者的卵巢血供降低率达35%~50%,而术中同时切除双侧输卵管并不增加卵巢的血供损失,推测子宫切除术中切除双侧输卵管并不加重对卵巢功能的负性影响。
FSH、LH及E2是评价卵巢功能的常用血清性激素指标,性激素水平变化直接反映了卵巢储备功能的变化。本研究中,两组术后1、3个月时,血清FSH及E2水平均较术前显著降低,LH均显著降低,与既往报道[7-8]一致,提示全子宫切除术后存在明显的卵巢功能受损。但两组术后各时间点的FSH、LH及E2水平均无明显差异,提示全子宫切除术中是否预防性地切除双侧输卵管对于术后近期卵巢功能的影响并无明显差异,术中同时切除双侧输卵管几乎不加重卵巢功能损害。AMH是由二硫键连接组成的一种同源二聚体糖蛋白,其与卵巢功能、卵泡池耗竭程度以及窦状卵泡数目具有密切关系。目前,AMH已成为临床公认的评价女性卵巢储备功能的敏感指标[9]。本研究中,两组术后1、3个月时AMH均显著降低,而两组间比较差异并无统计学意义,进一步证实全子宫切除可损害卵巢储备功能,而术中同时行双侧输卵管切除术并不会加剧这种损害。卵巢储备功能降低可导致机体性激素、血脂及骨质等代谢紊乱,引起女性围绝经期失眠、潮热等不适症状。Kuppermann量表是目前临床评价围绝经期不适症状的特异性量表,能够反映女性围绝经期症状的严重程度[3]。本研究中,两组术后1、3个月时改良Kupperman评分虽较术前有明显升高,但组间比较差异并无统计学意义,且两组MPS发生率比较(9.72%vs 10.34%)差异无统计学意义,这与易清华等[10]报道相似,提示全子宫切除术中同时实施双侧输卵管切除并不会加重手术对卵巢储备功能的损害。Morelli等[11]认为,在子宫切除术中预防性地切除双侧输卵管能够有效降低卵巢癌发生风险,且不增加对患者生活质量的影响。本研究中观察组术后盆腔包块发生率仅为1.39%,与对照组的14.66%相比明显降低,此外,对照组有1.72%发生输卵管脱垂,而观察组则有效避免了该并发症。吴衡慧等[12]研究显示,腹腔镜下阴式子宫切除术中保留双侧输卵管,术后有1.38%的患者发生输卵管脱垂。吴衡慧等[12]认为对于无生育要求的女性,全子宫切除术中可考虑预防性切除双侧输卵管,以降低术后并发症及恶性肿瘤的发生风险。
综上所述,全子宫切除术中同时实施双侧输卵管切除术并不导致血清AMH进一步降低,不会加重对卵巢储备功能以及围绝经期症状的负性影响,且可降低术后盆腔包裹性积液等并发症发生风险。但本组研究病例较少、随访时间较短,关于预防性切除双侧输卵管在子宫切除术中的生理意义还有待进一步大样本、深入研究证实。
[1]陶素萍,杨晓敏,叶小燕,等.合并输卵管切除的子宫全切术对卵巢功能影响的研究[J].浙江创伤外科,2014,19(3):382-383.
[2]吕旺桂,郭兰.腹腔镜下输卵管积水不同手术方式对卵巢储备功能的影响[J].海南医学,2013,24(13):1925-1927.
[3]Berlit S,Tuschy B,Kehl S,et al.Laparoscopic supracervical hysterectomy with concomitant bilateral salpingectomy—why not?[J].Anticancer Res,2013,33(6):2771-2774.
[4]吴益青,王伟,陈和琼,等.子宫切除术同时行双侧输卵管切除对卵巢功能的影响[J].中国妇幼健康研究,2015,26(4):774-776.
[5]庞淑洁,郑文新,郭东辉,等.盆腔高级别浆液性腺癌与输卵管伞端病变研究进展[J].临床与实验病理学杂志,2012,28(2):196-198.
[6]周文磊,吴衡慧,刘广芝,等.腹腔镜辅助阴式子宫切除术中切除双侧输卵管对卵巢近期功能的影响[J].河南医学研究,2015,24(5): 26-28.
[7]闵小佳,厉碧荣,李劼,等.不同治疗方法对子宫腺肌症患者的卵巢功能、应激状态及血清MMP含量的影响[J].海南医学,2015,26 (13):1976-1978.
[8]郭丽,银铎.子宫切除术中预防性切除输卵管对卵巢储备功能的影响[J].中华实用诊断与治疗杂志,2016,30(2):127-129.
[9]杨冰,叶元,秦辛玲,等.血清抗苗勒管激素在预测围绝经期女性卵巢功能中的应用[J].山东医药,2013,53(16):14-17.
[10]易清华,凌晟荣,陈克明,等.围绝经期妇女子宫良性疾病行子宫切除术同时切除双侧输卵管的临床应用价值探讨[J].中华妇产科杂志,2012,47(2):110-114.
[11]Morelli M,Venturella R,Zullo F.Risk-reducing salpingectomy as a new and safe strategy to prevent ovarian cancer[J].Am J Obstet Gynecol,2013,209(4):395-396.
[12]吴衡慧,张菊新.腹腔镜辅助阴式全子宫切除术后输卵管脱垂临床分析[J].中华实用诊断与治疗杂志,2013,27(11):1132-1133.
Effect of total hysterectomy and bilateral fallopian tube resection on serum anti-Mullerian hormone and ovarian function in patients.
CHEN Pei-lin,CHEN Guang-yuan,XIE Jia-bin,HUANG Ping,YANG Zhi-hong.Department of Gynecology,Songgang People's Hospital of Baoan District of Shenzhen,Shenzhen 518105,Guangdong,CHINA
ObjectiveTo investigate the effect of total hysterectomy combined with bilateral fallopian tube resection on ovarian function and serum anti-Mullerian hormone(AMH).MethodsA total of 188 cases of patients with benign uterine diseases,who admitted to Department of Gynecology of our hospital and underwent laparoscopic hysterectomy resection from January 2013 to June 2015,were collected as the research objects.Among them,72 cases underwent simultaneously bilateral fallopian tube resection were taken as the observation group,and 116 cases of preservation of bilateral fallopian canal were taken as the control group.The differences of serum AMH level and ovarian function between the two groups before and after operation were compared.ResultsThere were no significant differences between the observation group of(56.23±13.59)mL,(109.12±1.578)min,(19.21±4.31)h,(4.53±1.12)d and the control group of (55.34±12.68)mL,(107.87±16.02)min,(19.45±4.62)h,(4.67±1.35)d in the amount of bleeding,operation time,anal exhaust time,postoperative hospitalization time(P>0.05).After 1 and 3 months of operation,there was a significant increase trend for follicle-stimulating hormone(FSH)and luteinising hormone(LH),and a significant decrease trend for estradiol(E2)and AMH in the two groups(P<0.05),but there was no significant difference between the two groups in these index(P>0.05).After 3 months of operation,there was a significant increase on Kupperman score in the observation group of(5.29±1.43)points and the control group of(5.15±1.29)points,P<0.05,but there was no significant difference between the two groups(P>0.05).There was no significant difference between the observation group(n=7,9.72%) and the control group(n=12,10.34%)in diagnosed perimenopausal syndrome(MPS),P>0.05.The incidence rate of pelvic encapsulated effusion in the observation group(1.39%)was significantly lower than that of the control group (14.66%),P<0.05.ConclusionTotal hysterectomy can lead to ovarian function and serum AMH decrease,and bilateral tubal resection does not aggravate this effect and can reduce the incidence rate of pelvic mass,which is recommended for preventive removal.
Total hysterectomy;Bilateral tubal resection;Ovarian function;Anti-Mullerian hormone(AMH)
R713.5+1
A
1003—6350(2016)20—3350—03
10.3969/j.issn.1003-6350.2016.20.027
2016-04-12)
陈沛林。E-mail:longsom1314@126.com

