中国2型糖尿病合并肥胖综合管理专家共识
中华医学会内分泌学分会
中国2型糖尿病合并肥胖综合管理专家共识
中华医学会内分泌学分会
(接上期)
4.药物治疗
(1)总体治疗原则:①在选择降糖药物时,应优先考虑有利于减轻体重或对体重影响中性的药物;②需要胰岛素治疗的T2DM合并肥胖患者,建议联合使用至少一种其他降糖药物,如二甲双胍、胰升糖素样肽1(glucagon-like peptide-1,GLP-1)受体激动剂(GLP-1RA)、α-糖苷酶抑制剂、二肽基肽酶4(dipeptidyl peptidase 4,DPP-4)抑制剂等,从而减轻因胰岛素剂量过大而引起的体重增加。③体重控制仍不理想者,可短期或长期联合使用对糖代谢有改善作用且安全性良好的减肥药。
(2)常用降糖药物对血糖、体重的影响:各种降糖药物的作用机制不同,对体重的影响也存在差异。T2DM合并肥胖患者在选择降糖药物时,应兼顾血糖和体重,尽可能选择降糖效果肯定同时不增加体重的药物。常用降糖药物对血糖、体重及内脏脂肪的作用见表4。
降糖同时增加体重的药物有胰岛素、噻唑烷二酮类(thiazolidinediones,TZDs)、磺脲类药物。
胰岛素仍是迄今为止最强有效的降糖药物,胰岛素的增重效应呈剂量依赖性和个体差异性,但不同胰岛素种类在增重方面有所差异,如基础胰岛素类似物——地特胰岛素具有体重增加较少的优势。
TZDs主要通过增加靶细胞对胰岛素作用的敏感性而降低血糖,可使HbA1c下降1.0%~1.5%,引起体重增加(主要为水钠潴留)。
磺脲类药物通过刺激胰岛β细胞分泌胰岛素,增加体内胰岛素水平来发挥降糖作用,可使HbA1c降低1.0%~1.5%;磺脲类药物也可引起体重增加。
降糖同时减轻或不增加体重的降糖药物主要有GLP-1受体激动剂、二甲双胍、α-糖苷酶抑制剂、DPP-4抑制剂和钠-葡萄糖协同转运蛋白2(sodium-glucose cotransporter-2,SGLT-2)抑制剂。其中,GLP-1受体激动剂可显著减轻患者体重。
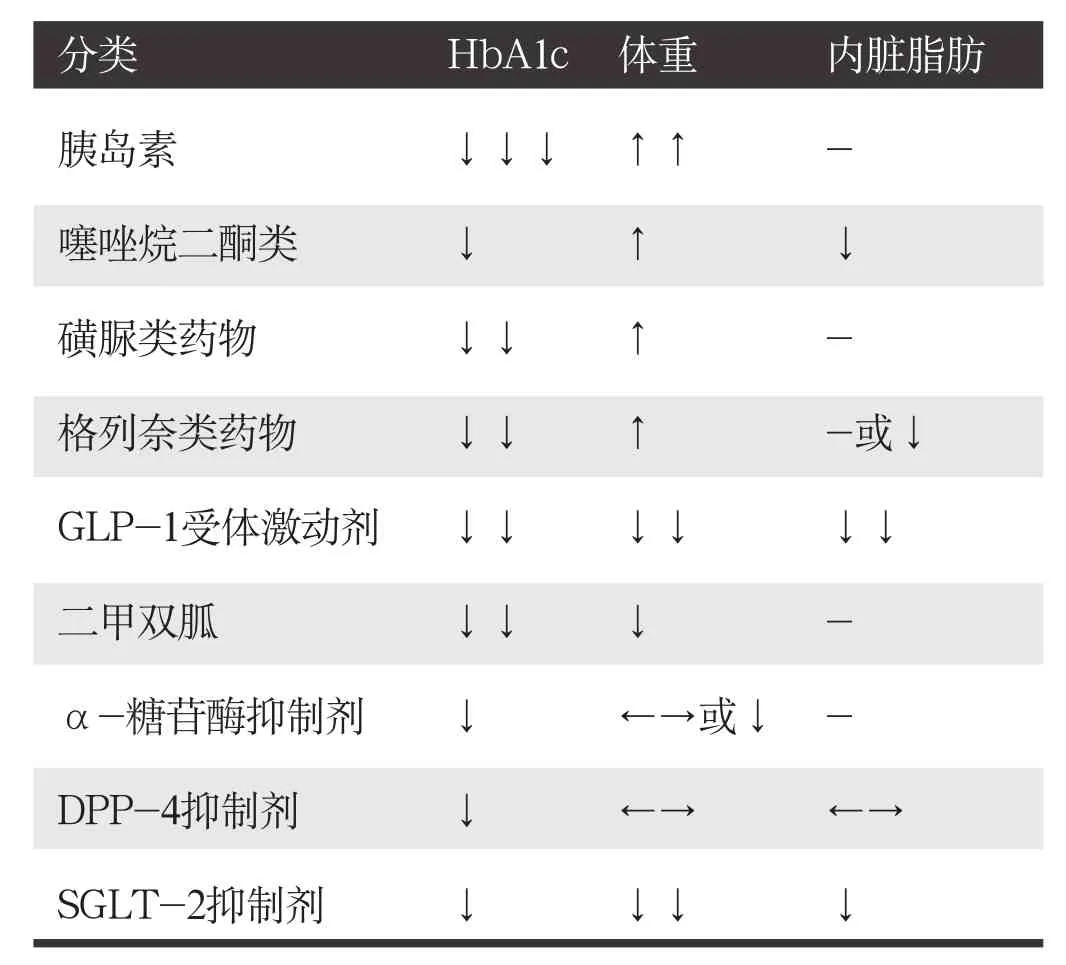
表4 常用降糖药物对血糖、体重及内脏脂肪的作用
GLP-1受体激动剂主要通过激活GLP-1受体发挥作用,因其降糖作用具有葡萄糖浓度依赖性,因此低血糖发生率极低。利拉鲁肽无论单药或联合治疗,均能显著降低HbA1c 1.1%~1.6%,降低体重1.0~3.2kg,持久地缩小患者腰围,且基线体重、腰围值越大,降低体重、缩小腰围的效果越显著。LEAD-2研究中,利拉鲁肽1.2mg 或1.8mg治疗使患者内脏脂肪分别减少17.1%和16.4%。另一种GLP-1受体激动剂艾塞那肽,与利拉鲁肽头对头比较的临床研究显示,降糖效果略差,减重效果类似。此外,利拉鲁肽(3.0mg/d)在美国、加拿大、欧盟已经被正式批准作为减肥药。
二甲双胍通过减少肝脏葡萄糖的输出和改善外周胰岛素抵抗而降低血糖,被多个国家的糖尿病诊治指南推荐为T2DM治疗一线用药。二甲双胍可降低HbA1c 1.0%~1.5%,减轻体重约1.1kg。
α-糖苷酶抑制剂通过减慢碳水化合物在小肠上部的吸收速度而降低餐后血糖,可以使HbA1c下降0.5%~1.1%,对体重的影响呈中性或轻度减轻体重。
DPP-4抑制剂通过抑制DPP-4活性减少GLP-1在体内的失活,使内源性GLP-1水平升高,促进葡萄糖依赖的胰岛素分泌和抑制胰升糖素分泌,可降低HbA1c 0.4%~1.0%。DPP-4抑制剂对体重的影响呈中性。
SGLT-2抑制剂主要通过减少肾脏对葡萄糖的重吸收、增加葡萄糖排泄而降低血糖水平。SGLT-2抑制剂可使HbA1c降低0.5%~1.0%,同时减轻患者体重(平均减少1.8kg)。由于SGLT-2抑制剂增加尿糖排出,会导致代偿性的食欲旺盛,故其减重作用需要配合控制饮食或其他类似手段。
手术治疗
对于采取非手术治疗后减重或血糖控制效果不理想的T2DM合并肥胖患者,可以考虑手术治疗。减重手术可以改善T2DM合并肥胖患者的血糖控制,甚至使部分患者糖尿病“缓解”。手术治疗T2DM的前提是患者尚具备足够的胰岛β细胞功能。严格选择患者及适合的手术方式,充分进行术前评估和术前准备,并加强术后随访和营养、运动指导,是提高手术治疗T2DM有效性和安全性的关键。
适应证
1.年龄在18~60岁,一般状况较好,手术风险较低,经生活方式干预和各种药物治疗难以控制的2型糖尿病患者(HbA1c>7.0%)。
2.根据患者的BMI和临床情况来判断是否行手术治疗:
(1)积极手术:BMI≥32kg/m2,无论是否存在其他合并症(阻塞性睡眠呼吸暂停综合征、非酒精性脂肪性肝炎、高尿酸血症、多囊卵巢综合征、肾功能异常等);
(2)慎重手术:BMI 28~32kg/m2,至少符合额外的2个代谢综合征组分,或存在合并症;
(3)暂不推荐:BMI 25~28kg/m2。如果患者合并腹型肥胖,且至少符合额外的2 个代谢综合征组分,可酌情提高手术推荐等级。
腹腔镜袖状胃切除术(laparoscopic sleeve gastrectomy,LSG)是中重度T2DM合并肥胖的首选术式;胃旁路术(roux-en-Y gastric bypass,RYGB)适用于T2DM病程相对较长、需要减重更多的患者。
禁忌证
1.滥用药物、酒精成瘾、患有难以控制的精神疾病患者,以及对减重手术的风险、益处、预期后果缺乏理解能力的患者。
2.明确诊断为1型糖尿病的患者。
3.胰岛β细胞功能已明显衰竭的2型糖尿病患者。
4.外科手术禁忌者。
5.BMI<25kg/m2。
6.妊娠糖尿病及其他特殊类型的糖尿病。
血糖和体重监测
血糖监测
HbA1c反映近2~3个月血糖平均水平,是评价长期血糖控制的金标准,也是指导临床调整治疗方案的重要依据。在治疗初期建议每3个月检测1次,一旦达到治疗目标可每6个月检查一次。
体重监测
1.作为一种慢性疾病,为了预防体重再次增加和防治并发疾病,体重长期监测必不可少。
2.有效性评估:建议糖尿病合并肥胖患者体重降幅至少>3%。采用药物治疗3个月后对疗效进行评价:体重下降2%~3%为不显著;体重下降3%~5%为显著;体重下降>5%为非常显著。
3.在6个月时间达到5%~15%的体重下降;重度肥胖(如BMI>35kg/m2)可能需要更多(20%或以上)的体重减轻。
4.对于接受手术治疗的患者,在术后第1年至少要进行3次门诊随访,还需要更多的电话或其他方式的随访。对于可调节胃绑带术的患者,门诊随访的次数可能需要增加,以便对绑带进行适当的调节。
T2DM合并肥胖心血管风险因素的控制
T2DM及肥胖确诊后,至少每年评估一次心血管病变的风险因素,评估的内容包括心血管病既往史及现状、年龄、有无心血管风险因素(吸烟、血脂紊乱、高血压和家族史等)、肾脏损害(尿白蛋白排泄率增高等)、心房颤动(可导致卒中)。全面评估和控制心血管疾病风险因素,并进行合理的降压、调脂和抗血小板治疗,可显著改善糖尿病患者心脑血管病变和死亡发生的风险。联合使用其他药物时应注意:β受体阻滞剂增加体重、他汀类药物升高血糖、某些抗抑郁焦虑药物增加体重等。
10.3969/j.issn.1672-7851.2016.10.002

