脑梗死介入溶栓治疗的疗效及安全性分析
脑梗死介入溶栓治疗的疗效及安全性分析
卓严光
广西平南县第二人民医院神经内科平南537300
【关键词】脑梗死;介入;早期;安全性
急性脑梗死是指由多种原因导致的短时间内脑动脉管腔出现狭窄或闭塞,引起相应供血区域脑组织缺血、缺氧、坏死,从而出现相应区域神经功能缺损等临床表现的一组急性脑血管疾病[1-2]。溶栓治疗可促进闭塞血管再通,可迅速恢复缺血脑组织的供血,挽救濒死的神经细胞,为临床最有效的治疗方法之一[3]。本研究选择我院2010-01—2014-10收治的80例急性脑梗死患者为研究对象,给予动脉介入溶栓治疗与静脉溶栓治疗,取得良好效果,现报道如下。
1资料与方法
1.1一般资料本组80例急性脑梗死患者,均为首次发病,均符合全国第4届脑血管病会议修订的诊断标准[4],并经CT/MRI确诊为脑梗死。纳入标准:年龄40~80岁,治疗2周内生命体征稳定,发病时间12 h,头颅CT检查未见颅内出血及明显低密度改变。排除标准:合并脑出血或伴出血转化者,3个月内有外科手术或严重创伤者,合并血液系统疾病者,心房纤颤、近期心肌梗死等心源性脑栓塞者,颈动脉彩超检查提示病灶侧有不稳定性硬化斑块者,各脏器功能不全者。按溶栓治疗方法分为观察组(动脉溶栓组)和对照组(静脉溶栓组),每组40例。观察组男26例,女14例;年龄45~80岁,平均(62.1±5.1)岁。对照组男25例,女15例;年龄42~80岁,平均(61.8±4.8)岁。2组患者性别、年龄等一般资料差异无统计学意义(P>0.05)。
1.2治疗方法所有患者均给予常规清除氧自由基、营养神经治疗。观察组采用动脉溶栓介入治疗:行股动脉穿刺插管,Seldinger法穿刺置6F动脉鞘,全身肝素化后置6F导管于双侧颈总动脉、颈内动脉、椎动脉行诊断性血管造影,明确脑梗死部位及脑血管病变情况。再由微导丝引导下把微导管穿过血栓,然后经微导管注入5~10 U尿激酶,然后微导管退回血栓内,再注入尿激酶,总量不超过60 U。治疗时观察患侧脑动脉改变情况,溶栓结束后送回监护病房,继续给予肝素抗凝、神经细胞保护剂等常规治疗。对照组采用静脉溶栓治疗,给予尿激酶100万~150万IU+0.9%氯化钠溶液100 mL中静滴,30 min内滴完。
1.3疗效标准采用Mori分级法评价治疗后血管再通情况[5]。溶栓后即刻行血管造影,血管再通程度50%及以上为完全再通,再通程度达20%~49%为部分再通,再通程度<20%为未通。神经功能恢复情况参考脑卒中患者临床神经功能缺损程度评分标准判定[6]:神经功能缺损评分减少91%~100%为基本痊愈;神经功能缺损评分减少46%~90%为显著进步;神经功能缺损评分减少18%~45%为进步;神经功能缺损评分减少≤17%为无变化;神经功能缺损评分未减少或增加18%以上为恶化。总有效率=(基本痊愈+显著进步+进步)/总例数×100%。
2结果
2.12组血管再通情况比较观察组血管完全再通率显著高于对照组,差异有统计学意义(χ2=5.468,P<0.05)。见表1。
2.22组神经功能缺损程度评分比较2组治疗前神经功能缺损程度差异无统计学意义(P>0.05)。观察组治疗后神经功能缺损程度评分显著低于对照组,差异有统计学意义(P<0.05)。见表2。
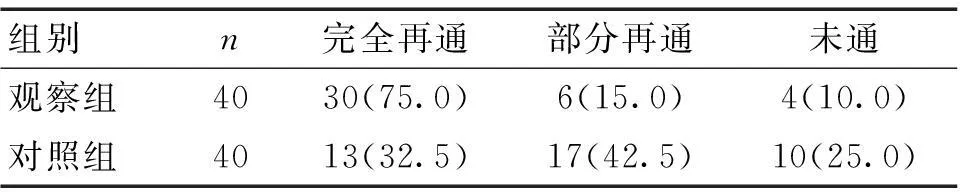
表1 2组血管再通情况比较 [n(%)]
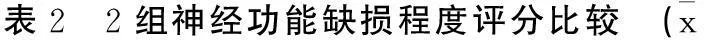
±s)
2.32组术后并发症发生情况比较观察组术后出现再灌注损伤1例,再闭塞或梗死1例,并发症发生率5%。对照组术后出现继发出血3例,脑水肿2例,再闭塞或梗死3例,再灌注损伤2例,并发症发生率25%。观察组并发症发生率显著低于对照组,差异有统计学意义(χ2=4.265,P<0.05)。
3讨论
急性脑梗死为中老年神经系统常见病、多发病,患者常后遗智力下降、肢体瘫痪、神经功能障碍等并发症,致残率及病死率高,严重威胁患者的生命安全。目前对急性脑梗死的病理学研究证实[7],脑梗死发生后,梗死核心区周围组织仍有临界血流量,实现该临界血管再通可使该区域的神经细胞存活。针对这一区域的独特性质,临床学者开展了一系列的研究,包括药物溶栓治疗、介入治疗等[8-9]。但由于脑梗死患者血液黏稠度高,脑血管内有血栓形成,脑血流循环受阻,使脑组织缺氧、缺血,常规药物治疗往往难以达到满意效果。
介入治疗对急性脑梗死治疗效果显著,但在临床应用中需严格控制剂量。部分学者认为[10],提高血栓局部的血药浓度而增加溶栓药物剂量,使得非选择性的溶栓作用可导致患者全身高纤溶血症,严重时可导致颅内出血。此外,应用介入治疗需严格掌握适应证,本组患者均诊断明确,神经功能缺失明显,经CT扫描提示无颅内出血,血压在160/90 mmHg以下,凝血功能正常,适宜行介入手术治疗。
对于溶栓治疗时间,临床尚存在争议。部分学者认为[11]发病6 h内行动脉溶栓为最佳时机,部分学者主张[12]脑细胞可逆性缺血转为不可逆梗死为渐进发展的动态过程,受血管闭塞部位、局部脑血流量、脑内血流动率、侧支循环等因素影响,在血管闭塞24 h以前甚至更长时间仍未达高峰,故溶栓时间窗并非一成不变,不应一律强调在6 h以内。溶栓的时间窗我国普遍认同6 h内,发病3 h内行超早期治疗,疗效更佳。溶栓不同给药途径为提高治疗效果的关键所在,常用的途径有静脉、动脉及动静脉联合用药途径。研究显示,6 h内静脉溶栓疗效尚可,且相对较安全。动脉溶栓受限于技术及设备上,无法进行大规模临床应用,临床效果还有待进一步研究。
4参考文献
[1]Goktekin O,Tasal A,Uyarel H,et al. Endovascular therapy of acute ischaemic stroke by interventional cardiologists: single-centre experience fromTurkey[J]. Euro Intervention,2014,10(7):876-883.
[2]付志国,杜相珠,郭志远,等.尿激酶介入动脉溶栓治疗急性脑梗死疗效分析[J].中国实用神经疾病杂志,2014,17(15):54-55.
[3]Broderick JP,Palesch YY,Demchuk AM,et al. Evolution of Practice During the Interventional Management of Stroke III Trial and Implications for Ongoing Trials[J]. Stroke,2014,45(12):3 606-3 611.
[4]赵峰.尿激酶介入溶栓治疗急性脑梗死64例临床分析[J].中国实用神经疾病杂志,2014,17(17):36-37.
[5]Maingard J,Yan B. Future directions for intra-arterial therapy for acute ischaemic stroke: is there life after three negative randomized controlled studies?[J].Interv Neurol,2014,2(3):97-104.
[6]Pickett CA,Villines TC,Ferguson MA,et al. Percutaneous closure versus medical therapy alone for cryptogenic stroke patients with a patent foramen ovale: meta-analysis of randomized controlled trials[J]. Tex Heart Inst J,2014,41(4):357-367.
[7]施海彬,徐大哲,胡卫星,等.动脉内尿激酶介入治疗急性脑梗死的评价[J].中华急诊医学杂志,2002,11(5):301-304.
[8]农永栋,蔡恒森,卓严光,等.急性脑梗死67例介入溶栓治疗体会[J].中国实用神经疾病杂志,2014,17(1):68-69.
[9]陈立英,廖仁昊,宋月平,等.急性脑梗死患者不同时机介入康复治疗的临床疗效及安全性比较[J].山西医药杂志,2014,43(6):665-667.
[10]Beuing O,Skalej M. Ischemic stroke-Interventional therapy[J].Anasthesiol Intensivmed Notfallmed Schmerzther,2014,49(6):396-403.
[11]Simpson KN,Simpson AN,Mauldin PD,et al. Drivers of costs associated with reperfusion therapy in acute stroke: the Interventional Management of Stroke Ⅲ Trial[J]. Stroke,2014,45(6):1 791-1 798.
[12]陈本阳,齐浩波,卜桂文,等.急性前循环脑梗死准介入溶栓治疗临床观察[J].中国实用神经疾病杂志,2012,15(20):28-30.
(收稿2014-12-25)
【中图分类号】R743.33
【文献标识码】A
【文章编号】1673-5110(2016)03-0112-02

