老年慢性阻塞性肺病合并呼吸衰竭患者家庭无创呼吸机应用疗效及依从性
毛苏萍 吴春玲 陈成水
(温州医科大学附属义乌医院呼吸内科,浙江 温州 322000)
老年慢性阻塞性肺病合并呼吸衰竭患者家庭无创呼吸机应用疗效及依从性
毛苏萍吴春玲陈成水1
(温州医科大学附属义乌医院呼吸内科,浙江温州322000)
摘要〔〕目的探讨老年慢性阻塞性肺病(COPD)合并呼吸衰竭患者应用家庭无创呼吸机疗效及依从性。方法COPD合并呼吸衰竭患者80例随机分为观察组和对照组各40例,病情稳定期均给予常规治疗,观察组在常规治疗的基础上接受家庭无创正压通气治疗,随访1年观察两组治疗前后血气、肺功能、病死率及不良反应情况。结果两组治疗1年生活质量评分、呼吸困难评分和6 min步行距离(6MWT)较治疗前有明显改善(P<0.05);观察组治疗后生活质量评分、呼吸困难评分和6MWT分别为(43.12±5.01)分、(1.85±0.41)分和(302.18±40.18)m,与对照组比较有明显改善(P<0.05);观察组治疗后1年第1秒用力呼气容积(FEV1)、用力肺活量(FVC)/FEV1、pH、动脉氧分压(PaO2)和动脉二氧化碳分压(PCO2)均较治疗前有明显改善(P<0.05);对照组治疗后1年FEV1、PaO2和PCO2较治疗有明显改善(P<0.05);观察组治疗后FEV1、FVC/FEV1、pH、PaO2和PCO2均较对照组有明显改善(P<0.05);观察组死亡率(12.50%)与对照组(17.50%)无差异(P>0.05);观察组依次性较好例数(36例)与对照组(30例)差异不显著(P>0.05)。结论老年COPD合并呼吸衰竭患者应用家庭无创呼吸机有利于病情改善,患者依从性好。
关键词〔〕慢性阻塞性肺病;呼吸衰竭;家庭无创通气;依从性
1温州医科大学附属第一医院呼吸内科
第一作者:毛苏萍(1981-),女,主治医师,主要从事呼吸系统疾病研究。
老年人各项生理功能呈现逐渐衰弱的趋势,特别是呼吸功能,导致各类呼吸系统常见疾病概率增高,其中包括慢性阻塞性肺病(COPD)合并呼吸衰竭〔1〕。COPD常合并呼吸衰竭,导致呼吸不畅,机体氧供不足,血液内CO2水平升高〔2〕,严重者可出现高血酸及缺氧等疾病。传统治疗COPD合并呼吸衰竭的方式为切开患者气管或气管插管后进行机械通气〔3〕,但其均对患者机体的损伤较高,其并发症率高、治疗费用昂贵,使得患者对其依从性较低,因此无创呼吸机被广泛应用于临床中,并取得较理想的疗效。但是,COPD患者好转出院后仍需使用家庭无创呼吸机在家中进行持续治疗〔4〕。本研究回顾性分析治疗好转后的COPD合并呼吸衰竭患者在家中行无创呼吸机辅助通气的效果及依从性。
1资料与方法
1.1一般资料2012年2月至2014年6月我院治疗好转后的COPD合并呼吸衰竭患者80例,纳入标准〔5〕:①经临床确诊为COPD合并呼吸衰竭;②无其他呼吸疾病,患者神志清醒可自主呼吸;③年龄>60岁,第1秒用力呼气容积(FEV1)/用力肺活量(FVC)<70%,FEV1<45%预计值,气道舒张试验FEV1改善<12%;④症状相对稳定,2 w内无急性发作;⑤患者及家属知情同意。排除标准:合并充血性心力衰竭、严重支气管哮喘、支气管扩张、肺癌等疾病致肺功能及血气异常者。随机分为观察组和对照组各40例,病情稳定期均给予常规治疗,观察组在常规治疗的基础上接受家庭无创正压通气治疗。两组年龄、性别、动脉二氧化碳分压(PCO2)、动脉氧分压(PaO2)差异无统计学意义(P>0.05),见表1。
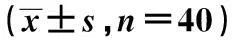

组别年龄(岁)男/女病程(年)PaO2(mmHg)PCO2(mmHg)观察组72.18±9.3329/1118.30±8.2257.21±8.1957.08±9.03对照组73.01±10.1432/819.02±9.1057.08±9.2356.12±8.41t/P值0.381/>0.050.621/>0.05-0.371/>0.050.067/>0.050.492/>0.05
1.2治疗方法对照组待病情稳定出院后,于家中均给予长期吸氧、清理呼吸道、祛痰、抗感染、消痉抑喘,并视情况吸入沙美特罗替卡松(英国葛兰素威康公司生产,注册证号H20040311)扩张支气管,观察组在对照组治疗基础加以家庭无创正压通气治疗,主要采取鼻罩通气,部分患者可视情况采取口鼻插管通气,仪器为美国飞利浦伟康双水平全自动760型无创呼吸机,模式可设定为S或S/T,吸气压〔6〕:16~18 cmH2O,呼气压:3~5 cmH2O,患者需做深呼吸,提高CO2呼出速度及量,通气时间应≥5 h/d。依从性差标准:单日呼吸机使用时间≤3 d。
1.3肺功能检测采用美国伟康SPC-3600 便携式肺功能仪检查患者肺功能,肺功能分级按照《慢性阻塞性肺疾病诊治指南》中的分级标准进行〔7〕。
1.4观察内容及方法采用门诊复查、电话随访等方式,每月随访1次,包括呼吸机治疗时间、使用情况及呼吸机使用过程中的不良事件、呼吸机参数调整,患者每半年返院复查1次,直至随访满1年。采用圣乔治问卷评价患者生活质量、呼吸困难评分及治疗依从性,患侧6 min行走距离(6MWT)。治疗依从性观察:参照Janssens等〔8〕,以年内每天应用呼吸机≤3.5 h为依从性差;常规治疗依从性采用依从性指数(CI)判断,CI=已服药量/处方所开量×100%,CI>85%为依从性好,85%~60%为良好,<60%为不良。
1.5统计学方法采用SPSS19.0统计软件进行t、χ2检验。
2结果
2.1两组各指标比较两组治疗1年生活质量评分、呼吸困难评分和6MWT较治疗前有明显改善(P<0.05);观察组治疗后生活质量评分、呼吸困难评分和6MWT较对照组有明显改善(P<0.05)。见表2。


组别 生活质量评分呼吸困难评分6MWT(m)观察组 治疗前63.22±7.923.72±0.52150.21±34.29 治疗后43.12±5.011)2)1.85±0.411)2)302.18±40.181)2)对照组 治疗前62.81±6.833.70±0.61152.10±45.27 治疗后53.11±6.031)2.62±0.491)253.18±45.521)
与组内治疗前比较:1)P<0.05;与对照组治疗后比较:2)P<0.05;下表同
2.2两组治疗前后肺功能及动脉血气变化观察组治疗后1年FEV1、FVC/FEV1、pH、PaO2和PCO2均较治疗前有明显改善(P<0.05);对照组治疗后1年FEV1、PaO2和PCO2较治疗有明显改善(P<0.05);观察组治疗后FEV1、FVC/FEV1、pH、PaO2和PCO2均较对照组有明显改善(P<0.05)。见表3。


组别FEV1(L)治疗前治疗后FVC/FEV1治疗前治疗后pH治疗前治疗后PaO2(mmHg)治疗前治疗后PCO2(mmHg)治疗前治疗后观察组0.92±0.131.04±0.031)2)38.71±5.2144.32±3.761)2)7.35±0.057.42±0.041)2)59.02±7.8385.32±8.131)2)54.10±9.0741.02±5.111)2)对照组0.91±0.080.95±0.031)39.02±4.6039.53±5.227.36±0.047.37±0.0759.11±8.0472.18±6.921)53.78±7.0348.01±8.031)
2.3两组不良反应及病死率情况观察组治疗期间7例感到面罩漏气,给予调整面罩漏气减少;口咽干燥9例,加强呼吸及湿化后缓解;对照组治疗期间腹胀气11例,加用胃动力药后缓解。随访结束,观察组共死亡5例(12.50%),其中1例死于消化道出血,4例死于呼吸衰竭;对照组共死亡7例(17.50%),其中1例死于肺心病心功能不全,2例死于消化道出血,4例死于呼吸衰竭。两组死亡率差异不显著(χ2=0.392,P>0.05)。
2.4两组依次性情况观察组共有36例无创通气治疗依次性较好,对照组有30例治疗依次性较好,两组依次性无统计学差异(χ2=3.117,P>0.05)。观察组依次性差发生原因主要为患者自觉病情好转,减少戴机次数和时间,对照组依次性差发生原因主要为认为药物作用不大、忘记用药。
3讨论
COPD的病理性特征主要为呼吸道通气不畅,呼吸功能不完全可逆性、慢性受限,由于其呈现进行性发展,故根治性难度较高,且其合并呼吸衰竭的概率较高,形成高呼吸道阻力和呼吸末正压,造成呼吸肌疲劳性功能障碍,引起机体耗氧量增高,血PaO2浓度下降及PaCO2浓度上升〔8〕,诱发老年人出现意识障碍、急性心脑血管类疾病或呼吸困难,进而导致死亡。
在临床中,常采取气道插管给COPD老年患者进行辅助呼吸,但其可损伤气道,安全性较差,故无创呼吸机的应用日趋广泛,其可形成较高的吸气压突破老年患者呼吸道阻力,提高肺部吸氧量及有效呼吸率〔9〕;此外,无创呼吸机还能够在呼气时消除呼气末正压,缓解老年患者生理性肺泡萎缩,提高肺呼气弥散能力,使得体内可排出足够的CO2。研究显示,无创呼吸机已成为目前临床中降低COPD合并呼吸衰竭老年患者死亡率和急性并发症发病率的最有效手段,患者经无创呼吸机可在短期内呼吸稳定后出院〔10〕。因此,在患者住院期间,无创呼吸机是一种有效治疗COPD合并呼吸衰竭的重要手段,其可有效地提高人体通气和氧合能力,增加肺通气血流比,缓解呼吸肌疲劳,抵抗低氧血症,降低呼气后机体CO2潴留。
多数COPD老年患者会选择病情较稳定后在家中治疗或休养。但COPD属于进行性疾病,老年人机体功能常出现不规律化,故针对缓解期COPD患者进行有效人工辅助呼吸的重要性也愈发凸显。既往研究显示,在家庭条件下,氧疗多用于治疗处于缓解期COPD老年患者,其价格低廉,治疗效果尚佳,可有效缓解轻、中度患者呼吸困难〔11〕,但对于CO2潴留严重的重度患者,氧疗的治疗效果不理想,无法有效改善患者的重度呼吸困难和呼吸肌疲劳。随着医学技术发展,家庭式的便携无创呼吸机开始进入普通家庭并广泛用于缓解期COPD患者辅助呼吸治疗中,若COPD患者感到面罩漏气,给予调整面罩漏气减少〔12〕;若口咽干燥,加强呼吸及湿化后缓解,极大降低患者并发症的发生率。
参考文献4
1全伟,丁宁.自动三水平气道正压通气对伴高碳酸血症重叠综合征患者的疗效〔J〕.中华医学杂志,2014;94(38):2968-72.
2席芳,侯琨.协同护理模式对慢性阻塞性肺疾病患者居家应用无创通气的影响〔J〕.中华护理教育,2014;11(2):139-41.
3党建桥,马国伟.长期家庭无创呼吸机治疗慢阻肺合并呼吸衰竭不同治疗模式的临床研究〔J〕.河北医药,2014;3(24):3724-6.
4李荣凯,梁新,王宇.家庭无创正压机械通气联合复方异丙托溴铵治疗稳定期重度COPD并呼吸衰竭研究〔J〕.现代中西医结合杂志,2013;22(14):1550-1.
5韩李周,吴艳艳.无创正压通气治疗COPD合并早期肺性脑病临床分析〔J〕.临床肺科杂志,2013;18(7):1231-2.
6高海燕,朱颖.无创正压机械通气对慢阻肺合并呼吸衰竭患者动脉血气分析的影响〔J〕.中国医药导刊,2012;20(12):2088-9.
7崔凯铭,李惠萍.不同方案对治疗慢阻肺合并二型呼吸衰竭疗效对比分析研究〔J〕.现代生物医学进展,2012;12(31):6064-6.
8Janssens JP,Pautex S,Hilleret H,etal.Sleep disordered breathing in the elderly〔J〕.Aging,2000;12(6):417-29.
9李海燕.纳洛酮联合BiPAP治疗慢性阻塞性肺疾病合并早期肺性脑病的临床价值〔J〕.中国实用神经疾病杂志,2012;15(14):19-21.
10陈振平,刘学芬.舒利迭联合无创通气抢救老年慢阻肺呼吸衰竭患者临床观察〔J〕.海南医学院学报,2012;18(3):317-9.
11Manish B,Deepak J.The impact of vaccination on influenza-related respiratory failure and mortality in hospitalized elderly patients over the 2013-2014 season〔J〕.Open Respir Med J,2015;10(9):9-14.
12沈宏韬,顾雪峰.BiPAP无创呼吸机治疗治疗慢阻肺合并Ⅱ型呼吸衰竭临床观察〔J〕.临床肺科杂志,2012;17(2):218-9.
〔2014-09-23修回〕
(编辑苑云杰)
The efficacy of family non-invasive ventilation on the elderly COPD combined respiratory failure patients and its compliance
MAO Su-Ping,WU Chun-Ling,CHEN Cheng-Shui.
Respiratory Medicine,Yiwu Hospital Affiliated to Wenzhou Medical University,Wenzhou 322000,Zhejiang,China
【Abstract】ObjectiveTo investigate the efficacy of non-invasive ventilation on the elderly COPD combined respiratory failure patients and its compliance.Methods80 COPD combined respiratory failure patients were randomly divided into observation group (n=40) and control group (n=40),the two groups were given routine treatment in stable disease stage,the observation group received the non-invasive positive pressure ventilation treatment.Blood gas,pulmonary function,mortality and adverse reactions were observed before and after treatment after following up 1 year.ResultsThe quality of life score,dyspnea score and 6MWT in the two groups were significantly improved after treatment (P<0.05);Compared with control group,quality of life score,the score of dyspnea and 6MWT of observation group after treatment were (4.312±5.01),(1.85±0.41) and (302.18±40.18)m,had significantly improved (P<0.05);FEV1,FVC/FEV1,pH,PaO2and PCO2after treatment in observation group were significantly improved than before treatment (P<0.05);FEV1,PaO2and PCO2of control group after treatment were significantly improved compared with those before treatment(P<0.05);FEV1,FVC/FEV1,pH,PaO2and PCO2of observation group after treatment were significantly improved compared with those of control group (P<0.05);mortality of observation group (12.50%) had no difference from that of control group (17.50%) (P>0.05);36 cases with good treatment adherence of observation group were similar to control group with 30 cases (P>0.05).ConclusionsNon-invasive ventilation is in favour of improving treatment of elderly COPD combined respiratory failure patients and their good adherence.
【Key words】Chronic obstructive pulmonary disease; Respiratory failure; Non-invasive ventilation; Compliance
通讯作者:陈成水(1964-),男,硕士,主任医师,主要从事呼吸系统疾病研究。
基金项目:国家自然科学基金(No.81270131)
中图分类号〔〕R562〔
文献标识码〕A〔
文章编号〕1005-9202(2015)23-6802-03;doi:10.3969/j.issn.1005-9202.2015.23.069

