胃上部及中下部癌患者的临床病理特点及预后影响因素
任柯,吴刚,孙培春(郑州大学人民医院,郑州450000)
胃上部及中下部癌患者的临床病理特点及预后影响因素
任柯,吴刚,孙培春
(郑州大学人民医院,郑州450000)
摘要:目的探讨胃上部及中下部癌患者的临床病理特点及预后影响因素。方法收集348例胃癌患者的临床病理资料,其中胃上部癌130例(上部癌组),胃中下部癌218例(中下部癌组),对两组临床资料进行回顾性分析,对比胃上部及中下部癌患者的病理特点,对影响预后的因素进行单因素及多因素分析。结果上部癌组中男性、年龄≥55岁、病灶直径>4 cm、大体类型为BorrmannⅢ~Ⅳ、pT分期为T3~T4者的比例显著高于中下部癌组(P均<0.05)。246例发生淋巴结转移者病灶直径>4 cm、pT分期为T3~T4、有淋巴管癌栓的比例均显著高于102例未转移者(P均<0.05)。上部癌组中3年生存率者的病灶直径>4 cm、pT分期为T3~T4、pN分期为N2~N3的比例显著低于无3年生存率者(P均<0.05)。中下部癌组中3年生存率者的病灶直径>4 cm、pT分期为T3~T4、pN分期为N2~N3的比例显著低于无3年生存率者(P均<0.05)。Logistic回归分析结果显示,影响胃上部癌预后的危险因素有pT分期和pN分期,影响胃中下部癌预后的危险因素有病灶大小、pT分期和pN分期。结论胃上部癌中男性、年龄≥55岁、病灶直径>4 cm、大体类型为BorrmannⅢ~Ⅳ、pT分期为T3~T4者的比例明显高于中下部;胃上部癌患者预后较胃中下部癌患者差;影响胃上部癌预后的危险因素有pT分期和pN分期,影响胃中下部癌预后的危险因素有病灶大小、pT分期和pN分期。
关键词:胃癌;淋巴结转移;病理分期
近年来,胃上部癌的发病率呈上升趋势,该病具有特殊的流行病学及生物学特性,恶性程度较高,
其临床病理特征和预后与胃中部或胃下部癌不同[1]。为探讨胃上部及中下部癌的临床病理特点及预后影响因素,我们对348例胃癌患者的临床资料进行回顾性分析。现将结果报告如下。
1 资料与方法
1.1临床资料选择2010年5月~2012年2月在我院接受治疗的胃癌患者348例,男169例、女179例,年龄32~81(54.6±3.2)岁。纳入标准[2,3]:①患者均满足WHO关于胃癌的相关诊断标准;②经过影像学及术后病理组织学检查证实;③患者均满足胃癌根治术的手术指征;④术前未接受放化疗。排除标准:①有其他类型的恶性肿瘤;②无手术指征;③不接受手术治疗者;④随访资料不完整。根据日本胃癌学会出版的《胃癌处理规约》第14版对胃癌发病部位进行分组,将患者分为胃上部癌组130例及胃中下部癌组218例,两组患者的病情基本相同,有可比性。
1.2研究方法将348例患者的临床病理资料、诊断结果、随访资料进行整理分析,统计患者的性别、年龄、病灶大小、大体类型、组织分型、生长方式、pT分期、pN分期、NR及淋巴结转移情况。对比不同部位胃癌患者的病理特点,对影响胃癌患者淋巴结转移及预后的因素进行单因素分析,对影响不同部位胃癌患者淋巴结转移及预后的因素进行多因素分析。
1.3统计学方法采用SPSS13.0统计软件。率的比较采用χ2检验,多因素分析采用Logistic回归分析法。P<0.05为差异有统计学意义。
2 结果
2.1不同部位胃癌患者的病理特点比较上部癌组男性、年龄≥55岁、病灶直径>4 cm、大体类型为BorrmannⅢ~Ⅳ、pT分期为T3~T4者的比例显著高于中下部癌组(P均<0.05)。上部癌组与中下部癌组在淋巴结转移等方面相比差异无统计学意义(P>0.05)。见表1。
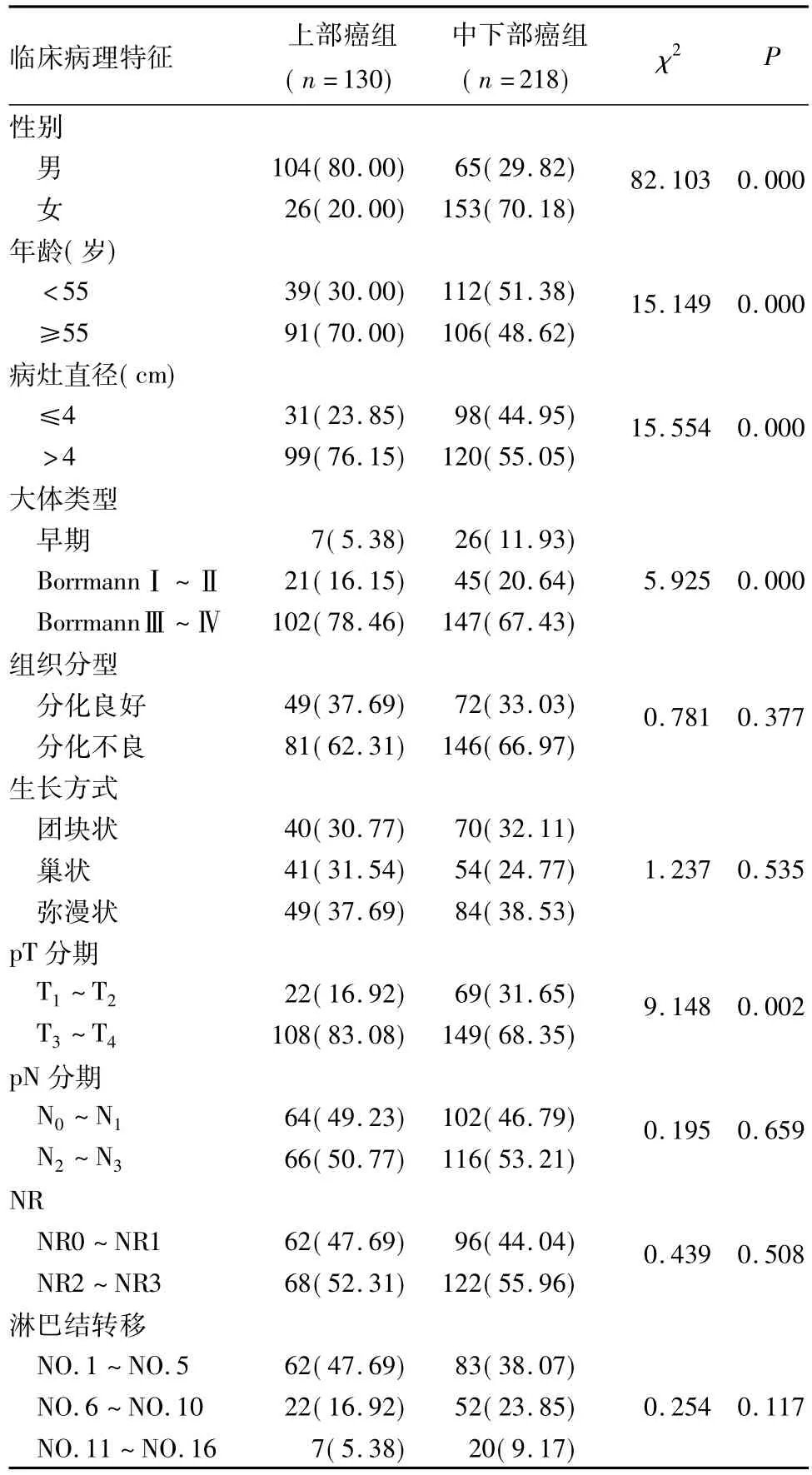
表1 不同部位胃癌患者的病理特点比较(例,%)
2.2影响胃癌患者淋巴结转移及预后的单因素分析348例胃癌患者中246例发生淋巴结转移,未发生淋巴结转移102例;转移者病灶直径>4 cm、pT分期为T3~T4、有淋巴管癌栓的比例分别为56.91%、56.10%、40.65%,未转移者分别为17.65%、19.61%、52.94%,转移者与未转移者病灶直径>4 cm、pT分期为T3~T4、有淋巴管癌栓的比例比较,P均<0.05。上部癌组中有3年生存率者67例,无3年生存率者63例,有3年生存率者的病灶直径>4cm、pT分期为T3~T4、pN分期为N2~N3的比例分别为44.78%、31.34%、34.33%,无3年生存率者分别为61.90%、85.71%、79.37%,有3年生存率者的病灶直径>4 cm、pT分期为T3~T4、pN分期为N2~N3的比例与无3年生存率者比较,P<0.05。中下部癌组中有3年生存率者的病灶直径>4 cm、pT分期为T3~T4、pN分期为N2~N3的比例分别为45.30%、44.44%、43.59%,无3年生存率者分别为59.41%、59.41%、58.42%,有3年生存率者的病灶直径>4 cm、pT分期为T3~T4、pN分期为N2~N3的比例与无3年生存率者比较,P<0.05。
2.3不同部位胃癌患者淋巴结转移及预后的多因素分析Logistic回归结果显示,影响不同部位胃癌患者淋巴结转移的危险因素有pT分期、淋巴结癌栓。影响胃上部癌预后的危险因素有pT分期、pN分期,影响胃中下部癌预后的危险因素有病灶大小、pT分期和pN分期。见表2。

表2 影响不同部位胃癌患者预后的多因素分析
3 讨论
胃癌作为一类较常见的恶性肿瘤,其预后不但取决于科学合理的治疗,且与患者的病理情况及淋巴结转移等因素有关。胃上部癌早期时较难被发现,加之分化程度低,恶性程度高,受侵袭的范围广,其预后较其他部位胃癌患者更差[4,5]。
本研究结果显示,上部癌组中男性、年龄≥55岁、病灶直径>4 cm、大体类型为BorrmannⅢ~Ⅳ、pT分期为T3~T4者的比例显著高于中下部癌组,但上部癌组与中下部癌组在淋巴结转移等方面相比差异无统计学意义。提示胃上部癌的临床生物学行为特征有较强的独特性,其中男性有更高比例的胃上部癌,与Choi等[6,7]的报道基本一致,而年龄≥55岁者的比例更高可能是因为胃上部癌具有独特致癌及促癌因素致使肿瘤形成或发展的需求时间相对更长,亦或是对该部位产生的保护因素作用而导致的。而在病灶直径>4 cm、大体类型为BorrmannⅢ~Ⅳ、pT分期为T3~T4等方面,胃上部癌有更高的发病率可能是受到胃解剖因素影响,由于胃上部癌导致的梗阻及消化不良等有关症状均较晚,患者在就诊时已处于中晚期。此外,本研究结果还表明,胃癌患者发生淋巴结转移者病灶直径>4 cm、pT分期为T3~T4、有淋巴管癌栓的比例均显著高于未转移者。上部癌患者中,有3年生存率者的病灶直径>4 cm、pT分期为T3~T4、pN分期为N2~N3的比例显著低于无3年生存率者。中下部癌患者中,有3年生存率者的病灶大小>4 cm、pT分期为T3~T4、pN分期为N2~N3的比例显著低于无3年生存率者。造成胃上部癌患者预后相对更差的原因主要是因为早期症状不明显,有关病变大多是浸润型生长,甚至直接蔓延,造成淋巴结转移更加广泛和隐蔽,而特殊解剖部位与较多癌残留亦可导致此种结果[8,9]。进一步根据Logistic回归结果显示,影响胃上部癌预后的危险因素有pT分期和pN分期,影响胃中下部癌预后的危险因素有病灶大小、pT分期和pN分期。国外Kim等[10,11]对于697例胃癌患者实施Cox多因素的回归分析,结果显示浸润深度及阳性的淋巴结数量均为预后的影响因素,pT分期和pN分期对胃癌患者的生存预后亦影响较大,与本研究基本一致。此提示胃癌患者的临床预后情况与其治疗时病期有较大关联。此外,Choda等[12]亦有类似的报道可佐证。
综上所述,胃上部癌中男性、年龄≥55岁、病灶直径>4 cm、大体类型为BorrmannⅢ~Ⅳ、pT分期为T3~T4者的比例显著高于胃中下部癌,但上部癌与中下部癌在淋巴结转移等方面相比差异不明显;影响胃上部癌预后的危险因素有pT分期和pN分期,影响胃中下部癌预后的危险因素有病灶大小、pT分期和pN分期。
参考文献:
[1]娄乔,练晶晶,曾晓清,等.早期胃癌473例淋巴结转移与临床病理特征相关性分析[J].中华消化杂志,2015,35(1): 19-21.
[2]Asakawa Y,Ohtakam,Maekawa S,et al.Stratifying the risk of lymph nodemetastasis in undifferentiated-type early gastric cancer [J].World J Gastroenterol,2015,21(9): 2683-2692.
[3]崔建功,刘宁波,付蔚华,等.无淋巴结转移胃癌患者的预后分析[J].中华普通外科杂志,2015,30(2): 89-91.
[4]Qiao R,Liu C,Lium,et al.Ultrasensitive in vivodetection of primary gastric tumor and lymphaticmetastasis using upconversion nanoparticles[J].ACS Nano,2015,9(2): 2120-2129.
[5]刘磊,韩亮.肝再生磷酸酶-3和E-钙黏蛋白参与胃癌淋巴结转移过程[J].中华实验外科杂志,2015,32(2): 313-315.
[6]Choi J,Nam SK,Parkdo J,et al.Correlation betweenmicrosatellite instability-high phenotype and occult lymph nodemetastasis in gastric carcinoma[J].APMIS,2015,123(3): 215-222.
[7]蒋松松,戈伟,郑黎明,等.多灶性胃癌30例临床病理特征及预后分析[J].中华胃肠外科杂志,2015,11(2): 135-138.
[8]Galizia G,Lieto E,De Vita F,et al.Modified versus standardd2 lymphadenectomy in total gastrectomy for nonjunctional gastric carcinoma with lymph nodemetastasis[J].Surgery,2015,157(2): 285-296.
[9]蒋楠,邓靖宇,刘勇,等.淋巴结转移阴性的低分化和未分化胃腺癌的预后因素分析[J].中华消化外科杂志,2014,13(8): 629-632.
[10]KimdH,ChoimG,Noh JH,et al.Clinical significance of skip lymph nodemetastasis in gastric cancer patients[J].Eur J Surg Oncol,2015,41(3): 339-345.
[11]Sun L,Duan J,Jiang Y,et al.Metastasis-associated in colon cancer-1 upregulates vascular endothelial growth factor-C/D to promote lymphangiogenesis in human gastric cancer[J].Cancer Lett,2015,357(1): 242-253.
[12]Choda Y,Ninomiyam,Kanazawa T,et al.Gastric cancer with livermetastasis and peritonealdissemination treated with conversion surgery to achieve r0 resection after capecitabine,cisplatin,and trastuzumab chemotherapy-a case report[J].Gan To Kagaku Ryoho,2014,41(11): 1421-1424.
收稿日期:( 2015-05-11)
通信作者:孙培春
基金项目:河南省科技厅资助项目(132300410450)。
文章编号:1002-266X(2015)33-0046-03
文献标志码:B
中图分类号:R735.2
doi:10.3969/j.issn.1002-266X.2015.33.017

