急腹症术后谵妄的危险因素和治疗
马红梅,高美燕
急腹症术后谵妄的危险因素和治疗
马红梅,高美燕
目的:探讨急腹症术后发生谵妄的相关因素,评价复合应用丙泊酚和右美托咪定的治疗效果。方法:急腹症术后发生谵妄者66例,随机分为2组,观察组33例采用右美托咪定复合丙泊酚治疗,对照组33例采用丙泊酚镇静治疗,记录治疗开始后24、36、48 h的临床总体印象量表严重程度(CGI-GI)及谵妄评定量表(CAM-CR)评分。结果:年龄≥60岁、术前APACHEⅡ评分高、术前/术中血流动力学不稳定、手术时间长(超过4 h)、C-反应蛋白(CRP)水平高、机械通气、既往酗酒及肝肾功能障碍与谵妄的发生有关(P<0.05),观察组治疗开始后24、36、48 h的临床总体印象量表严重程度(CGI-GI)及谵妄评定量表(CAM-CR)评分均低于对照组(P<0.05)。结论:年龄≥60岁、术前APACHEⅡ评分高、术前/术中血流动力学不稳定、手术时间长(超过4 h)、CRP水平高、机械通气、既往酗酒及肝肾功能障碍是急腹症手术后发生谵妄的危险因素;右美托咪定复合丙泊酚治疗可明显改善谵妄的症状。
急腹症;术后谵妄;危险因素;丙泊酚;右美托咪定
谵妄是术后常见的一种急性精神状态异常,通常发生在术后早期,临床表现为意识、注意力、认知和知觉障碍[1]。术后谵妄不仅影响疾病恢复,还严重威胁患者生命安全。我科自2012年9月—2014 年1月共收治急腹症术后患者427例,其中66例(15.5%)发生谵妄,现将其发生的原因及防治效果总结如下。
1 资料与方法
1.1 临床资料 我科自2012年9月—2014年1月共收治急腹症术后患者427例。参照美国精神病学协会制定的《精神病的诊断和统计手册》中提出的谵妄临床诊断标准,共计66例发生术后谵妄,男34例,女32例;年龄18~87岁,平均(57.9±16.8)岁。在ICU停留时间≥48 h,谵妄分级量表(DRS)评分均≥18分。其中行胆囊切除和胆管探查术22例,胃肠穿孔修补术11例,肠切除肠吻合术9例,肠造瘘术7例,胃大部切除术4例,肝修补术3例,重症急性胰腺炎伴腹腔感染行胰周引流、腹腔引流术3例,脾切除术3例,妇产科急症2例,腹腔内出血1例,阑尾切除术1例。采用随机对照方法,将上述患者随机分为观察组(33例)和对照组(33例)。两组患者年龄、性别、DRS评分差异无统计学意义(P>0.05),具有可比性。
1.2 分析方法 对比发生谵妄与未发生谵妄患者的性别、年龄、术前APACHEⅡ评分、术前/术中血流动力学状况、手术时间、C-反应蛋白(CRP)水平、是否行机械通气、是否酗酒及肝肾功能异常,分析急腹症术后谵妄的危险因素。
1.3 治疗方法 谵妄患者均给予舒芬太尼持续静脉泵入镇痛。观察组33例采用右美托咪定复合丙泊酚镇静治疗,先给予负荷剂量(右美托咪定1μg/kg,静脉泵注10min;丙泊酚1mg/kg,静脉泵注10min),然后给予维持量右美托咪定0.2~0.7μg·kg-1·h-1,丙泊酚1~3 mg·kg-1·h-1。对照组33例采用丙泊酚镇静治疗,先给予负荷剂量丙泊酚1 mg/kg,静脉泵注10 min,然后以1~3 mg·kg-1·h-1的速度维持。采用Richmond镇静躁动评分(RASS评分)标准,调整剂量使患者评分控制在-2~+1分。
1.4 观察项目 比较治疗前后临床总体印象量表严重程度(CGI-GI)及谵妄评定量表(CAM-CR)评分,以评定疗效。
1.5 统计学处理 应用SPSS 18.0软件对数据进行统计学分析,计量资料以均数±标准差(±s)表示;计数资料比较用χ2检验,组间比较采用t检验,用多因素Logistic回归模型分析危险因素,P<0.05为差异有统计学意义。
2 结果
2.1 单因素分析 谵妄患者与非谵妄患者在性别方面差异无统计学意义,在年龄、术前APACHEⅡ评分、术前/术中血流动力学状况、手术时间、C-反应蛋白(CRP)水平、是否机械通气、既往是否酗酒及肝肾功能方面差异有统计学意义。见表1。

表1 两组患者危险因素比较(n,%)
2.2 多因素回归分析 对单因素分析差异有统计学意义的项目进行多因素Logistic回归分析,其独立危险因素是年龄、术前APACHEⅡ评分、术前/术中血流动力学状况、手术时间、C-反应蛋白(CRP)水平、机械通气、既往酗酒及肝肾功能障碍。见表2。
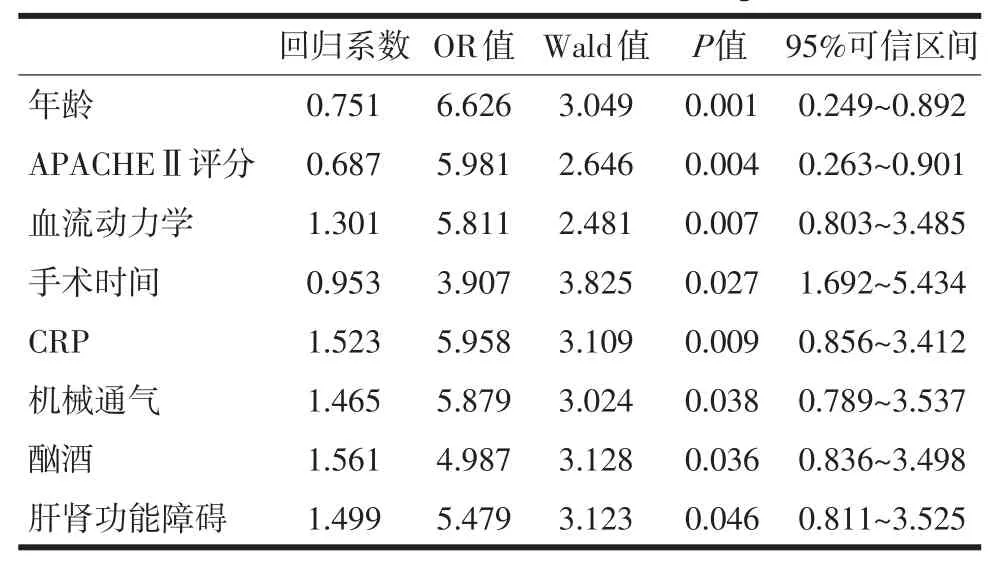
表2 急腹症术后患者发生谵妄的多因素Logistic回归分析
2.3 临床疗效 观察组和对照组治疗后24、36、48 h CAM-CR评分、CGI-GI评分均有改善(P<0.05)。见表3、表4。
表3 两组患者治疗前、治疗24、36、48 h后CAM-CR评分比较(±s)

表3 两组患者治疗前、治疗24、36、48 h后CAM-CR评分比较(±s)
注:与对照组比较,aP<0.05;aaP<0.01;与治疗前比较,bP<0.05;bbP<0.01
组别对照组观察组治疗前37.31±4.45 37.66±4.46治疗24 h 27.79±6.23b 21.76±6.30a、b治疗36 h 25.17±4.49b 17.83±5.47 aa、bb治疗48 h 19.34±4.03bb 14.31±2.73 aa、bb
表4 两组患者治疗前后CGI-GI评分比较(±s)

表4 两组患者治疗前后CGI-GI评分比较(±s)
注:与对照组比较,aP<0.05;与治疗前比较,bP<0.05;bbP<0.01
组别对照组观察组治疗前5.83±0.77 5.78±0.64治疗24 h 2.48±0.87b1.66±0.72a、bb治疗36 h 2.20±0.73b1.31±0.54a、bb治疗48 h 1.34±0.48bb1.03±0.19a、bb
3 讨论
近年来,随着医学技术水平的不断进步,接受手术治疗的急、危、重患者越来越多。作为急腹症术后常见的并发症,谵妄越来越引起人们的重视。术后谵妄一旦发生,即可影响疾病恢复,增加患者的痛苦与经济负担,甚至增加病死率[2]。近期的一项研究显示,心脏手术后转入ICU的成年患者中,谵妄的患病率是23.5%。高龄、心肺转流手术、脑中风史、房颤、长时间机械通气被认为是此类患者发生谵妄的危险因素[3]。另外的一项研究显示,急诊科高龄患者,包括手术与非手术患者,谵妄的发病率是7%~10%[4]。由于诊断方法和研究对象的差别,术后谵妄的发病率各文献报道差异较大,而急腹症术后谵妄的相关研究比较少见。本研究结果显示,急腹症术后谵妄平均发生率15.5%,≥60岁者发生率17.6%,高于择期手术后谵妄的发生率[5]。
本研究结果显示,年龄≥60岁是患者术后出现谵妄的独立危险因素。有研究表明,患者的年龄越大,术后发生谵妄的概率越高[6]。老年患者因生理功能退化,尤其是脑神经元的退行性变可致脑内的乙酰胆碱、肾上腺素、去甲肾上腺素、γ-氨基丁酸等中枢神经递质含量减少,进而发生中枢神经元间递质功能障碍,可能是老龄患者易出现术后谵妄的主要原因[7]。
谵妄与APACHEⅡ评分有关,即与患者疾病的严重程度有关。疾病对于患者是一种应激反应,可导致血浆去甲肾上腺素和肾上腺素水平持续增高,中枢去甲肾上腺素-乙酰胆碱平衡失调,进而诱发谵妄。而且相当比例的急腹症患者为感染性疾病,某些炎性细胞因子如白介素21、白介素26、干扰素等可以导致血-脑脊液屏障通透性增加,改变中枢神经递质的传递,增加脑耗氧量,进而导致谵妄的发生[8]。
病情危重患者往往伴有急性呼吸衰竭,术后需机械通气支持。机械通气是术后谵妄的另一个危险因素。一方面,此类患者发生谵妄可能与其疾病较为严重有关。另一方面,气管插管导致患者咽喉部极度不适和不能发音,失去语言交流能力,使其长期处于紧张、焦虑、恐惧等心理应激状态,大脑皮层通过对下丘脑-垂体-肾上腺轴的调节,使肾上腺素皮质激素大量分泌,从而诱发谵妄的发生[9]。另外,气管插管机械通气是对患者实施身体约束的重要影响因子[10]。身体约束会导致患者情绪沮丧、烦躁、愤怒、身体机能和认知状态下降。而谵妄的发生,又增加患者身体约束的概率,而形成恶性循环。
手术时间长、血流动力学不稳定、酗酒、肝肾功能障碍、CRP异常增高为谵妄的高危因素在相关研究中有所报道[11]。本研究也证实,上述因素与急腹症术后谵妄的发生有关。手术创伤会引起一系列炎性反应,导致炎性介质如C-反应蛋白以及促炎细胞因子白细胞介素(IL)-1B、肿瘤坏死因子-α、IL-6等的释放,会破坏血脑屏障,使其易于穿过血脑屏障进入脑内刺激星状胶质细胞及小胶质细胞使其激活,进一步释放促炎因子,进而产生神经毒性反应,引起谵妄[12]。围术期低血压可引起脑缺血,脑内氧供降低引起脑神经元氧化代谢不充分导致脑功能障碍。术中低血压最常发生于麻醉诱导后,此时麻醉药物的作用使周围血管扩张,而长时间禁食导致的血容量不足还没有得到充分补充。老年患者尤其是合并高血压患者,血管弹性差,对升压药物的反应较慢,大脑缺血的时间相对较长,从而增加了术后谵妄的危险。手术麻醉期间维持血流动力学稳定对于患者术后大脑功能恢复十分重要[13]。部分麻醉用药或其代谢产物还具有直接的神经毒性。由于酒精可损害脑细胞的代谢功能,细胞相互交换信息的能力下降或细胞从非皮质结构接受信息的能力受损,从而使谵妄发生的风险增加2.56。此外,相当比例的急腹症患者由于严重肝肾功能障碍会导致代谢异常,如肝功能障碍时假性胆碱酯酶合成减少,使胆碱在体内平衡失调。
不可否认,谵妄的预防重于治疗,首先是要去除可能的潜在危险因素。但对已出现谵妄症状,尤其是活跃型谵妄的患者进行早期干预治疗是必须的。
长期以来,传统抗精神病药物氟哌啶醇作为一线的首选药已在临床上得到广泛应用。因其可产生明显锥体外系及心血管系统副反应,影响治疗效果。右美托咪定是一种新型的α2-肾上腺素受体激动剂,具有抗交感、镇静和镇痛作用,血流动力学稳定,无蓄积,无呕吐、便秘、恶心,无呼吸抑制等诸多优点,对于预防和治疗谵妄是一种有前途的药物[14]。与吗啡相比,右美托咪定同样不能降低心脏术后患者谵妄的发病率,但却可以缩短谵妄的时间[15]。丙泊酚是一种短效静脉麻醉药,通过激活γ氨基丁酸(GABA)受体-氯离子复合物发挥镇静作用,具有起效快、不良反应少等优点,已广泛应用于临床。
本研究主要探讨复合应用丙泊酚和右美托咪定对谵妄的治疗效果。结果显示,治疗后两组的CAM-CR评分明显降低,CGI-GI评分明显下降,且两组之间评分差异有统计学意义。说明右美托咪定复合丙泊酚治疗组和单纯丙泊酚治疗组患者均能在较短时间内取得较好的疗效,而两组在疗效上的差异显示,右美托咪定复合丙泊酚治疗疗效更好。
急腹症术后谵妄是多种因素协同作用的结果。术前尽可能充分准备,术中尽可能缩短手术时间、维持生命体征平稳,术后严密监测病情,及时去除诱发因素,可有利于减少谵妄发生。必要时应选择适当的镇静药物治疗,改善谵妄患者症状。
[1]王儒林,杨晓军,马玉杰,等.危重症患者发生ICU谵妄与实验室检查指标的相关性分析[J].中国全科医学,2012,15(4):1226.
[2]Dovjak P,Iglseder B,Mikosch P.Treatment and prevention of Postoperative complications in hip fracture patients:infections and delirium[J].Wien Med Wochenschr,2013,163(19-20):448-454.
[3]Shadvar K,Baastani F,Mahmoodpoor A,Bilehjani E.Evaluation of the prevalence and risk factors of delirium in cardiac surgery ICU [J].Cardiovasc Thorac Res,2013,5(4):157-161.
[4]Samaras N,Chevalley T,Samaras D,Gold G.Older patients in the emergency department:a review[J].Ann Emerg Med,2010,56(3):261-269.
[5]Aldemir M,Ozen S,Kara IH,et al.Predisposing factors for delirium In the surgical intensive care unit[J].Critical Care,2001,5(5):265-270.
[6]García-Pena C,Garcia-Fabela L C,Gutierrez-Robledo L.Handgrip strength predicts functional decline at discharge in hospitalized male elderly:a hospital cohort study[J].PLoS One,2013,8 (7):e69849.
[7]Foster J,Kelly M.A pilot study to test the feasibility of a nonpharmacologic intervention for the prevention of delirium in the medical intensive care unit[J].Clin Nurse Spec,2013,27(5):231-238.
[8]杨昕光,冯慧玲,周宓.老年发热患者的临床特点及病因分析研究[J].实用心脑肺血管病杂志,2012,20(4):668.
[9]Tsuruta R,Nakahara T,Miyauchi T,et al.Prevalence and associated factors for delirium in critically ill patients at a Japanese intensive care unit[J].Gen Hosp Psychiatry,2010,32(6):607-611.
[10]Mion L C.Physical restraint in critical care settings:Will they go away[J]?Geriatr Nurs,2008,29(6):421-423.
[11]Sharma A.Malhotra S,Grover S,et al.Incidence,prevalence,risk factor and outcome of delirium in intensive care unit:a study from India[J].Gen Hosp Psychiatry,2012,34(6):287-292.
[12]Van GoolWA,Van De Beek D,Eikelenboom P.Systemic infection and delirium:when cytokines and acetylcholine collide[J].Lancet,2010,375(9716):773-775.
[13]谭刚,郭向阳,罗爱伦,等.老年非心脏手术患者术后谵妄的流行病学调查[J].协和医学杂志,2011,2(4):319-325.
[14]Mo Y,Zimmermann AE.Role of dexmedetomidine for the prevention and Treatment of delirium in intensive care unit patients[J]. Ann Pharmacother,2013,47(6):869-876.
[15]Shehabi Y,Grant P,Wolfenden H,Hammond N,Bass F,Campbell M,Chen J.Prevalence of delirium with dexmedetomidine compared with morphine based therapy after cardiac surgery:a randomized controlled trial(DEXmedetomidine COmpared to Morphine-DEXCOM Study)[J].Anesthesiology,2009,111(5):1075-1084.
(收稿:2014-09-12 修回:2014-12-26)
(责任编辑 李文硕)
R473.6
A
1007-6948(2015)01-0076-04
10.3969/j.issn.1007-6948.2015.01.027
天津市南开医院重症医学科(天津 300100)

