92例妊娠梅毒的临床分析
欧秀红
(龙港区人民医院皮肤科,辽宁 葫芦岛 125000)
92例妊娠梅毒的临床分析
欧秀红
(龙港区人民医院皮肤科,辽宁 葫芦岛 125000)
目的研究和探讨妊娠梅毒的妊娠结局及影响因素。方法以2010年2月至2014年2月我院检查及收治的92例血清学检查确诊梅毒孕妇为研究对象。根据妊娠期治疗情况分为未治疗组35例,治疗组57例。对两组妊娠结果及新生儿梅毒情况进行比较分析。结果本研究中患者以潜伏梅毒为主,潜伏梅毒81例,二期梅毒10例,一期梅毒1例。治疗组足月分娩52例,未治疗组足月分娩6例。治疗组新生儿先天性梅毒发生11例,未治疗组先天性梅毒发生27例。治疗组患者足月分娩率明显高于未治疗组,新生儿先天性梅毒发生率明显低于未治疗组,组间差异具有统计学意义(P<0.05)。结论潜伏梅毒在妊娠梅毒患者中占比较高,患者症状不典型,易出现漏诊和误诊。妊娠梅毒对胎儿危害较大,有效治疗可改善妊娠结局,提高足月分娩率,降低新生儿先天性梅毒发生率。
妊娠梅毒;临床;先天性梅毒
随着梅毒发生率的增加,妊娠梅毒发病呈现上升趋势[1]。妊娠梅毒螺旋体可通过胎盘造成宫内感染,导致早产、流产、死胎等不良影响,对胎儿危害较大[2]。为深入研究妊娠梅毒对妊娠结局的影响,本研究对92例确诊妊娠梅毒患者临床资料进行了回顾性分析,报道如下。
1 资料与方法
1.1 一般资料:以2010年2月至2014年2月我院检查及收治的92例血清学检查确诊梅毒孕妇为研究对象。患者年龄在17~38岁,患者平均年龄为(27.1±4.2)岁,所有患者均为血清学检查确诊病例,其中,潜伏梅毒81例,二期梅毒10例,一期梅毒1例。患者丈夫或者性伴侣确诊为梅毒的71例。主要临床表现为宫颈硬下疳及外阴硬下疳,广泛性皮肤斑丘疹及色斑疹,部分患者有外阴扁平湿疣及掌跖皮损症状。
1.2 诊断标准:妊娠梅毒诊断标准为梅毒血清学检查呈现阳性。新生儿先天性梅毒诊断标准为,母亲为妊娠梅毒患者,新生儿血清检查阳性。存在皮肤斑丘疹及色斑疹、病理学黄疸、贫血、血小板减少、腹胀、黏膜损害、肝脾肿大等临床特征中2个或者以上,可确诊为新生儿先天性梅毒[3]。
1.3 分组情况:非治疗组35例,其中产后检测确诊28例,因死胎检测确诊2例,因流产检测确诊2例,主动放弃治疗3例。患者年龄在17~36岁,平均年龄为(26.7±4.1)岁,最终确诊潜伏梅毒30例,二期梅毒4例,一期梅毒1例。治疗组57例,患者年龄在18~38岁,平均年龄为(27.3±4.4)岁,最终确诊潜伏梅毒51例,二期梅毒6例。两组患者年龄、病情差异无统计学意义(P>0.05)。治疗组患者确诊后实施驱梅治疗。每天2次80万U普鲁卡因青霉素肌内注射,15 d为1个疗程;每周240万U苄星青霉素G肌内注射,治疗21 d。青霉素过敏患者,每天4次口服红霉素,每次0.5 g,15 d为1个疗程。
1.4 统计学处理:数据均采用SPSS17.0统计软件处理,采用χ2检验,P<0.05差异具有统计学意义。
2 结 果
2.1 妊娠结局情况:见表1。
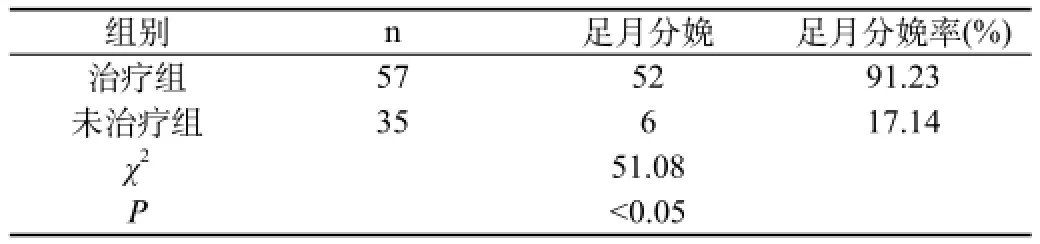
表1 两组患者妊娠结局情况比较
2.2 新生儿先天梅毒发生情况:见表2。

表2 两组新生儿先天梅毒发生情况情况比较
治疗组足月分娩52例,未治疗组足月分娩6例。治疗组新生儿先天性梅毒发生11例,未治疗组先天性梅毒发生27例。治疗组患者足月分娩率明显高于未治疗组,新生儿先天性梅毒发生率明显低于未治疗组,组间差异具有统计学意义(P<0.05)。
3 讨 论
本研究结果显示,妊娠期梅患者中以潜伏期梅毒为主,患者大多症状不明显,易出现漏诊和误诊。在孕期开展必要的梅毒血清学检查具有重要意义[4]。
传统研究认为,妊娠梅毒是孕24周后胎盘绒毛细胞层萎缩后进入胎儿血液引起感染的[5],但近年来研究发现,早期流产胚胎组织中可检测到梅毒螺旋体[6]。因此可认为在任何妊娠时期均可能发生梅毒螺旋体宫内感染。妊娠合并梅毒对妊娠结局影响严重,可导致胎儿骨骼、皮肤黏膜、内脏等多器官受累[7]。胎儿暴露感染环境越早,危险性越高。尽早进行驱梅治疗十分重要。目前,青霉素依然是妊娠梅毒的首选药物,对于青霉素过敏患者,可采取红霉素治疗,如条件允许,应进行脱敏处理后进行青霉素治疗[8]。本研究结果显示,经过系统抗梅毒治疗,可有效改善新生儿预后,减少新生儿先天梅毒发生率。
总之,潜伏梅毒在妊娠梅毒患者中占比较高,患者症状不典型,易出现漏诊和误诊。妊娠梅毒对胎儿危害较大,有效治疗可改善妊娠结局,提高足月分娩率,降低新生儿先天性梅毒发生率。
[1]张志云,曾凡杞,李永双,等.妊娠梅毒173例临床分析[J].中国医药指南,2012,10(12):421-422.
[2]庞琳,曾慧慧,何明.妊娠合并梅毒孕期规范治疗后新生儿梅毒血清学的变化特点及转归[J].中华围产医学杂志,2010,24(4):412-413.
[3]韦桂碧,陈和吉,黄淑黎.妊娠期梅毒30例临床分析[J].中华围产医学杂志,2000,3(4):236-237.
[4]徐春华.苄星青霉素治疗妊娠期梅毒患者分娩无症状新生儿的血清学转归临床观察[J].海峡药学,2011,23(5):1241-1242.
[5]谢淑霞.孕妇及婴幼儿梅毒诊疗方案探讨[J].中国医刊,2000, 35(1):30-32.
[6]梁远飞,邱莉霞,朱红,等.567例隐性梅毒孕妇所产新生儿的梅毒血清学检测结果及转阴情况分析[J].皮肤性病诊疗学杂志,2012,11(4):1501-1502.
[7]郑岚,张晓琪,李怀远,等.可疑新生儿梅毒血清学筛查与分析[J].现代检验医学杂志,2012,12(1):16-17.
[8]王昌林,王晓蕾,李雅雯,等.母亲梅毒治疗情况对新生儿梅毒血清学的影响[J].现代中西医结合杂志,2011,21(8):175-177.
Clinical Analysis of 92 Cases of Syphilis in Pregnancy
OU Xiu-hong
(Department of Dermatology, Longgang District People's Hospital, Huludao 125000, China)
ObjectiveTo study and explore pregnancy syphilis and pregnancy outcome factors.MethodsFebruary 2010 to February 2014 in our hospital admitted 92 cases of examination and serological diagnosis of syphilis in pregnant women for the study. According pregnancy without treatment into the treatment group 35 cases, 57 cases of the treatment group. Pregnancy outcomes between the two groups and neonatal syphilis cases were analyzed.ResultsIn this study, patients with latent syphilis based, latent syphilis, 81 cases, 10 cases of secondary syphilis, a syphilis cases. Term delivery 52 cases treated, untreated group term delivery in 6 cases. Treated 11 cases of congenital syphilis, 27 cases of untreated congenital syphilis group. Term delivery rate of the treatment group was significantly higher than the untreated group, the incidence of congenital syphilis was significantly lower than the untreated group, the difference was statistically significant (P<0.05) between groups.ConclusionPatients with latent syphilis in pregnancy higher proportion of patients with atypical symptoms, prone to misdiagnosis. Syphilis pregnancy harmful to the fetus, and effective treatment can improve pregnancy outcomes, improve term delivery rate and reduce the incidence of congenital syphilis.
Pregnancy; Syphilis; Clinical; Congenital syphilis
R759.1;R714.259
B
1671-8194(2015)04-0030-02

