新疆地区维吾尔族多囊卵巢综合征患者胰岛素抵抗与高雄激素血症的关系分析*
王文玲郭 敏玛依努尔·尼亚孜朱开春张彩荣马 洁李 霞
新疆地区维吾尔族多囊卵巢综合征患者胰岛素抵抗与高雄激素血症的关系分析*
王文玲①郭 敏①玛依努尔·尼亚孜①朱开春①张彩荣①马 洁①李 霞①
目的:探讨维吾尔族多囊卵巢综合征患者胰岛素抵抗与高雄激素血症的相关性。方法:回顾性分析2014年4月-2015年5月就诊于本院的58例维吾尔族PCOS患者的临床资料,将PCOS患者分为两组:胰岛素抵抗(IR)组28例,非胰岛素抵抗(NIR)组30例,比较两组的性激素水平、血糖、胰岛素以及胰岛素抵抗等指标。另外选择31例正常育龄期维吾尔族妇女作为对照组。结果:(1)维吾尔族PCOS患者T水平与对照组比较差异有统计学意义(P<0.001),维吾尔族PCOS患者的HA患病率为38%(22/58)。(2)IR组睾酮水平显著高于NIR组(P<0.05)。(3)PCOS组中IR与T呈正相关(P<0.05)。结论:高雄激素血症是维尔族PCOS患者的主要特征,维吾尔族PCOS患者的胰岛素抵抗与高雄激素血症之间呈显著正相关。
多囊卵巢综合征; 维吾尔族; 胰岛素抵抗; 高雄激素血症
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是育龄期女性常见的妇科内分泌紊乱性疾病,患病率为6%~10%[1-2]。其病因复杂,临床表现呈高度的异质性,典型特征是长期无排卵和高雄激素血症(hyperandrogenism,HA),并且随着年龄增长常伴有日益明显的胰岛素抵抗(insulin resistance,IR)、高胰岛素血症或高脂血症等[3-4]。近年来,PCOS的并发症对育龄期妇女的健康影响越来越受到人们的重视,有研究表明,PCOS患者中不同程度的存在着IR和血脂代谢异常,使其成为易患心血管疾病的高危人群[5]。目前,关于新疆维吾尔族PCOS患者胰岛素抵抗与高雄激素血症关系方面的研究较少,因此,本研究通过收集58例维吾尔族PCOS患者的临床资料,探讨IR的发生与HA的关系,旨在为维吾尔族PCOS患者的诊治提供理论依据,为进一步探索PCOS的发病机制提供临床资料。
1 资料与方法
1.1 一般资料 回顾性分析2014年4月-2015年5月在本院妇产科门诊、内分泌门诊就诊的58例维吾尔族PCOS患者的临床资料,将其分为两组,其中IR组28例,平均年龄(23.25±5.17)岁,非IR组30例,平均年龄(24.03±5.36)岁,同期选择31名健康育龄期维吾尔族妇女为对照组,平均年龄(24.81±5.96)岁。所有患者在就诊前未服用固醇激素类的药物,并且排除甲状腺、肾上腺疾病及高泌乳素血症。
1.2 诊断标准 依据2003年欧洲人类生殖和胚胎与美国生殖医学学会(ESHRE/ASRM);鹿特丹专家会议修正的诊断标准:(1)稀发排卵或无排卵;(2)高雄激素的临床表现和/或高雄激素血症;(3)卵巢多囊性改变:一侧或双侧卵巢直径2~9 mm,卵泡数目≥12个,和/或卵巢体积≥10 mL,以上3项中符合任意2项,并且排除先天性肾上腺皮质增生症、库欣综合征、分泌雄激素的肿瘤及高催乳素症等可以引起高雄激素血症的疾病即诊断为多囊卵巢综合征[5]。
1.3 方法 所有患者于月经周期第2~3 天(闭经3个月及以上者无月经周期限制)空腹采取肘静脉血。采用化学发光分析法测定血清促黄体生成素(Luteinizing hormone,LH)、促卵泡刺激素(Follicle-stimulating hormone,FSH)、雌二醇(Estradiol,E2)、催乳素(Prolactin,PRL)、睾酮(Testosterone,T)及孕酮(Progesterone,P),并于受试日8:00-11:00抽取服糖前,服糖后30、60、120、180 min静脉血,采用葡萄糖氧化酶法进行血糖测定,化学发光法进行同步胰岛素的测定,依据空腹葡萄糖(Fasting plasma glucose,FPG)以及空腹胰岛素(Fasted-insulin,FINS)计算稳态模型胰岛素抵抗指数(Homostatic model assessment of insulin resistance,HOMA-IR)。HOMA-IR=FPG×FINS/22.5。
1.4 胰岛素抵抗 依据全国糖尿病防治协作组调查的数据,中国人群的HOMA-IR上四分位数为2.69,定义胰岛素抵抗指数HOMA-IR≥2.69即考虑存在胰岛素抵抗[6]。
1.5 统计学处理 本研究所有数据采用SPSS 17.0统计软件进行统计学分析,Kolmogorov-Smirnov test检验各组数据的正态性,非正态分布的数据采用中位数(M)和四分位数(P25,P75)进行描述,比较采用Mann-Whitey test,HOMAIR指数水平的关联程度采用Spearman相关性分析。
2 结果
2.1 PCOS组与对照组雄激素水平比较 维吾尔族PCOS患者血清睾酮(T)水平为(0.68±0.22)ng/mL高于对照组的(0.33±0.16)ng/mL,两组比较差异有统计学意义(P<0.001),PCOS的HA发生率为38%(22/58)。
2.2 IR组与NIR组一般情况比较 IR组的雄激素水平以及胰岛素抵抗情况均显著高于NIR组,两组比较差异均有统计学意义(P<0.05),见表1。

表1 IR组与NIR组一般情况比较
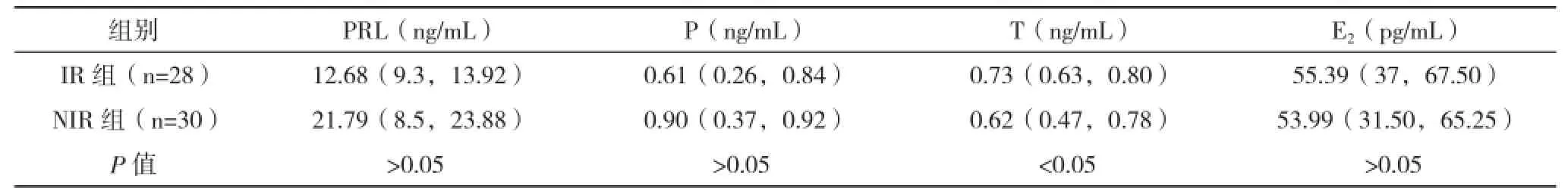
续表1
2.3 IR组与NIR组服糖前后胰岛素与血糖变化比较 除3 h血糖外,IR组其他指标水平均显著高于NIR组,两组比较差异均有统计学意义(P<0.05),见表2。
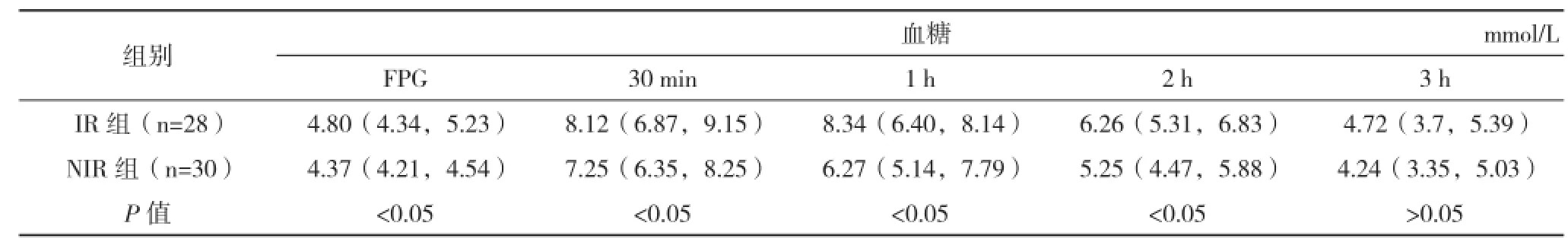
表2 IR组与NIR组服糖前后胰岛素与血糖变化比较

续表2
2.4 胰岛素抵抗与血清睾酮的相关性分析 血清睾酮水平与HOMA-IR显著相关(r=0.329,P=0.01)。IR的严重程度随着血清睾酮水平的升高而逐渐升高,IR与T呈正相关,见图1。
3 讨论
PCOS是育龄期女性常见的内分泌和代谢紊乱引发的疾病,主要特征为稀发排卵或不排卵和高雄激素血症,PCOS患者同时常伴随着IR和HA。IR不仅造成PCOS患者的代谢紊乱,还会直接导致PCOS患者的生殖功能障碍,会对患者的自身代谢产生长远影响,使2型糖尿病的发病率增加3~7倍[7-8]。有研究表明,由卵巢所分泌的参与血液循环的较高水平的雄激素是导致代谢综合征发生的主要影响因素[9]。卵巢内的高雄激素水平会抑制优势卵泡的发育成熟,从而导致多个闭锁卵泡,进而造成下丘脑-垂体-促性腺激素轴功能紊乱,同时高雄激素还会抑制胰岛素与靶组织的结合,直接妨碍机体组织对糖的摄取和利用,从而加重胰岛素抵抗。而IR与HA之间的关系一直存在着争议。Acien等[10]的研究发现胰岛素水平与雄激素水平呈正相关,在肥胖的PCOS患者中表现尤为明显。Buffington等[11]的研究发现,睾酮水平的升高会损害胰岛素的代谢,高睾酮水平的PCOS患者由于靶组织胰岛素清除及降解减少而产生胰岛素抵抗,而Rittmaster等[12]却认为HA与IR是PCOS的两个独立因素,两者无相关性。

图1 IR与T相关性
在本研究中,维吾尔族PCOS患者血清睾酮水平较对照组显著增高,表明维吾尔族PCOS患者以高雄激素为主要表现,这与维吾尔族PCOS患者临床上的多毛症状相符。本研究中维吾尔族PCOS患者的HA发生率为38%,较低于国外文献[13]报道水平,此结果可能源于以下几种原因:(1)不同种族间的差异;(2)样本量较小造成的限制。通过Spearman非参数相关分析发现,维吾尔族PCOS患者中胰岛素抵抗组的T水平明显高于非胰岛素抵抗组,提示血清睾酮水平与HOMA-IR呈显著的正相关性,IR的严重程度随着T的升高而逐渐升高,与Acien等[10]的研究结果一致。
尽管目前对IR与HA的关系没有统一明确的定义,但是越来越多的学者认为胰岛素抵抗不仅是PCOS的一个重要生化特征,可能还是PCOS发生的主要病理基础[14-15]。PCOS患者的胰岛素抵抗与高雄激素血症的交互作用也越来越得到重视,然而其分子机理仍然不是十分清楚。因此,有待于从分子机理角度入手进行更深入的基因方面的探讨研究。
新疆是少数民族聚集的地区,而不同的民族因其环境、遗传等因素影响造成了PCOS患者临床表现的异质性,本研究以维吾尔族PCOS患者为研究对象,探讨其致病相关因素,旨在为维吾尔族PCOS患者的诊治提供临床依据,从而对患者进行更好的治疗,提高其远期生活质量。
[1] Lin T C,Yen J M,Gong K B.Abnormal glucose tolerance and insulin resistance in polycystic ovary syndrome amongst the Taiwanese population-not correlated with insulin receptor substrate-1Gly972Arg/ Ala513 Pro polymorphism[J].BMC Medical Genetics,2006,2(7):36-44.
[2] Ghazeeri G,Kutteh W H,Bryer-Ash M,et al.Effect of rosiglitazone on spontaneous and clomiphene citrate-induced ovulation in women with polycystic ovary syndrome[J].Fertil Steril,2003,79(3):562-566.
[3] Kahsar-Miller M D,Nixon C,Boots L R,et al.Prevalence of polycystic ovary syndrome (PCOS) in first-degree relatives of patients with PCOS[J].Fertility Sterility,2001,75(1):53-58.
[4] Azziz R,Carmina E,Dewailly D,et al.Positions statement:criteria for defining polycystic ovary syndrome as a predominantly hyperandrogenic syndrome:an Androgen Excess Society guideline[J].J Clin Endocrinol Metab,2006,91(11):4237-4245.
[5] Dokras A.Cardiovascular disease risk factors in polycystic ovary syndrome[J].Semin Reprod Med,2008,26(1):39-44.
[6] Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group.Revised 2003 consensus on diagnostic criteria and longterm health risks related to polycystic ovary syndrome[J].Fertility and Sterility,2004,81(1):19-25.
[7]邢小燕,杨文英,杨兆军.胰岛素抵抗指数在不同糖耐量人群中诊断代谢综合征的作用[J].中华糖尿病杂志,2004,12,(3):182-186.
[8] Kazerooni T,Dehghan K M.Effects of Metformin therapy on hyperandrogenism in women with polycystic ovarian syndrome[J]. Gynecol Endocrinol,2003,17(1):51-56.
[9]余碧雅.C反应蛋白浓度与多囊卵巢综合征胰岛素抵抗相关性分析[J].当代医学,2011,12(24):154-155.
[10] Acien P,Quereda F,Matallin P,et al.Insulin,androgens,and obesity in women with and without polycystic ovary syndrome:a heterogeneous group of disorders[J].Fertil Steril,1999,72(l):32-40.
[11] Buffington C K,Kitabchi A E.Evidence for a defect in insulin metabolism in hyperandrogenic women with polycystic ovarian syndrome[J].Metabolism,1994,43(11):1367-1372.
[12] Rittmaster R S,Deshwal N,Lehman L.The role of adrenal hyperandrogenism,insulin resistanee,and obesity in the pathogenesis of polycystic ovarian syndrome[J].J Clin Endoerinol Metab,1993,76(5):1295-1300.
[13] Nestler J E.Role of hyperinsulinemia in the pathological genesis of polycystic ovary syndrome,and its clinical implication[J].Semia Reprod Endocrinol,1997,15(2):111-122.
[14] Dunaif A,Wu X,Lee A,et al.Defeets in insulin receptor signaling in vivo in the polycystic ovary syndrome[J].Am J Physiol Endoerinol Metab,2001,281(2):392-399.
[15] Marsden P J,Murdoch A P,Taylor R.Tissue insulin sensitivity and body weight in polycystic ovary syndrome[J].Clin Endocrinol,2001,55(2):191-199.
Analysis of the Correlation between Insulin Resistance and Hyperandrogenism in Patients with Polycystic Ovarian Syndrome in Xinjiang Uygur
WANG Wen-ling,GUO Min,Mayinuer Niyazi,et al.//Medical Innovation of China,2015,12(20):018-020
Objective:To explore the relevance between insulin resistence and hyper-androgenism in patients with polycystic ovary syndrome(PCOS) in Xinjiang Uygur.Method:The clinical data of 58 Uygur PCOS patients in our hospital from April 2014 to May 2015 were analyzed.They were divided into insulin resistance(IR) group(28 cases) and non-insulin resistance(NIR) group(30 cases).The indexes of sex hormone levels,glucose metabolism,insulin metabolism and insulin resistance were compared between the two groups.Thirty-one normal reproductive age-matched women were selected as the control group.Result:(1)There was statistically significant difference in the level of T between Uygur PCOS patients and the control group (P<0.001). In Uygur PCOS patients, the prevalence of HA was 38%(22/58).(2)The level of T of the IR group was significantly higher than that of the NIR group(P<0.05).(3)IR was positively related with T in PCOS patients(P<0.05). Conclusion: Hyperandrogenism is the main feature of Uygur PCOS patients.There is positive correlation between IR and T in Uygur patients with PCOS.
Polycystic ovary syndrome; Uygur; Insulin resistance; Hyperandrogenism
10.3969/j.issn.1674-4985.2015.20.006
2015-05-10) (本文编辑:王利)
新疆维吾尔自治区人民医院院内项目(20140131)
①新疆维吾尔自治区人民医院 新疆 乌鲁木齐 830001
王文玲
First-author’s address:The People’s Hospital of Xinjiang Uygur Autonomous Region,Urumqi 830001,China

