持续腰大池引流联合尼莫地平鞘内注射治疗动脉瘤性蛛网膜下腔出血
张信芳
山东菏泽市立医院神经外科 菏泽 274000
持续腰大池引流联合尼莫地平鞘内注射治疗动脉瘤性蛛网膜下腔出血
张信芳
山东菏泽市立医院神经外科 菏泽 274000
目的 探讨持续腰大池引流联合尼莫地平鞘内注射治疗动脉瘤性蛛网膜下腔出血的疗效。方法 选取我院2011-12—2013-12收治的动脉瘤性蛛网膜下腔出血患者144例,随机分为对照组与观察组,2组均给予吸氧、镇静、控制血压、降颅内压、抗纤溶、营养神经及防治脑血管痉挛等常规治疗措施。对照组70例患者采取腰椎穿刺脑脊液置换术,观察组74例患者行持续腰大池引流与尼莫地平鞘内注射,观察2组视觉模拟评分(VAS)、颅内压恢复正常时间、并发症发生情况及预后,并对2组临床疗效进行对比。结果 治疗1个月后,观察组VAS评分较对照组明显降低(P<0.05),脑血管痉挛、脑梗死、脑积水、再出血等并发症发生率及颅内压恢复正常时间明显低于对照组(P<0.05),观察组总有效率87.8%,明显高于对照组的60.0%(χ214.55,P<0.01);观察组GOS评分明显高于对照组(P<0.05)。结论 持续腰大池引流术联合尼莫地平鞘内注射治疗动脉瘤性蛛网膜下腔出血疗效确切,安全可靠,能有效改善患者临床症状,降低病死率,值得临床推广。
动脉瘤性蛛网膜下腔出血;持续腰大池引流;尼莫地平;鞘内注射
原发性蛛网膜下腔出血(subarachnoid hemorrhage,SAH)是指脑底部或脑部表面血管破裂后,血液流入蛛网膜下腔而引起相应临床症状的一种脑血管疾病,其发病率占急性脑血管病的6%~10%[1],致残、致死率较高。蛛网膜下腔中血性脑脊液的刺激可引发一系列严重反应,甚至危及患者生命,常出现头痛、恶心等症状,严重者会出现意识障碍、抽搐等。动脉瘤破裂是原发性蛛网膜下腔出血的最常见原因,占50%~80%[2]。本文应用持续腰大池引流联合尼莫地平鞘内注射治疗动脉瘤性蛛网膜下腔出血患者74例,取得较显著效果,现报告如下。
1 资料与方法
1.1 一般资料 选取我院2011-12—2013-12收治的动脉瘤性蛛网膜下腔出血患者144例,均符合中华医学会第4届全国脑血管病学术会议修订的诊断标准[3],均经头颅CT或MRI、经颅多普勒(TCD)及脑脊液检查确诊。入组标准:(1)所有患者均在发病72h内入院;(2)无心、脑等重要脏器严重疾病及肝、肾功能不全;(3)排除呼吸、心跳骤停或自主呼吸微弱者;(4)排除脑疝形成或有脑疝先兆者;(5)排除有尼莫地平禁忌证者或对此药物过敏者;(6)所有患者或家属均签署知情同意书。随机分为2组,对照组70例,男38例,女32例;年龄41~72岁,平均(50.1±7.2)岁;发病至入院时间3~68h,平均(7.2±2.1)h;Hunt-Hess分级Ⅰ~Ⅲ级51例,Ⅳ~Ⅴ级19例。观察组74例,男40例,女34例;年龄40~76岁,平均(52.8±8.4)岁;发病至入院时间6~70h,平均(8.6±3.0)h;Hunt-Hess分级Ⅰ~Ⅲ级55例,Ⅳ~Ⅴ级19例。2组在年龄、性别构成、发病时间及Hunt-Hess分级等方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 2组入院后均给予吸氧、镇静、控制血压、降颅内压、抗纤溶、营养神经及防治脑血管痉挛等常规治疗。对照组在上述治疗基础上行腰椎穿刺,1次/d,成功后测颅内压,采用针芯控制脑脊液的流出速度,缓慢放出血性脑脊液10~15mL/次,然后注入等量的0.9%氯化钠注射液,间隔5min左右再重复上述操作,共3~5次,置换血性脑脊液总量控制在30~50mL。如引流出的脑脊液颜色较深,血性脑脊液较多,在患者能较好配合的前提下,可每天抽吸1次,其余情况下一般隔天1次,续腰椎穿刺7~10d,直到脑脊液变清亮后停止。
观察组在基础治疗基础上行持续腰大池引流术。患者取侧卧位,屈颈抱膝,选取L3~4或L4~5腰椎间隙进行穿刺,常规消毒、铺巾,采用2%利多卡因注射液局部浸润麻醉,使用硬膜外麻醉针穿刺进入蛛网膜下腔,见有脑脊液流出。测定颅内压,若颅内压高于350mmH2O(1mmH2O=0.009 8kPa),给予20%甘露醇125mL快速静滴,缓慢放出脑脊液至压力<200mmH2O,拔出针芯,置入约15cm的微导丝,然后退出穿刺针,沿导丝置入中心静脉导管,导管尾端接无菌引流袋,控制引流速度为3~5滴/min,平均引流量<15mL/h,维持引流量在150~200mL/24h,留置导管时间7~9d。留管期间,经腰大池引流管鞘内注射尼莫地平冲洗引流,30mg/d。
1.3 疗效评定标准(1)显著缓解:患者临床症状和体征消失或显著改善,无后遗症,大脑中动脉(MCA)平均血流速度(Vm)下降20%以上;(2)部分缓解:患者临床症状和体征有所改善,MCA的Vm下降10%以上;(3)无效:患者临床症状和体征未好转,甚至加重,且MCA的Vm下降不足10%[2]。总有效率=(显著缓解+部分缓解)/总病例数×100%。采用视觉模拟评分法(VAS)对患者头痛程度进行评价。
1.4 统计学处理 采用SPSS 14.0版统计学软件对实验数据进行统计处理与分析,计量资料采用均数±标准差(¯x±s)表示,组间比较采用两独立样本t检验;计数资料采用样本量、百分数(%)表示,组间率的比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组临床疗效比较 治疗1个月后,观察组总有效率明显高于对照组(χ2=14.55,P<0.01)。见表1。

表1 2组临床疗效比较[n(%)]
2.2 2组VAS评分及颅内压恢复正常时间比较 2组治疗前VAS评分比较差异无统计学意义(P>0.05),治疗2组比较差异有统计学意义(P<0.05);2组颅内压恢复正常时间比较差异有统计学意义(P<0.05),见表2。

表2 2组VAS评分及颅内压恢复正常时间比较(¯x±s)
2.3 2组并发症发生率及GOS评分比较 2组并发症发生率及GOS评分比较,差异有统计学意义(P<0.01或P<0.05),见表3。
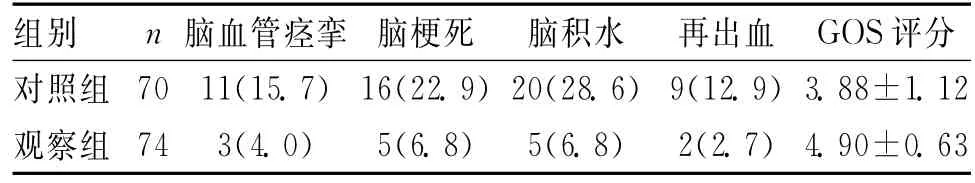
表3 2组并发症发生率及GOS评分比较[n(%)]
3 讨论
蛛网膜下腔出血是一种常见的神经系统疾病,患者主要临床表现为剧烈头痛、意识障碍或脑膜刺激征,其最为常见的并发症有脑血管痉挛、再出血、脑积水等。蛛网膜下腔出血后引起蛛网膜下腔红细胞裂解,释放氧合血红蛋白等多种生物活性物质,刺激脑血管促使脑血管痉挛的发生,一般在蛛网膜下腔出血后3~5d出现,5~14d达高峰期,脑血管痉挛引起迟发性缺血性脑损伤,并可继发脑梗死,从而加重蛛网膜下腔出血的临床症状,是临床蛛网膜下腔出血患者致死、致残的重要因素[4]。蛛网膜下腔积血、颅内血肿及脑挫裂伤均可引起占位效应,直接压迫或推移相邻血管,致血管扭曲、牵拉,造成血管管腔变窄,甚至闭塞[5];同时,出血及脑挫裂伤引起颅内压增高,血液黏稠度增加,红细胞比积、血浆纤维蛋白含量升高,脑灌注压降低,从而导致脑梗死的发生。蛛网膜下腔积血影响了脑脊液循环,脑水肿发挥占位效应,压迫脑表面的蛛网膜下腔,使其容积变小;出血后红细胞堵塞了蛛网膜颗粒绒毛,阻碍脑脊液的吸收,这些因素共同导致急性脑积水的发生。早期清除蛛网膜下腔积血,降低颅内压,改善脑脊液循环,可有效降低脑血管痉挛、脑梗死及脑积水等并发症的发生率,提高治疗效果,改善患者预后。
腰大池引流术是遵循脑脊液循环再生的规律,在接近生理压力的前提下持续外引流,可尽快引流出血性脑脊液,有效清除脑脊液中血红蛋白等生物活性物质,减少无菌性炎症的血性刺激物,加快脑脊液生成,减少血性脑脊液的刺激[67],从而缓解了患者的头痛程度,减轻了脑血管痉挛的发生。研究发现,第二代钙离子通道拮抗剂尼莫地平有效调节细胞内钙水平,阻止细胞外Ca2+进入神经细胞内,并抑制细胞内Ca2+的释放[8],促使血管平滑肌保持松弛,扩张血管,增加血流量,对防止脑血管平滑肌痉挛的作用尤为突出。
本研究结果显示,持续腰大池引流联合尼莫地平鞘内注射治疗动脉瘤性蛛网膜下腔出血患者,可有效改善患者头痛症状,患者颅内压恢复较快,并发症的发生率明显降低,GOS预后评分显著上升,可有效防治脑血管痉挛,对脑功能的恢复具有重要意义。总之,持续腰大池引流联合尼莫地平鞘内注射治疗动脉瘤性蛛网膜下腔出血是一种行之有效的治疗手段,疗效确切,安全可靠,克服了反复腰穿术的脑脊液引流量有限、易引发局部感染等缺陷,值得临床推广应用。
[1]张凤佳,谭相如,王爱明,等.原发性蛛网膜下腔出血的预后分析[J].中华老年心脑血管病杂志,2013,15(9):988-989.
[2]曾火勇,程晓颖,谭鑫,等.PICC管持续腰大池引流联合尼莫地平鞘内注射治疗动脉瘤性蛛网膜下腔出血的临床研究[J].吉林医学,2014,35(1):46-48.
[3]全国第四届脑血管病学术会议.各类脑血管疾病诊断要点及临床功能缺损程度评分标准(1995)[J].中华神经科杂志,1996,29(6):379.
[4]李栋良,黄光富,冯海龙.动脉瘤性蛛网膜下腔出血致脑血管痉挛诊治进展[J].实用医院临床杂志,2008,5(4):136.
[5]贾云飞.早期腰大池引流与腰穿脑脊液置换治疗创伤性蛛网膜下腔出血的疗效比较[J].现代中西医结合杂志,2014,23(4):405-407.
[6]朱青峰,刘俊娥,王国芳.持续腰大池引流联合尼莫地平治疗动脉瘤性蛛网膜下腔出血[J].中国实用神经疾病杂志,2013,16(5):22-24.
[7]贾云飞,张玉杰,郭辉,等.早期腰大池引流联合激素治疗创伤性蛛网膜下腔出血疗效观察[J].现代中西医结合杂志,2014,23(1):63-65.
[8]李怀龙,付宏亮,景文记,等.尼莫地平治疗156例蛛网膜下腔出血患者的疗效观察[J].中国药物与临床,2013,13(5):658-659.
(收稿201-04-16)
R743.35
A
1673-5110(2015)04-0062-02

