DR在腰椎不稳诊断中的应用
周丽娜,方 鹏,王快乐
DR在腰椎不稳诊断中的应用
周丽娜,方鹏,王快乐
目的:探讨数字化X线摄影(digital radiography,DR)在腰椎不稳诊断中的应用,为临床提供可靠诊断、治疗的依据。方法:对198例可疑腰椎不稳的腰腿痛患者进行常规DR腰椎正侧位片、过伸过屈位片检查,分析腰椎椎体向前、后移位,椎体成角和棘突分离或相互靠近情况。结果:根据国外White和Panjabi提出的方法,筛查出35例腰椎不稳患者。结论:与常规腰椎正侧位、斜位片相比,腰椎过伸过屈位片可发现腰椎失稳和功能改变,可对临床提供治疗依据及观察治疗前后疗效对比起到一定的指导作用。
DR;腰椎过伸过屈位;腰椎不稳
0 引言
笔者收集我院近1 a来腰椎不稳患者的相关临床资料进行归纳分析,为临床患者治愈提供了可靠的诊断理论依据。腰椎不稳是指腰椎在正常的生理载荷下即可出现过度的活动或异常活动,是一种力学上的动态概念[1]。腰椎的稳定性主要由椎间盘、椎小关节和韧带共同维持,并由骶棘肌、腰背肌及腹肌等协助增强稳定。以上任一结构损坏都可能导致腰椎稳定平衡系统失调[2-3],使其活动范围异常。本病症临床发现较早,但客观诊断依据较少。尽管部分学者认为腰椎过伸过屈位诊断腰椎不稳存在误差,但由于其较为简便实用,目前我院脊柱外科诊断腰椎不稳仍普遍应用该检查方法,诊断效果明显,为准确治疗提供了较好依据。目前,影像学检查手段呈多样化,但CT、MRI属于断面成像[4],无法显示椎体全貌及活动程度,空间分辨率相对较差,即使CT三维重建腰椎也与数字化X线摄影(digital radiography,DR)整体摄影有很大区别。
1 资料和方法
1.1资料
收集我院2013年5月至2014年5月诊断为腰椎病的患者198例,并行常规腰椎正侧位片+过伸过屈位片检查。其中,男性122例,女性76例,年龄为24~75岁,平均年龄56岁。
1.2摄影方法及腰椎不稳测量法
此次分析的患者X线片资料均由德国进口VS单板Philips DR设备摄影所得,该设备图像分辨率高、成像速度快、曝光条件小,并且可根据患者的年龄大小自动调节曝光条件。成人腰椎过伸过屈位采用的曝光条件为96 kV、63 mAs。
患者取侧立位,一般选择右侧位,右侧紧贴探测器,将身体正中冠状面与中线对齐,中心线经髂嵴向上6 cm处垂直射入[5]。过屈位:以骨盆为前支点,让患者模仿婴儿姿势前屈,并尽可能向上抬腿,尽量在DR摄影时显示椎小关节的全貌;过伸位:要以骨盆为后支点,让患者腹部和腿尽可能向后移动,使身体长轴过伸,向后弯曲,尽可能保证腹部与骨盆无旋转,达到DR腰椎摄影过伸位显示小关节的目的。
目前,在国内腰椎过伸过屈位片测量腰椎不稳尚没有比较完善的测量标准,仍处于探索阶段。根据国外White和Panjabi对椎体滑脱及成角的测量,推荐腰椎不稳诊断标准。椎体间成角B2~B1(或B2~B3)≥22°有临床意义(如图1(a)所示);上位椎体后缘相对于其下位椎体后缘移动度大于3 mm,而S1椎体移动5 mm有临床意义(如图1(b)所示)。
2 腰椎滑脱分型
目前,通常采用Meyerding分型方法,即将下位椎体分为4等份,以此来衡量椎体滑脱程度,上位椎体后下缘超过下位椎体后上缘1/4、2/4、3/4和完全超过者,分别为Ⅰ、Ⅱ、Ⅲ、Ⅳ度滑脱。
3 结果
198例患者中有35例在侧位上椎体序列欠整齐,均有不同程度的腰椎骨质增生,单侧或双侧椎小关节紊乱或椎间隙变窄;屈伸位片上椎间相对移位>3 mm或者不稳椎间节成角与相邻正常椎体之间成角超过22°,在上一个椎体前缘移位距离不大于下一个椎体上缘前后径的1/6。67例患者存在不同程度的腰椎不稳及滑脱征象,腰椎生理曲度变直,腰椎侧位片显示棘突序列不整齐,椎体上下小关节间隙模糊,有轻度骨质增生现象。
DR腰椎摄影表现为:(1)腰椎侧位:椎体前缘有牵引性骨刺形成或椎间隙明显狭窄;(2)腰椎屈曲过伸位:DR片示椎体滑脱>3 mm或不稳椎间节成角与相邻正常椎间成角之差超过22°或正位DR片棘突序列明显异常,有部分椎间盘非对称性塌陷。
观察患者腰椎屈伸动力范围:正常运动幅度依年龄及身体结构类型不同而有所区别,诊断腰椎不稳要综合分析考虑。本组检查年龄为24~75岁,平均年龄56岁。在常规正侧位上,正常人腰椎一般生理曲度前屈。本组198例中生理曲度改变的患者占65%左右,生理曲度存在异常的患者在屈伸位上屈伸幅度明显变小,基本是由椎体失稳造成的(如图2、3所示)。
观察椎体前移或后移改变:本组198例中35例常规侧位片显示椎体前后缘连线均光滑,屈伸位片上椎间相对位移>3 mm或者不稳椎体之间小关节成角与相邻正常椎体之间成角超过22°,均可测量前移或后移及成角。163例患者投照侧位51例、过屈位65例、过伸位67例,椎体矢状位滑移>3mm,椎体之间成角超过22°。Ⅰ度滑脱(轻度)侧位20例、过屈位25例、过伸位22例;Ⅱ度滑脱(中度)侧位9例、过屈位13例、过伸位11例;Ⅲ~Ⅳ度滑脱(重度)侧位2例、过屈位2例、过伸位4例。说明过伸过屈功能位检查可以更客观地反映脊柱在运动极限时的稳定状态,这种现象对临床医生判断及分析患者腰腿痛的病因提供了必要的参考。
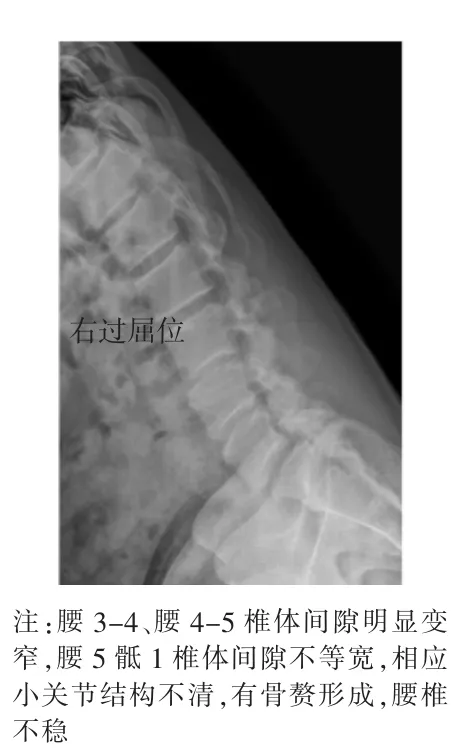
图2 腰椎过曲位影像
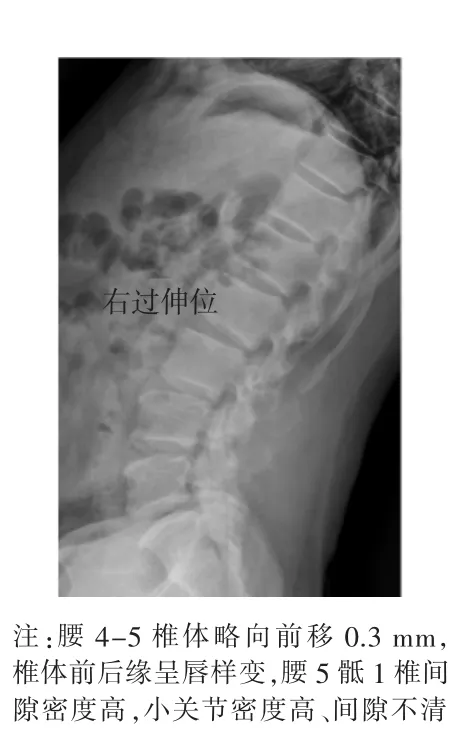
图3 腰椎过伸位影像
4 讨论
随着生活节奏的逐渐加快,人们的工作压力以及工作强度也随之增大,高负荷的劳累状态在很大程度上促使腰椎疾病的产生。虽然腰椎不稳发病时间较早,但临床上对其诊断方法和手段在国内外尚未形成相对成熟的诊断理论依据和可遵循的教学理论基础,只是停留在个人临床经验和影像表现学说方面进行推理诊断。有关学者正在积极探索和总结提高,但若要形成科学、系统的理论体系,则需要临床学科、影像技术学科的反复研究、科学论证才能最终应用于临床。现阶段,腰椎不稳患者需要行DR过伸过屈位或其他手段进行检查,DR过伸过屈位仍是首选检查方法之一。在未来腰椎不稳诊断检查方法有可能会发展为物理检查方法,患者通过物理检查手段发现腰椎不稳的一些阳性体征、数据变化,依此来判断诊断病症。但是实现通过物理方法检查来诊断腰椎不稳还需要很长的一段路程要走。
引起腰椎不稳的原因较多,但多数病例由退变引起,表现为生理曲度变直、侧弯,椎间隙变窄[6],此种退变性腰椎不稳使得受累节段排列改变,在正常负荷下出现异常运动,并以腰痛为主要临床症状。此外,尚有部分腰椎不稳病例系腰椎外伤或神经肌肉
(▶▶▶▶)(◀◀◀◀)系统病变所致。
尽管在临床实践中“脊柱不稳”一词被广泛应用,但目前没有一个明确而统一的定义,国内大多数文献认为大部分患者与退行性变引起的腰椎不稳的患者病情相符,即椎间盘变性是导致脊椎不稳的原因[7]。诊断标准为:局限性腰痛和(或)伴下肢牵涉痛;患者腰部严重疼痛或无力感,久坐或久站症状加重和(或)有时腰部有错位感。CT、MRI或椎管造影等检查可发现明显腰椎间盘、椎间关节等退变并排除其他疾病。
利用DR能更直观地反映腰椎不稳中脊柱的稳定状态,在显示椎体骨质改变上DR平片[8]更简单易行。不仅在患者检查时间、报告等候时间、检查费用等实际操作上优于CT、MRI,而且在射线剂量的吸收上也大大少于CT对人体的伤害。随着科技的进步和影像事业的发展,DR设备大量投入使用,我们对腰椎不稳的诊断率明显提高,为临床提供了可靠的诊断和治疗依据。目前,DR摄影腰椎过伸过屈位诊断腰椎不稳显得尤为重要,成为临床诊断腰椎椎体不稳必不可少的检查方法。
[1]孙天胜,赵广民.腰椎滑脱和腰椎不稳的诊断和治疗[J].中国骨伤,2010,23(4):239-241.
[2]吴在德,吴肇汉.外科学[M].7版.北京:人民卫生出版社,2008: 846.
[3]陈静,吴煜,陈杰,等.腰椎不稳症研究进展[J].现代实用医学,2011,23(2):236-238.
[4]吴恩惠,冯敢生.医学影像学[M].6版.北京:人民卫生出版社,2010:8.
[5]袁聿德,陈本佳.医学影像检查技术[M].2版.北京:人民卫生出版社,2002:81-82.
[6]白人驹,张雪林.医学影像诊断学[M].3版.北京:人民卫生出版社,2012:594.
[7]堀尾重治.骨与骨关节X线摄片及读片指南[M].江钟立,译. 7版.南京:江苏科学技术出版社,2011:181.
[8]邹仲.X线检查技术[M].上海:上海科学技术出版社,1986:243.
(收稿:2014-09-17修回:2015-02-10)
(栏目责任编校:李惠萍傅雳)
Application of DR in diagnosis of lumbar instability
ZHOU Li-na,FANG Peng,WANG Kuai-le
(Department of Radiology,Henan Corps Hospital of CAPF,Zhengzhou 450052,China)
Objective To apply DR to the diagnosis of lumbar instability.Methods Totally 198 patients suspected with lumbar instability underwent routine lateral side DR radiograph and examination of flexion-extension position to analyze the forward and backward displacements of the lumbar.Results Totally 35 patients with lumbar instability were determined based on the method proposed by White and Panjabi.Conclusion Film of flexion-extension position gains advantages over films of lateral position and oblique position in lumbar instability and malfunction,and thus helps for clinical diagnosis and efficacy observation.[Chinese Medical Equipment Journal,2015,36(5):84-85,111]
DR;lumbar hyperextension and flexion;lumbar instability
[中国图书资料分类号]R318;R445;R681.5A
1003-8868(2015)05-0084-03
10.7687/J.ISSN1003-8868.2015.05.084
周丽娜(1983—),女,技师,主要从事DR设备技术、操作、摄影研究与管理等工作,E-mail:wjyyfang@163.com。
450052郑州,武警河南总队医院放射科(周丽娜,方鹏,王快乐)
当上位椎体后下缘未超过下位椎体后上缘的1/4时,根据患者的相关临床症状,对比分析DR所摄的腰椎过伸过屈位X线片,多考虑腰椎不稳存在,为临床提供一定的参考依据。
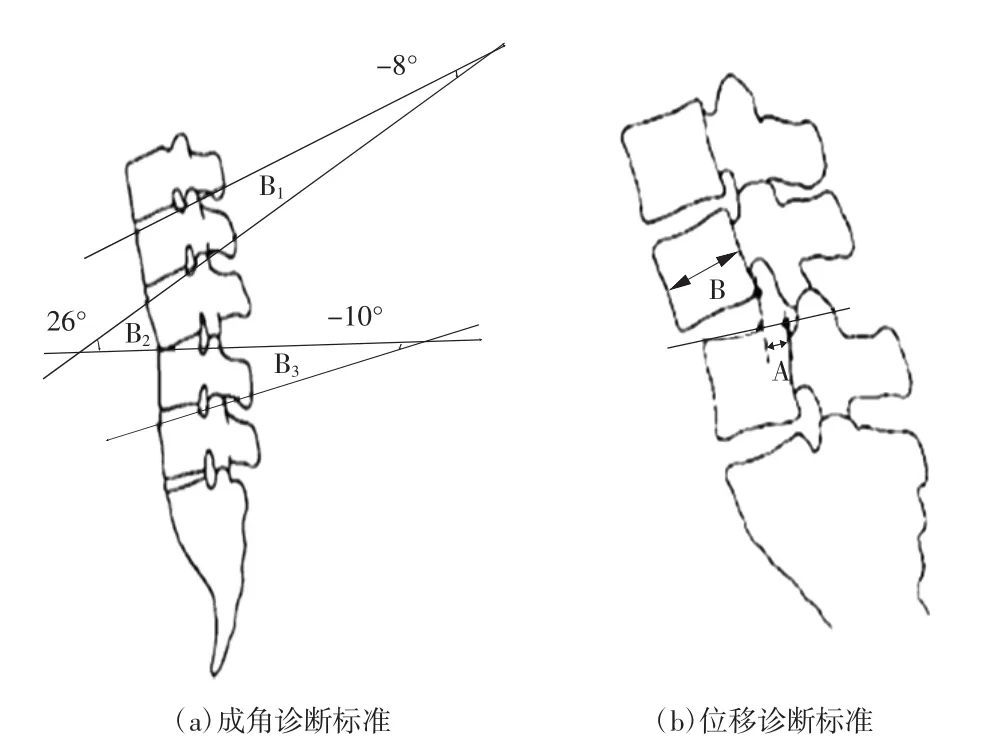
图1腰椎不稳诊断标准模型图
注:(a)椎体间成角B2~B1(或B2~B3)≥22°,即可诊断腰椎不稳;(b)椎体间位移大于3 mm,腰椎不稳诊断即可成立

