东莞地区6~18岁儿童青少年阻塞性睡眠呼吸暂停低通气综合征相关症状流行病学调查*
邓汉涛黄 莹李胜利
东莞地区6~18岁儿童青少年阻塞性睡眠呼吸暂停低通气综合征相关症状流行病学调查*
邓汉涛①黄 莹①李胜利①
目的:调查东莞地区6~18岁儿童青少年阻塞性睡眠呼吸暂停低通气综合征相关症状的流行病学资料。方法:通过问卷调查收集东莞地区17 254名6~18岁儿童青少年睡眠呼吸状况和阻塞性睡眠呼吸暂停低通气综合征相关症状的发病情况及相关因素。结果:17 254名儿童青少年中发生鼾症4132例,发病率为23.95%。其中每周5次(含5次)以内3443例,占83.33%;每周5次以上691例,占16.67%。两组患者(打鼾组4132例,非打鼾组13 122例)年龄、性别、身高、体重、BMI、颈围、颈长、颈围/颈长比值均有统计学差异(P<0.05)。两组患者“易惊醒”和“日间嗜睡”无统计学差异(P>0.05),其余调查项目均有统计学差异(P<0.05)。相关性分析中,“易惊醒”和“日间嗜睡”无统计学差异(P>0.01),其余调查项目均有统计学差异(P<0.01)。结论:东莞地区6~18岁儿童青少年阻塞性睡眠呼吸暂停低通气综合征相关症状发病率较高,应引起家长和医务工作者的重视。
阻塞性睡眠呼吸暂停低通气综合征; 流行病学; 儿童; 青少年
阻塞性睡眠呼吸暂停低通气综合征(OSAHS)是儿童青少年的常见病、多发病。文献报道20%~25%的儿童存在各种类型的阻塞性睡眠呼吸暂停低通气综合征相关症状,其中鼾症是最主要的症状之一[1]。良好的睡眠能促进儿童的生长发育、增强免疫力等,对儿童健康的意义比成人更为重要。此次调查拟通过问卷调查东莞地区6~18岁儿童青少年睡眠呼吸状况和阻塞性睡眠呼吸暂停低通气综合征相关症状的发病情况及其关因素,为儿童青少年阻塞性睡眠呼吸暂停低通气综合征相关症状的流行病学研究提供数据。
1 资料与方法
1.1 一般资料 2013年6-12月在东莞市采取分层随机整群抽样方法,抽取光明中学、光明小学、东莞中学、东莞中学松山湖学校等4所中小学,最终调查17 254名学龄儿童青少年,其中男10 024人,女7230人,年龄6~18岁,均为健康儿童青少年,近1个月无呼吸道感染性疾病,无神经系统、心血管系统和呼吸系统疾病。
1.2 调查方法 流行病学问卷借鉴Tucson Children’s Assessment of Sleep Apnea(TuCASA)调查表,根据中国国情对其进行相应改动:去除是否诊断为哮喘;是否在看电视 、做作业或骑车时睡着;晚上几点睡觉;早晨几点起床;最近的一次考试成绩等项目。增加白天是否多动;睡眠时是否有四肢乱动或睡姿异常(喜欢趴着睡);注意力是否不能集中。由经过培训的专业人员采取1人1卷的问卷形式,对家长询问进行问卷填写。
1.3 调查内容 收集性别、年龄、身高、体重,测量颈围、颈长,计算身高体重指数(BMI)和颈围/颈长。打鼾分为每周5次(含5次)以下和每周5次以上。调查问卷内容包括是否有喉头哽咽、张口呼吸、睡眠多汗、睡梦中肢体抽动、磨牙、梦呓、夜间遗尿、醒觉、夜间清醒、入睡过早、易惊醒、尖叫哭喊、日间嗜睡、父亲打鼾、母亲打鼾。
1.4 质量控制 在进行现场调查前由项目负责人对参与调查的人员进行统一培训,统一调查方法,掌握调查中的各项内容标准和人际交流技巧。主要采取现场集中问卷的方法,对于家长不确定的项目准予观察一定时间后再予填写。建立逐层核查制度,调查员每日自查,学校项目负责人对问卷进行抽查,本课题项目负责人再对5%的问卷进行核查,进行预试验和一致性检验。通过逐层检验共收集回来有效调查表17 254份,回收率为86.27%,其他调查表因各种原因被认为是无效问卷。
1.5 统计学处理 调查所有资料进行复核后,由专人统一录入。采用SPSS 15.0统计学软件对数据进行处理,计量资料以(±s)表示,比较采用t检验,计数资料比较采用 χ2检验,以P<0.05表示差异有统计学意义。对计量资料行双变量相关性分析,以P<0.01表示差异有统计学意义。
2 结果
2.1 鼾症发病率 17 254名儿童青少年中发生鼾症4132例,发病率为23.95%。其中每周5次(含5次)以内3443例,占83.33%;每周5次以上691例,占16.67%。
2.2 一般资料 根据是否打鼾,将17 254名儿童青少年分为打鼾组(n=4142)和非打鼾组(n=13 122)。两组患者年龄、性别、身高、体重、BMI、颈围、颈长、颈围/颈长比值均有统计学差异(P<0.05)。见表1。
2.3 两组调查项目比较 两组患者“易惊醒”和“日间嗜睡”无统计学差异(P>0.05),其余调查项目均有统计学差异(P<0.05)。见表2。
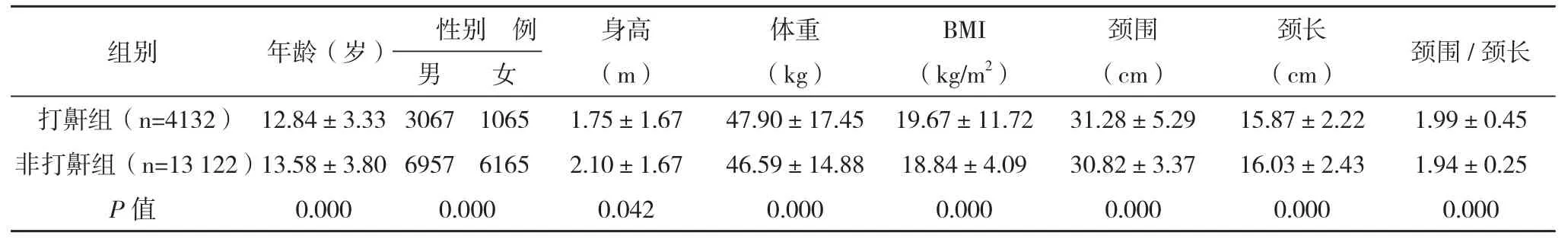
表1 两组一般资料的比较
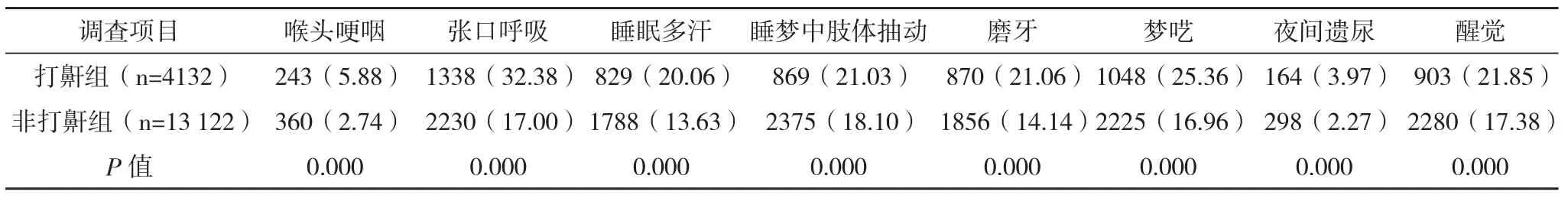
表2 两组调查项目的比较 例(%)
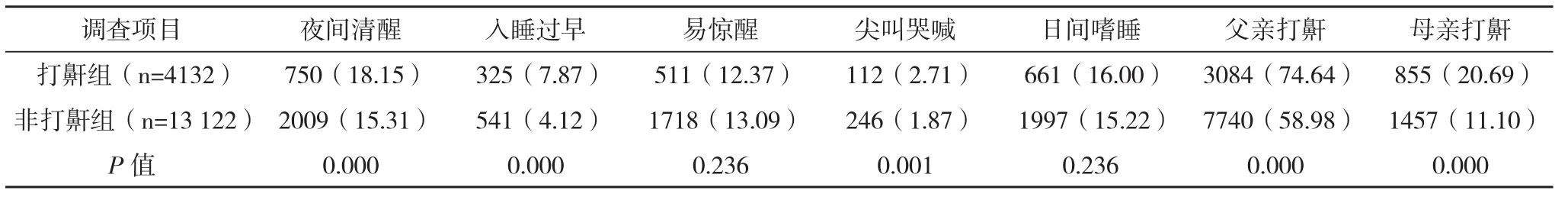
续表2
2.4 相关性分析 “易惊醒”和“日间嗜睡”无统计学差异(P>0.01),其余调查项目均有统计学差异(P<0.01),见表3。
3 讨论
儿童和青少年OSAHS是以上呼吸道长时间部分阻塞和/或间歇性完全阻塞为特征的睡眠呼吸疾病,影响正常睡眠换气和睡眠结构。与成人OSAHS的临床表现和危害类似[2-4],儿童和青少年OSAHS的临床表现为睡眠相关性呼吸困难、打鼾、呼吸暂停、出汗、睡眠不安、睡姿异常、尿床、反复上呼吸道感染、行为异常、学习困难、认知功能障碍和发育迟缓。虽然其确切机制仍不清楚,但目前认为可能是由于睡眠时呼吸功增加,引起能量消耗增加及长期睡眠不足引起的生长激素不足[5-7]。此外OSAHS儿童青少年由于缺氧造成快动眼睡眠和深度慢波睡眠减少,间歇性缺氧可能对下丘脑及内分泌的其他调节机制有直接作用,继而影响GH的分泌,导致儿童青少年发育迟缓[8]。长期慢性缺氧还可影响中枢神经系统的发育,引起智力低下、认知障碍、社会活动受限、行为及情绪异常[9-11]。
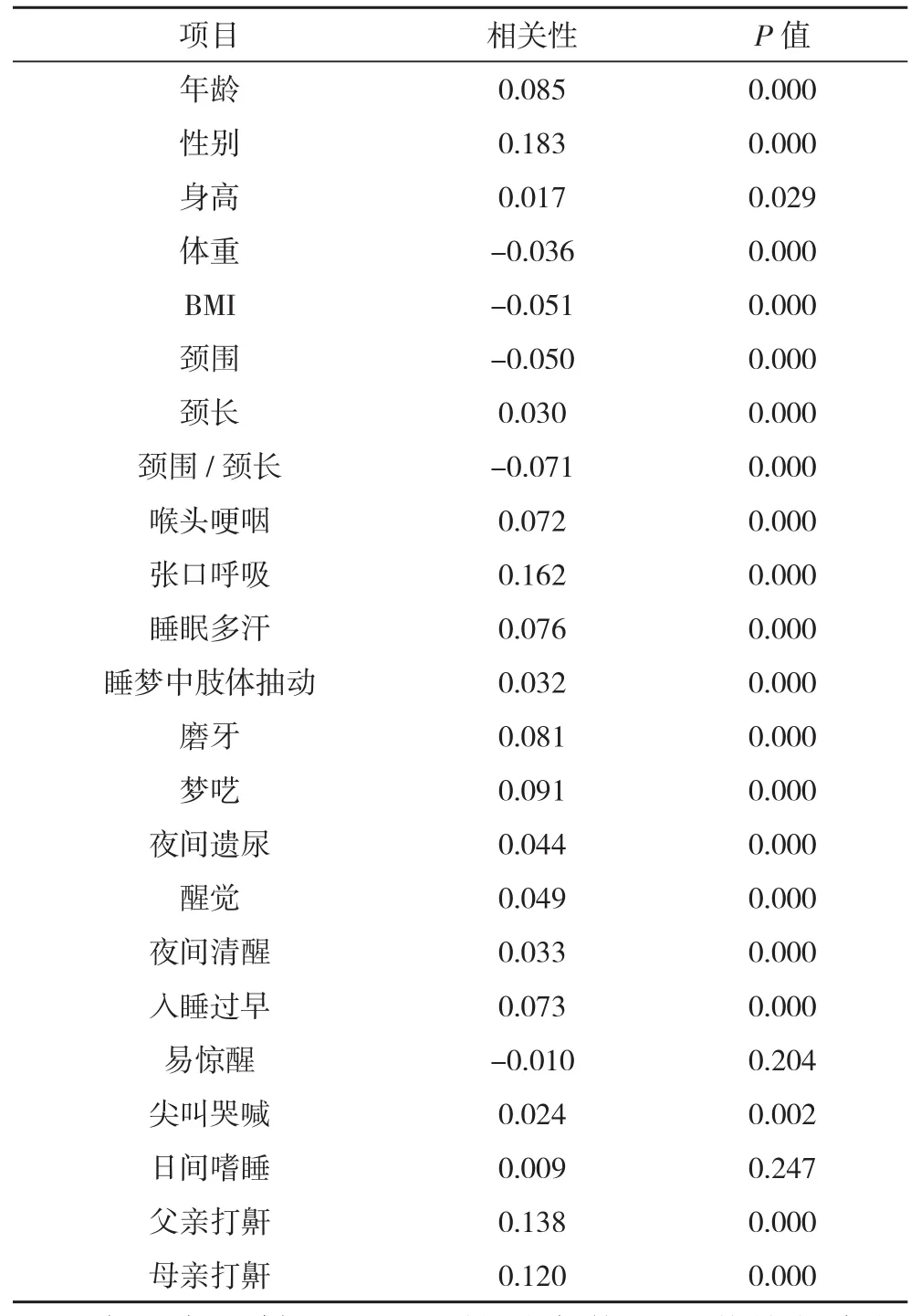
表3 相关性分析
本研究所做的调查是针对东莞地区学龄儿童的OSAHS相关症状。各种调查表调查内容有相同之处,但各有侧重[12-13]。温州采用澳大利亚悉尼大学悉尼儿童医院睡眠中心临床问卷;南京采用国家儿童睡眠状况流行性调查项目统一问卷:无锡参考国际睡眠障碍分类,以《全国18城市3~12岁儿童睡眠状况调查表》为基础制定。笔者本次调查更侧重于OSAHS症状,所以采用TuCASA调查表,并在其基础上作了部分修改,使其更能突出笔者调查的重点。
鼾症是OSAHS主要的症状之一。本研究中17 254名儿童青少年中发生鼾症4132例,发病率为23.95%。其中每周5次(含5次)以内3443例,占83.33%;每周5次以上691例,占16.67%。本研究结果提示,本市OSAHS相关症状发病率较高,高于谢娟娟等[14]报道的7.8%。
虽然病史中是否发生鼾症对危险人群的鉴别有一定意义,但单凭是否发生鼾症尚不能诊断OSAHS[15]。研究证实PSG对儿童OSAHS的诊断和治疗有决定性作用,能检查患儿睡眠结构、呼吸暂停及低通气分析、血氧饱和度变化分析等方面的记录,且数据、图像一目了然,对OSAHS患儿的分型、分度以及治疗方案起指导作用。笔者下一步拟通过PSG完善儿童青少年OSAHS的诊断,完成OSAHS发病率的调查。
[1]徐保平.儿童睡眠呼吸障碍的危害及中国研究现状[J].中国实用儿科杂志,2003,18(5):305-306.
[2]王京娜,赵志伟,何权瀛.阻塞性睡眠呼吸暂停低通气综合征及过度嗜睡与交通事故的关系[J].广东医学,2013,34(8):1259-1261.
[3]高爱武,韩丽娟,高淑磊.阻塞性睡眠呼吸暂停低通气综合征与氧化抗氧化的相关性[J].中国老年学杂志,2013,33(2):317-319.
[4]刘盛国,傅应云,何正强.阻塞性睡眠呼吸暂停低通气综合征合并哮喘106例临床分析[J].山东医药,2013,53(2):79-81.
[5] Bar A, Tarasiuk A, Segev Y, et al. The effect of adenotonsilectomy on serum insulin-like growth factor-1 and growth in children with obstructive sleep apnea syndrome[J]. J Pediatr, 1999, 135(1):76-80.
[6] Nieminen P, Lopponen T, Tolonen U, et al. Growth and biochemical markers of growth in children with snoring and obstructive sleep apnea[J]. Pediatrics,2002,109(4):e55-e60.
[7]刘大波,钟健文,陈倩,等.儿童阻塞性睡眠呼吸暂停综合症对生长激素分泌的影响[J].中华儿童保健杂志,2003,11(1):22-23.
[8]刘大波,周丽枫,钟健文,等.阻塞性睡眠呼吸暂停综合症儿童睡眠结构的改变[J].中华儿科杂志,2004,42(4):284-287.
[9] Beebe D W, Gozal D. Obstructive sleep apnea and the prefrontal cortex: towards a common prehensive model linking nocturnal upper airway obstruction to daytime cognitive and behavioral deficits[J]. Sleep Res,2002,11(1):1-16.
[10] Stewart M G, Glaze D G, Friedman E M, et al. Quality of life and sleep study findings after adenotonsillectomy in children with obstructive sleep apnea[J]. Archotolaryngol Head Neck Surg, 2005,131(4):308-314.
[11] Gozal D, Pope D W. Snoring during early childhood and academ ic perform ance at ages thirteen and fourteen years[J]. Pediatrics,2001,107(6):1394-1399.
[12]张建霞,刘兆,李湘萍,等. 三种量表用于OSAHS患者初筛预测价值的研究[J].中国实用护理杂志,2013,29(9):57-59.
[13]张俊丽,王春梅,王彦.老年人阻塞性睡眠呼吸暂停低通气综合征危险评估量表的初筛作用研究[J].中国全科医学,2013,16(4):390-391.
[14]谢娟娟,陈灏健,钱俊.无锡市3-12岁儿童睡眠状况流行病学调查[J].实用儿科临床杂志,2005,20(1):64-65.
[15] Refika E, Ayse R, Dilsad S, et al. Prevalence of snoring and symptoms of sleep-disordered breathing in primary school children in Istanbul[J]. Chest,2004,126(1):126-134.
The Epidemiologic Survey of OSAHS among Children and Adolescent in Dongguan District
DENG Hantao,HUANG Ying,LI Sheng-li.//Medical Innovation of China,2015,12(09):061-063
Objective:To survey epidemiological data of OSAHS among children and adolescent in Dongguan district. Method:The clinical data of 17 254 children and adolescent in Dongguan district were collected.Result:23.95% of children and adolescent presented OSAHS. Among 5 times a week (including 5 times) of less than 3443 cases, accounted for 83.33%;16.67% of children and adolescent who presented OSAHS snore more than five times a week. 17 254 children and adolescent were divided into snoring group(n=4142) and no snoring group(n=13 122). There were significant differences in age, sex, height, weight, BMI, neck circumference, neck length and ratio of neck circumference and neck length between two groups(P<0.05). There were no significant differences in “Easy to wake up”and “Daytime sleepiness” between two groups(P>0.05). Except for “Easy to wake up” and “Daytime sleepiness”,correlation between snoring and other factors were significant(P<0.01).Conclusion:The morbidity of OSAHS among children and adolescent in Dongguan district is high. We could pay more attention to OSAHS.
OSAHS; Epidemiology; Children; Adolescent
10.3969/j.issn.1674-4985.2015.09.020
2014-07-29) (本文编辑:蔡元元)
东莞市科技计划医疗卫生类科研一般项目(20131051010114)
①广东省东莞市人民医院 广东 东莞 523059
邓汉涛
First-author’s address:The People’s Hospital of Dongguan City, Dongguan 523059,China

