催眠放松音乐治疗对唇腭裂患者父母的心理干预疗效分析
张艳艳 龚彩霞 张晓琳 陈莹 徐静晨 哈品 李精韬 石冰
口腔疾病研究国家重点实验室 华西口腔医院(四川大学),成都 610041
唇腭裂是常见的一种先天性缺陷疾病[1]。其发病率在全球范围内为1‰~2‰,在中国为1.82‰[1-3]。这种先天畸形会给患者和家庭带来极大的精神压力和负担[4]。患儿出生之初,父母往往会出现失落、沮丧、焦虑等心理症状,即“打击综合征”(shock syndrome)[5]。研究表明,父母的心理状态是影响患儿心理、社会行为和人格的重要因素[5],唇腭裂患者的父母在患者诊疗过程中常常表现出多种负面情绪,如紧张、焦虑、自责等,这对孩子的治疗及康复是极度不利的[6-9]。因此,唇腭裂患者父母的精神心理等受到了越来越多的关注和重视。目前唇腭裂患者及其父母的心理治疗已经得到广泛认可和实施。四川大学华西口腔医院唇腭裂外科采用团体心理咨询的形式,运用绘画治疗、松弛治疗、沙盘游戏等[10]方法对患者及其父母进行心理干预,在改善治疗对象的焦虑、抑郁、社交恐惧、情绪激怒等[11-12]方面取得了一定疗效。催眠放松音乐治疗系集催眠疗法、体感震动音乐疗法、α波共振治疗、远红外热能治疗、磁片治疗为一体的治疗模式,可同时缓解和改善身心两方面症状,但目前还未应用于唇腭裂患者父母的心理干预。本研究通过随机对照试验,对比由智能音乐放松系统提供的催眠放松音乐治疗与团体心理咨询对唇腭裂患者的父母的心理干预疗效,采用SAS和SDS对患者的父母心理干预前后的心理状态进行量化评估,为临床心理治疗方法的选择提供科学依据。
1 材料和方法
1.1 研究对象及分组
选取2014年8月—2015年1月在四川大学华西口腔医院唇腭裂外科住院的66名唇腭裂患者的父母(每位患者只选择父亲或者母亲参与调查)为研究对象。纳入标准:具有唇腭裂子女的父母。排除标准:存在精神或(和)认知障碍;长时间(≥3年)服用精神类药物。
将受试对象按照入院顺序进行编号,采用随机数字表随机分为试验组和对照组,每组33名。2组对象的基本情况见表1。

表1 2组的人口学资料Tab 1 Baseline characteristics of the study population of two groups
1.2 测评工具
1.2.1 抑郁自评量表(self-rating depression scale,SDS) SDS系William W.K. Zung于1965年编制而成,为自评量表,用于衡量抑郁状态的轻重程度及其在治疗中的变化,具有良好的信度、效度与敏感性[13]。SDS由20个陈述句和相应问题的项目组成,反映抑郁状态的4组特异性症状:1)镜像性—情感性症状;2)躯体性障碍;3)精神运动性障碍;4)抑郁的心理障碍。每个项目按照症状出现的频度进行1~4级评分,其中10个为正向评分,10个为反向评分。若为正向评分题,依次评为1、2、3、4分;反向评分题则评为4、3、2、1分。20个项目的各项分数相加即得粗分(X),用粗分乘以1.25以后取整数部分,就得标准分(Y)[14]。按照中国常模结果,SDS标准分的分界值为53分,其中,53~62分为轻度抑郁状态,63~72分为中度抑郁状态,72分以上为重度抑郁状态。
1.2.2 焦虑自评量表(self-rating anxiety scale,SAS)SAS系William W.K. Zung于1971年编制,可以评定焦虑症状的轻重程度及其在治疗中的变化,具有良好的信度、效度与敏感性[13],适用于具有焦虑症状的成年人。SAS含有20个反映焦虑主观感受的项目,每个项目按症状出现的频度进行1~4级评分,其中15个为正向评分,5个为反向评分。20个项目的各项分数相加即得粗分(X),用粗分乘以1.25以后取整数部分,就得标准分(Y)。按照中国常模结果,SAS标准分的分界值为50分,其中50~59分为轻度焦虑状态,60~69分为中度焦虑状态,69分以上为重度焦虑状态[15]。
1.3 心理干预方法
试验组接受催眠放松音乐治疗,由惠诚智能音乐放松系统实施;对照组接受团体心理咨询。
催眠放松音乐治疗通过指脉传感器采集人体的生理指标信号(脉搏、心率变异性、压力指数、PNN50),有针对性地进行智能调控,使人体达到正常的心理状态。干预时间根据计算机采集信息进行智能设定(30~45 min)。
团体心理咨询由咨询师根据求询者问题的相似性或求询者自发组成咨询小组,6~8人一组,通过共同商讨、训练、引导,解决成员共同的发展或共有的心理问题。本试验中临床团体心理咨询由四川大学华西口腔医院同一名心理咨询师实施,干预时间为1.5 h。
1.4 调查方法
在心理干预前后,试验组和对照组分别采用SDS和SAS进行焦虑及抑郁状态的评估。对量表无理解障碍的调查对象采用自评式方法测评,对量表存在理解障碍的调查对象由同一调查员进行问答式测评。调查前对调查员进行统一培训,调查标准及询问方法保持一致。
1.5 分析方法
采用SPSS 16.0软件对数据进行统计学分析。试验组与对照组心理干预前后组内对比采用配对t检验,组间对比采用t检验。
2 结果
2.1 干预前后试验组与对照组SAS、SDS得分情况
干预前后试验组与对照组SAS、SDS得分情况见表2。1)焦虑状态比例:试验组干预前为27.27%(9/33),干预后为21.21%(7/33),并且干预后无重度焦虑状态受试者;对照组干预前为15.15%(5/33),干预后为12.12%(4/33)。2)抑郁状态比例:试验组干预前为42.42%(14/33),干预后为36.36%(12/33),其中绝大部分受试者标准得分均有降低;对照组干预前为36.36%(12/33),干预后为39.39%(13/33)。

表2 干预前后试验组与对照组SAS、SDS得分情况Tab 2 SAS and SDS scores of test group and control group before and after treatment n/%
2.2 干预前后试验组与对照组SAS、SDS得分比较
干预前后试验组与对照组SAS、SDS得分比较见表3。1)干预前,试验组与对照组的SAS、SDS得分无统计学差异(t=-1.331,P>0.05;t=-1.402,P>0.05);干预后,2组的SAS、SDS得分也无统计学差异(t=-0.295,P>0.05;t=0.344,P>0.05)。2)与干预前相比,干预后试验组的SAS、SDS得分均明显降低(t=2.855,P<0.01;t=2.777,P<0.01),对照组的SAS得分明显降低(t=1.831,P<0.05),但SDS得分未见明显变化(t=0.909,P>0.05)。
试验组与对照组SAS和SDS得分降低值的比较见表4。1)干预后SDS得分的降低比例:试验组为75.76%(25/33),对照组为60.61%(20/33),试验组高于对照组(P<0.05)。2)干预后SAS得分的降低比例:试验组为78.79%(26/33),对照组为69.70%(23/33),试验组高于对照组(P<0.05)。
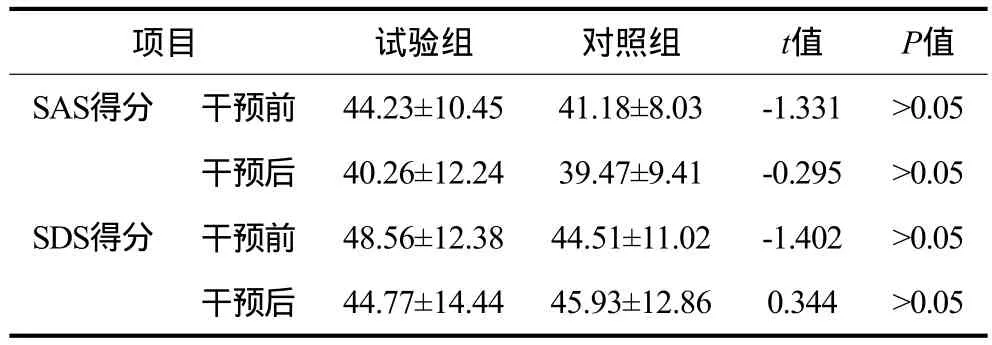
表3 干预前后试验组与对照组SAS、SDS得分比较Tab 3 Comparison of SAS and SDS scores of test group and control group before and after treatment
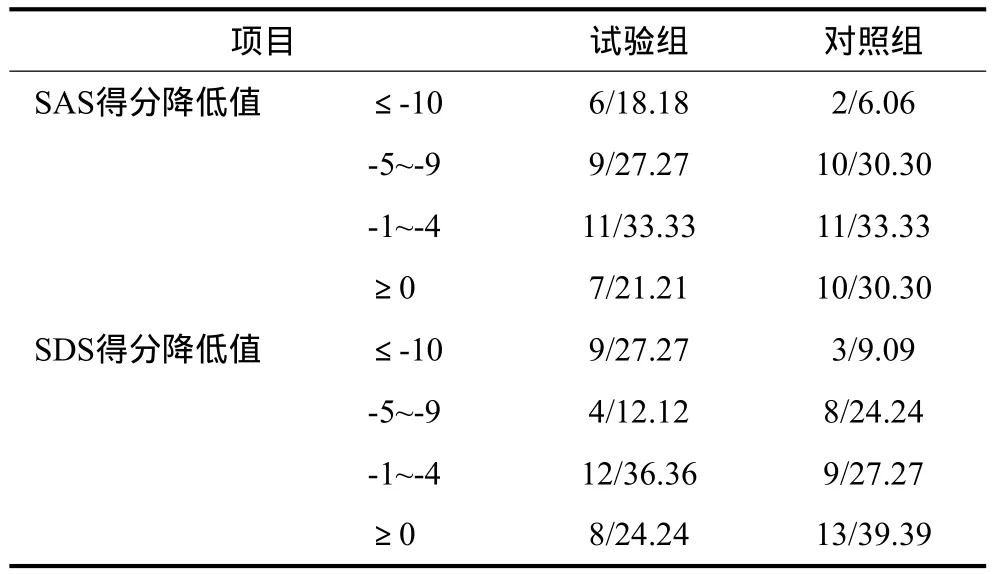
表4 试验组与对照组SAS和SDS得分降低值的比较Tab 4 Comparison of decreasing of SAS and SDS of test group and control group n/%
3 讨论
体感震动音乐治疗通过体感音响设施,使人在聆听音乐的同时,身体也能感受到音乐声波的振动,强化人体对音乐的感知,从而提高音乐治疗的效果。Wigram等[16]及刘伟等[17]研究表明,体感振动音乐治疗具有明显的放松心身作用,可改善疲劳、失眠、肌肉紧张、焦虑、抑郁等症状,对于调整心理状态、改善情绪具有显著疗效。催眠疗法是指心理咨询师运用暗示诱导技术将来访者诱导进入催眠状态,从而进行诊断和治疗等活动的心理咨询方法。李树宏[18]研究显示,催眠疗法对心理问题和恐惧症、抑郁症、焦虑症等都有很好的治疗效果。本试验旨在研究以上方式综合应用的催眠放松音乐治疗系统在缓解研究对象焦虑、抑郁状态的疗效。
催眠放松音乐治疗不仅考虑到被干预者的精神心理状态,通过信息反馈自动调节干预方式(如音乐旋律、震动频率、温度、波长等),同时还具有生理指标(压力指数、脉搏指数、心率变异率、PNN50等)实时监测的功能,指导治疗师及时发现并调整心理干预策略。
本研究结果显示,心理干预后,试验组的SAS及SDS得分均明显降低(P<0.01),表明催眠放松音乐治疗对降低研究对象的焦虑、抑郁状态有显著疗效;对照组SAS得分明显降低(P<0.05),该结果与王杨洋等[19]、Davis等[20]研究结果相同,但SDS得分未见明显变化(P>0.05),与王杨洋等[19]、Broder[21]的研究结果不同,这可能与所使用量表不同及研究对象有差异有关。试验组干预后SDS得分的降低比例明显高于对照组(试验组75.76%,对照组60.61%),SAS得分的降低比例上也明显高于对照组(试验组78.79%,对照组69.70%)。
综上,催眠放松音乐治疗较团体心理咨询在降低唇腭裂患者父母的焦虑及抑郁状态得分方面具有更佳的疗效。另外,催眠放松音乐治疗为计算机控制,临床实施便捷,操作方便,治疗时间短,治疗效果显著,能在唇腭裂患者父母的心理干预中发挥更好的疗效,适合临床使用及推广。
[1]Wehby GL, Cassell CH. The impact of orofacial clefts on quality of life and healthcare use and costs[J]. Oral Dis, 2010,16(1):3-10.
[2]Mossey PA, Little J, Munger RG, et al. Cleft lip and palate[J]. Lancet, 2009, 374(9703):1773-1785.
[3]Harville EW, Wilcox AJ, Lie RT, et al. Epidemiology of cleft palate alone and cleft palate with accompanying defects[J]. Eur J Epidemiol, 2007, 22(6):389-395.
[4]Marcusson A, Akerlind I, Paulin G. Quality of life in adults with repaired complete cleft lip and palate[J]. Cleft Palate Craniofac J, 2001, 38(4):379-385.
[5]郑雷蕾, 郑谦, 石冰, 等. 唇腭裂患儿家长的心理分析[J].华西口腔医学杂志, 2005, 23(6):489-491.
[6]Nelson PA. Qualitative approaches in craniofacial research[J]. Cleft Palate Craniofac J, 2009, 46(3):245-251.
[7]Lv R, Wu L, Jin L, et al. Depression, anxiety and quality of life in parents of children with epilepsy[J]. Acta Neurol Scand, 2009, 120(5):335-341.
[8]Byrnes AL, Berk NW, Cooper ME, et al. Parental evaluation ofinforming interviews for cleft lip and/or palate[J]. Pediatrics, 2003, 112(2):308-313.
[9]Pelchat D, Lefebvre H, Proulx M, et al. Parental satisfaction with an early family intervention program[J]. J Perinat Neonatal Nurs, 2004, 18(2):128-144.
[10]龚彩霞, 郑谦, 石冰. 唇腭裂患儿家长心理治疗前后的量表分析及评估[J]. 华西口腔医学杂志, 2011, 29(1):36-38.
[11]胡佩诚. 心理治疗[M]. 北京: 人民卫生出版社, 2007:5-6.
[12]郭念锋. 心理咨询师. 二级[M]. 北京: 民族出版社, 2005:86.
[13]汪向东. 心理卫生评定手册[J]. 中国心理卫生杂志, 2003,17(2):92-105.
[14]Zung WW. The Depression Status Inventory: an adjunct to the Self-Rating Depression Scale[J]. J Clin Psychol, 1972,28(4):539-543.
[15]Zung WW. A rating instrument for anxiety disorders[J]. Psychosomatics, 1971, 12(6):371-379.
[16]Wigram T, Dileo C. Music vibration and health[M]. New Jersey: Jeffrey Books, 1997:30-40.
[17]刘伟, 孔晶, 韩标, 等. 体感振动音乐放松疗法改善亚健康状态身心症状的临床对照研究[J]. 中国康复医学杂志,2006, 21(11):1008-1011.
[18]李树宏. 心理咨询中催眠疗法的用途及实施步骤[J]. 校园心理, 2012, 10(6):406-408.
[19]王杨洋, 信燕华. 早期心理干预对唇腭裂患儿父母的影响[J]. 华西口腔医学杂志, 2013, 31(4):372-374.
[20]Davis K, Gavidia-Payne S. The impact of child, family, and professional support characteristics on the quality of life in families of young children with disabilities[J]. J Intellect Dev Disabil, 2009, 34(2):153-162.
[21]Broder HL. Psychological research of children with craniofacial anomalies: review, critique, and implications for the future[J]. Cleft Palate Craniofac J, 1997, 34(5):402-404.

