TCT HPV-PCR及阴道镜下宫颈活检对宫颈疾病筛查的应用实效性
陈素琴
TCT HPV-PCR及阴道镜下宫颈活检对宫颈疾病筛查的应用实效性
陈素琴
目的 探讨TCT、HPV-PCR及阴道镜下宫颈病理活检对宫颈疾病筛查的应用实效性。方法 701例宫颈癌筛查妇女,分别应用TCT、HPV-PCR及阴道镜检查方式,观察三种检测方法的效果。结果 经过TCT检验后,ASCUS、ASCUS-H、LSIL、HSIL、SCC的阳性率,分别为12.82%、26.92%、64.29%、100%、100%。142例患者经过HPV-DNA荧光定量PCR分析后,炎症反应中,6/11+、16/18+的阳性率分别为10.71%(6/56)、3.57%(2/82),比较分析,差异有统计学意义(P<0.05);ASCUS(含ASCUS-H)中,6/11+、16/18+阳性率分别为10%(5/50)、 5%(2/50),比较分析,差异有统计学意义(P<0.05);CIN I中,6/11+的感染率为35.48%(11/31),16/18+的感染率为9.68%(3/31),比较分析,差异有统计学意义(P<0.05)。经TCT检查后,ASCUS、LSIL患者中第1次组织活检时出现漏检,漏诊率分别为6.45%、20%。结论 TCT、HPV-PCR及阴道镜下均为子宫颈病变早期诊断的较好选择,各有优势。
TCT HPV-PCR 阴道镜 宫颈疾病
宫颈癌是常见的癌症之一,是人体生殖道的三大恶性肿瘤之一[1]。液基薄层细胞学检测(TCT)是一种具有信息量大、背景清楚等特点的检测方法[2]。研究表明,女性发生宫颈癌的首要因素是人乳头状瘤病毒(HPV)感染,临床上常用HPV-PCR荧光定量分析区分HPV感染的低危险及高危险亚型。电子阴道镜对宫颈病变的范围、类型等能够起到一定的检测效果。作者自2013年4月至2014年4月对本院接受宫颈癌筛查的妇女701例,采用三种检测方法,为临床提供参考。
1 临床资料
1.1 一般资料 2013年4月1日至2014年4月30日本院接受宫颈癌筛查妇女701例,年龄20~63岁,平均年龄(31.1±5.2)岁。诊断标准:⑴均有性生活史。⑵无宫颈锥切与子宫切除病史及盆腔放射治疗史。⑶均不伴有急性生殖道炎症。阴道镜活检的条件是对于>非典型性鳞状上皮细胞(ASCUS)病变及炎症性反应后需要行活检的患者。HPV-PCR检测的条件是经病理活检后显示为阳性、经TCT检测后患者的细胞有空泡结构。
1.2 方法 (1)TCT检查方法:患者采用TCT检查后,采用TBS分级系统对患者行细胞学分类及判断,而细胞学异常反应包括非典型鳞状上皮细胞(ASCUS-H)、低度鳞状上皮内瘤变(LSIL)、鳞癌(SCC)、高度鳞状上皮内瘤变(HSIL)。(2)HPV-PCR检查方法:按照试剂说明操作,引物为试剂盒自带。PCR的扩增条件如下:以93℃2min预变性,93 ℃为45s,55℃为60s,一共进行10个循环;93℃为30s,55℃为45s,进行30个循环。经过检测后,超过500拷贝的混着检测为阳性。(3)宫颈病理检查方法:采取多点或在病变最严重的部位获取组织,由2名主任病理医师判断,其中包含慢性炎症、慢性炎症伴鳞状上皮增生,CIN I、CIN I~II 、CIN II~III、浸润癌。
1.3 统计学方法 采用Spss17.0软件。数据用t和χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 201例TCT检查结果与组织活检病理结果比较 见表1。
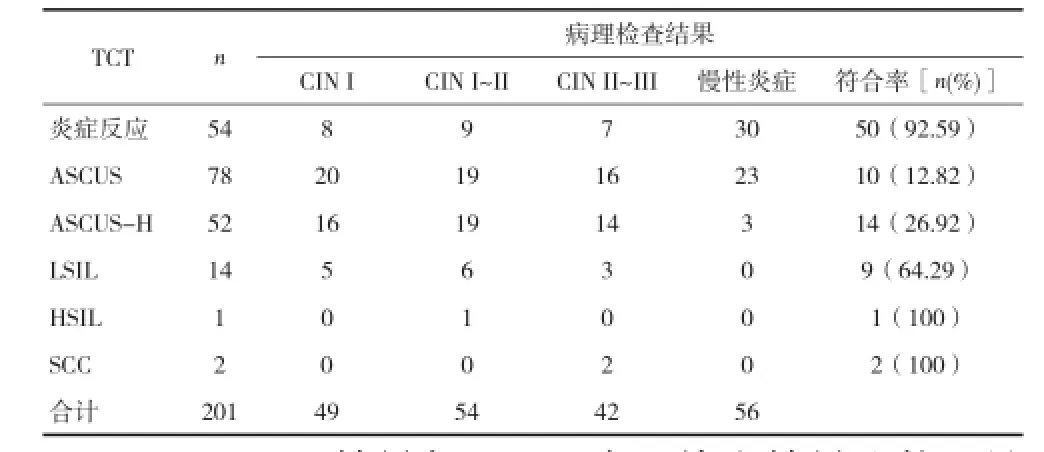
表1 201例TCT检查结果与组织活检病理结果比较(n)
2.2 HPV-PRC 结果与TCT、病理检查结果比较 见表2。
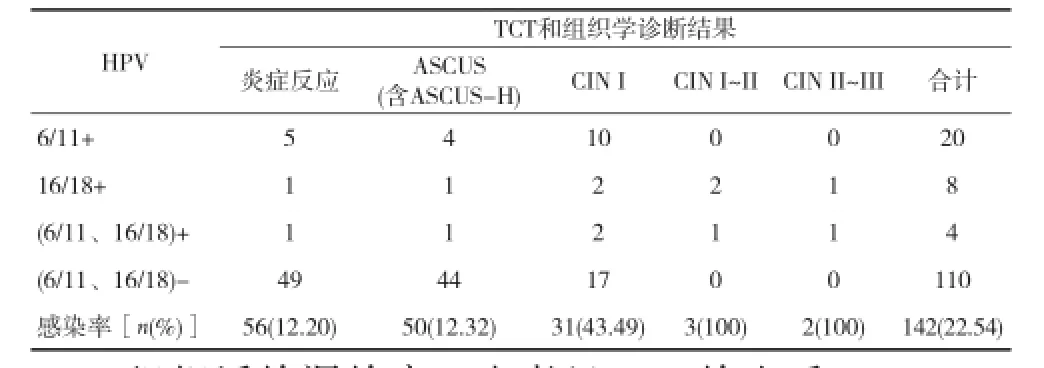
表2 HPV-PRC 结果与TCT、病理检查结果比较(n)
2.3 组织活检漏检率 患者经TCT检查后,ASCUS、LSIL患者中第1 次组织活检时,出现漏检,漏诊率分别为6.45%、20%。见表3。
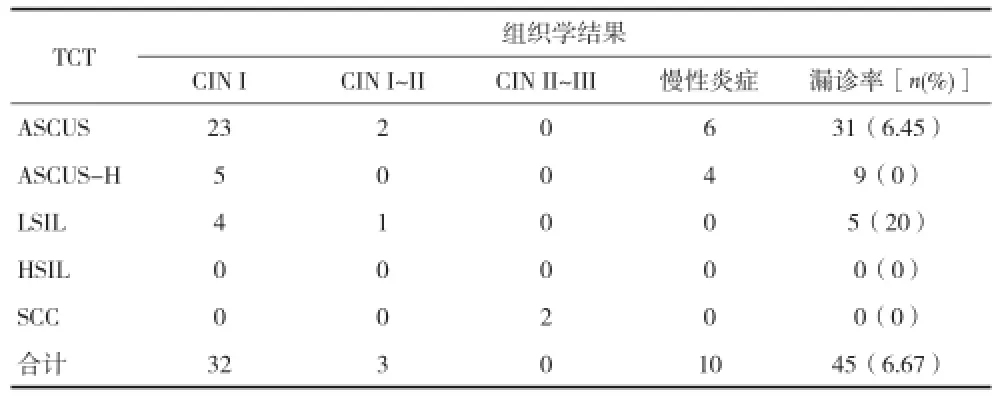
表3 组织活检漏检率(n)
3 讨论
目前,随着女性过早开始性生活、HPV感染及自我保护意识不足等,我国宫颈疾病发生率明显升高[3]。美国癌症学会对宫颈癌普查的建议,性生活>3年,女性就应开始进行宫颈癌普查。宫颈癌患者的前期症状通常为宫颈疾病,因其长期反复发作后,才确诊为宫颈癌。宫颈癌常会因患者个体的差异,早期症状不明显,因此,对宫颈疾病进行检查及筛选,并及时治疗是降低宫颈癌发生率的有效预防措施。TCT检查可以制成薄片,被检细胞的结构更为清楚,异常的细胞也更易发现[4]。同时TCT检查的背景更清晰,观察性能及准确性更高,且成本更低,易被患者采纳。本资料表明,TCT检查对于LSIL的符合率为64.29%,而在HSIL、SCC的符合率均为100%,表明TCT检查对于宫颈上皮内低度和高度瘤变的敏感程度可以得到很好的提高性能。
研究表明,HPV感染是宫颈癌等疾病的主要致病原因,一旦发生HPV感染,宫颈癌发生率将高达250倍[5]。本资料表明,HPV的感染率为22.54%,随着宫颈疾病的严重程度的上升,HPV的感染率逐渐升高。有研究认为,TCT技术对于上皮内瘤变患者均需对HPV进行检查[6,7]。对于TCT及HPV检查,通常以组织活检的方式作为评判标准进行评价,但值得注意的是,阴道镜下进行组织活检也有一定的漏诊率[8,9]。本资料表明,对患者进行第1次宫颈组织活检的漏诊率为6.45%,而这些漏诊的患者通常发生在TCT诊断为级别低的患者中,其原因主要是由于病理活检多在阴道镜下取材,若获取时,医生经验较少或阴道镜还不能识别病变部位时,难以取得正确的样本,最终发生漏诊。
综上所述,TCT、HPV-PCR及阴道镜下均为子宫颈病变早期诊断的较好选择,各有优势,取长补短方可提高宫颈癌的检测率。
1 Arbyn M, Castellsagué X, de Sanjosé S, et al. Worldwide burden of cervical cancer in 2008. Ann Oncol,2011,22(12):2675~2686.
2 Chen H, Shu HM, Chang ZL, et al. Efficacy of Pap test in combination with ThinPrep cytological test in screening for cervical cancer . Asian Pac J Cancer Prev,2012,13(4):1651~1655.
3 王飞雪.不同方案进行宫颈癌筛查的临床应用价值.中国妇幼保健,2014,29(10):1503~1504.
4 He S, Wang GL, Zhu YY, et al. Application of the CellDetect® staining technique in diagnosis of human cervical cancer . Gynecol Oncol,2014,132(2):383~388.
5 Ronco G, Dillner J, Elfström KM, et al. Efficacy of HPV-based screening for prevention of invasive cervical cancer: follow-up of four European randomised controlled trials . Lancet,2014,383(9916):524~532.
6 郑寰宇,马冬,李鸥,等.液基细胞学联合HPV分型检测在妊娠合并宫颈上皮内瘤变患者的应用. 中国肿瘤临床,2013,40(7):395~397.
7 郑寰宇,何世东,李鸥,等.HPV分型检测在妊娠合并宫颈上皮内瘤变患者中的应用. 中国妇幼保健,2010,25(33):4842~4844.
8 高巍,卢丹,郑萍.阴道镜下活检对诊断TCT异常者宫颈病变的临床价值. 中国妇幼保健,2011,26(22):3501~3503.
9 张国萃,杨育生.宫颈病变的液基细胞学筛查与阴道镜活检病理对比分析. 苏州大学学报(医学版),2011,31(6):1006~1008.
311300 浙江省临安人民医院产科

