新诊断2型糖尿病合并非酒精性脂肪肝患者血浆内脂素及视黄醇结合蛋白4的表达水平及其与胰岛素抵抗的关系
王慧慧 闫晓光 马佳妮 张海军 孙 哲
黑龙江省齐齐哈尔市第一医院内分泌二科,黑龙江齐齐哈尔 161000
新诊断2型糖尿病合并非酒精性脂肪肝患者血浆内脂素及视黄醇结合蛋白4的表达水平及其与胰岛素抵抗的关系
王慧慧 闫晓光 马佳妮 张海军 孙 哲
黑龙江省齐齐哈尔市第一医院内分泌二科,黑龙江齐齐哈尔 161000
目的探讨新诊断2型糖尿病(T2DM)合并非酒精性脂肪肝(NAFLD)者血浆内脂素(Visfatin)和视黄醇结合蛋白4(RBP4)表达水平、两者相关性及其与胰岛素抵抗(IR)的关系。 方法选取2010年10月~2014年8月在黑龙江省齐齐哈尔市第一医院就诊的新诊断T2DM合并NAFLD患者50例(T2DM合并NAFLD组)、不伴脂肪肝的T2DM患者30例(T2DM组)、单纯NAFLD患者(NAFLD组)及正常体检者(NC组)各30例为研究对象。测定各组空腹血糖、血脂、空腹血浆胰岛素、Visfatin和RBP4水平;计算胰岛素抵抗指数(HOMA-IR)及胰岛β细胞功能指数(HOMA-β);探讨Visfatin和RBP4与HOMA-IR、HOMA-β、三酰甘油(TG)、体重指数(BMI)、胰岛素敏感指数(ISI)的相关性。 结果①T2DM合并NAFLD组血浆Visfatin及RBP4水平均显著高于NC组(P<0.05)。T2DM合并NAFLD组、T2DM组、NAFLD组Visfatin、RBP4比较,差异均无统计学意义 (P>0.05)。②相关性分析显示,Visfatin与TG(r=0.472,P<0.05)、BMI(r=0.221,P<0.01)、HOMA-IR(r=0.369,P<0.01)呈正相关,与ISI(r=-0.276,P<0.01)和HOMA-β(r=-0.470,P<0.01)呈负相关;RBP4与TG(r=0.411,P<0.01)、BMI(r=0.217,P<0.01)、HOMA-IR(r=0.361,P<0.01)呈正相关,与ISI(r=-0.271,P<0.01)和HOMA-β(r=-0.469,P<0.01)呈负相关。③多元逐步回归分析发现,RBP4为影响Visfatin最显著因素,常数项为零;Visfatin、TG为影响RBP4的最显著因素,常数项为0.216。 结论血浆Visfatin水平的升高,可能与拮抗体内导致IR的因素、改善ISI、调节血脂代谢等作用有关。RBP4水平升高可能参与了IR及T2DM的发生、发展。
2型糖尿病;非酒精性脂肪肝;内脂素;视黄醇结合蛋白4;胰岛素抵抗
目前认为胰岛素抵抗 (insulin resistance,IR)是2型糖尿病(type 2 diabetes mellitus,T2DM)发生、发展的重要机制之一,其发生是由多因素共同决定的。近年研究发现脂肪组织是IR发生的重要部位,其分泌的多种脂肪因子在IR发生发展中起着关键性作用[1]。IR时内脏脂肪动员远多于皮下脂肪。在肥胖、T2DM情况下肝脏具有储存大量脂质的能力,腹型肥胖造成内脏脂肪的分解活性增加,同时肝脏是脂肪代谢的重要器官。因此研究内脏脂肪因子与NAFLD的关系有可能进一步阐明IR的机制。内脂素(Visfatin)和视黄醇结合蛋白4(retinol binding protein 4,RBP4)为新近发现的内脏脂肪因子,其与IR之间尤其与合并非酒精性脂肪肝病者的关系尚不明确,本研究将进行初步探讨。
1 资料与方法
1.1 一般资料
选取2010年10月~2014年8月在齐齐哈尔市第一医院内分泌科就诊的新诊断T2DM合并非酒精性脂肪肝患者50例(T2DM+NAFLD组),伴脂肪肝2型糖尿病组 (T2DM组)30例,单纯非酒精性脂肪肝者(NAFLD组)及正常体检者(NC组)各30例。纳入标准:①病程<1年,符合1999年WHO糖尿病诊断标准;②起病年龄>25岁;③入组前均未使用任何降脂及降糖药等药物治疗。严格按照中华肝脏病学会脂肪肝和酒精性肝病学组《非酒精性脂肪肝诊断标准》中脂肪肝的诊断标准选取研究对象。排除标准:①饮酒史或饮酒折合酒精量<40 g/周的患者;②药物性肝病、病毒性肝炎、Wilson病、自身免疫性肝病和全胃肠外营养、严重的感染及糖尿病急性并发症等患者;③具有使用地塞米松等激素治疗、肺脓肿、急性肺炎、风湿性关节炎等影响内脂素水平测定的因素的患者。
1.2 研究方法
1.2.1 临床资料收集 空腹10 h后于次日清晨空腹采集肘静脉血测定空腹血糖(FPG)、血脂、空腹血浆胰岛素(FIns)等指标,另取一份血离心后存入-70℃冰箱,用于血清Visfatin和RBP4的测定。
1.2.2 检测方法 血糖、血脂等采用日本OLYMPUS公司AU-2700全自动生化分析仪进行检测;血浆FIns使用德国罗氏全自动电化学发光法检测,试剂盒购于德国罗氏公司,批内CV<2.0%,批间CV<2.5%;采用酶联免疫吸附试验测定血浆Visfatin和RBP4水平,试剂盒为美国R&D公司生产由上海沪尚生物科技有限公司提供。Visfatin:批内CV<5%,批间CV<14%;RBP4:批内CV<6%,批间CV<11%。
胰岛素抵抗指数(HOMA-IR)=FPG×FIns/22.5;胰岛素敏感指数(ISI)的计算按李光伟[2]教授公式ISI=1/ FIns×FPG,胰岛β细胞功能指数(HOMA-β)=FIns×20/(FPG-3.5);以上两个指标均非正态分布,分析时取其自然对数,转换为接近正态分布,以便进行比较。
1.3 统计学方法
采用SPSS 17.0统计学软件进行数据分析,计量资料数据用均数±标准差()表示,组间两两比较采用LSD-t检验;采用Spearman相关分析及多元线性逐步回归分析各指标间的相关性;以P<0.05为差异有统计学意义。
2 结果
2.1 各组间一般资料比较
各组年龄、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇比较,差异均无统计学意义(P>0.05)。T2DM合并NAFLD组的体重指数(BMI)较T2DM组、NAFLD组、NC组高,差异均有统计学意义 (P<0.05);T2DM合并NAFLD组的ISI低于T2DM组、NAFLD组及NC组(P<0.05);T2DM合并NAFLD组及T2DM组的FPG、FIns、IR均较NAFLD组及NC组升高,差异均有统计学意义(P<0.05);T2DM合并NAFLD组的FIns与T2DM组比较,差异有统计学意义 (P<0.05),而HOMA-β较NAFLD组、NC组低,差异均有统计学意义(P<0.05)。见表1。
各组间Visfatin水平比较:T2DM合并NAFLD组、T2DM组、NAFLD组均明显高于NC组 (P<0.05)。但T2DM合并NAFLD组、T2DM组、NAFLD组组间两两比较,差异均无统计学意义(P>0.05)。各组间RBP4水平比较:T2DM合并NAFLD组高于T2DM组、NAFLD组及NC组(P<0.05),同时T2DM组、NAFLD组RBP4水平较NC组升高 (P<0.05),T2DM组与NAFLD组两组间比较差异无统计学意义(P>0.05)。见表1。
2.2 Visfatin、RBP4与其他因素的Spearman相关性分析
Visfatin与BMI(r=0.221、P<0.05)、三酰甘油(TG)(r=0.472、P<0.01)、HOMA-IR(r=0.369、P<0.05)、RBP4(r=0.663)、P<0.01)均呈正相关,与HOMA-β(r=-0.470、P<0.01)、ISI(r=-0.276、P<0.01)呈负相关。RBP4与BMI(r=0.217、P<0.05))、TG(r=0.411、P<0.01)、HOMA-IR(r=0.361、P<0.05)、Visfatin(r=0.663、P<0.01)呈正相关,与HOMA-β(r=-0.469、P<0.01)、ISI(r=-0.271、P<0.01)呈负相关。见表2。
表1 各组一般资料及临床指标比较()
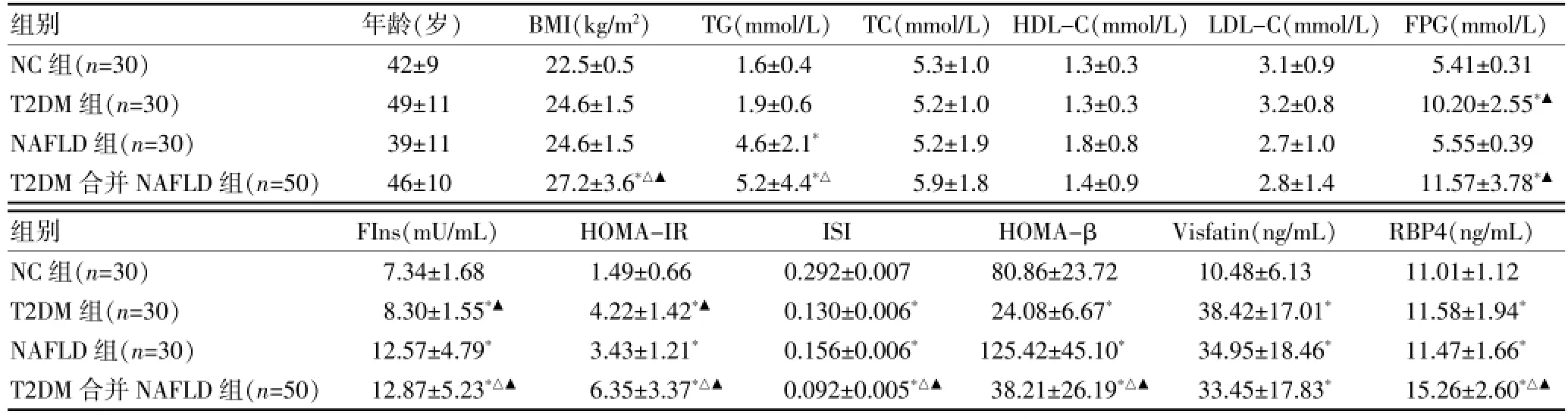
表1 各组一般资料及临床指标比较()
注:与NC组比较,*P<0.05;与T2DM组比较,△P<0.05;与NAFLD组比较,▲P<0.05;BMI:体重指数;TG:三酰甘油;HDL-C:高密度脂蛋白胆固醇;TC:总胆固醇;LDL-C:低密度脂蛋白胆固醇;FIns:空腹血浆胰岛素;FPG:空腹血糖;HOMA-IR:胰岛素抵抗指数;HOMA-β:胰岛β细胞功能指数;ISI:胰岛素敏感指数;Visfatin:内脂素;RBP4:视黄醇结合蛋白4;T2DM:2型糖尿病
组别 年龄(岁) BMI(kg/m2) TG(mmol/L) TC(mmol/L) HDL-C(mmol/L)LDL-C(mmol/L) FPG(mmol/L)NC组(n=30)T2DM组(n=30)NAFLD组(n=30)T2DM合并NAFLD组(n=50)42±9 49±11 39±11 46±10 22.5±0.5 24.6±1.5 24.6±1.5 27.2±3.6*△▲1.6±0.4 1.9±0.6 4.6±2.1*5.2±4.4*△5.3±1.0 5.2±1.0 5.2±1.9 5.9±1.8 1.3±0.3 1.3±0.3 1.8±0.8 1.4±0.9 3.1±0.9 3.2±0.8 2.7±1.0 2.8±1.4 5.41±0.31 10.20±2.55*▲5.55±0.39 11.57±3.78*▲组别 FIns(mU/mL)HOMA-IR ISI HOMA-βVisfatin(ng/mL) RBP4(ng/mL)NC组(n=30)T2DM组(n=30)NAFLD组(n=30)T2DM合并NAFLD组(n=50)7.34±1.68 8.30±1.55*▲12.57±4.79*12.87±5.23*△▲1.49±0.66 4.22±1.42*▲3.43±1.21*6.35±3.37*△▲0.292±0.007 0.130±0.006*0.156±0.006*0.092±0.005*△▲80.86±23.72 24.08±6.67*125.42±45.10*38.21±26.19*△▲10.48±6.13 38.42±17.01*34.95±18.46*33.45±17.83*11.01±1.12 11.58±1.94*11.47±1.66*15.26±2.60*△▲
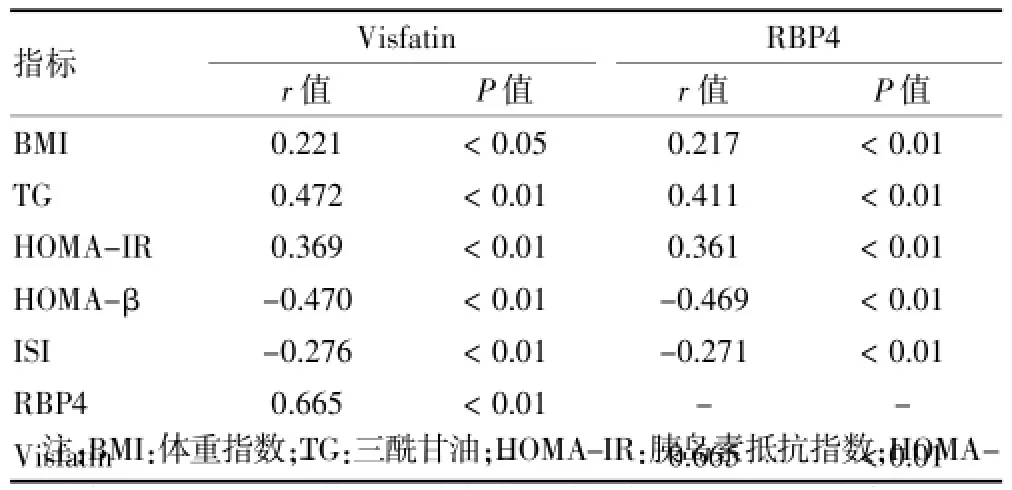
表2 Visfatin、RBP4与其他指标的相关性分析
2.3 Visfatin、RBP4与观察指标的多元回归分析
分别以Visfatin、RBP4为应变量,BMI、TG、FPG、HOMA-IR、ISI、HOMA-β、RBP4为自变量,进行多元逐步回归分析,RBP4为影响Visfatin最显著因素,常数项为零;Visfatin、TG为影响RBP4的最显著因素,常数项为0.216。
3 讨论
大部分研究显示,T2DM患者血浆Visfatin水平的升高是由于内脂素可通过与胰岛素受体结合发挥类胰岛素样的降血糖作用所致,在机体胰岛素不足情况下的一种代偿性反应[2]。研究发现[3-4],内脂素可由被激活的单核细胞、淋巴细胞及中性粒细胞分泌,在肝脏、骨骼肌中均有表达。目前的研究表明,肥胖、糖尿病均为慢性低度炎症性疾病,因此Visfatin水平的升高还可能与其充当炎症介质的角色有关[5-8]。本研究结果显示,T2DM合并NAFLD组、T2DM组、NAFLD组 Visfatin水平均明显高于NC组,与Dogru等[5]的研究结果一致。由于本研究选取的样本均为新诊断T2DM,主要以IR为主,伴或不伴胰岛素缺乏,Visfatin的升高可能与改善ISI及类胰岛素样降糖作用均有关。同时本研究还发现Visfatin在NAFLD组也有升高,此时并无高血糖影响,故推测此时Visfatin的升高与ISI有关而与类胰岛素样的作用无关。RBP4可由脂肪组织分泌,现有研究已证实其可通过干预胰岛素受体的IRS1-Ras-MAPK信号传导通路,从而参与胰岛素抵抗[9-10],T2DM、肥胖患者均存在不同程度的IR,解释了本研究所示T2DM合并NAFLD组、T2DM组、NAFLD组RBP4水平升高机制。同时本研究发现Visfatin和RBP4呈显著正相关。Samal等[2]对Visfatin和多种组织细胞进行培养后发现,胰岛素受体、胰岛素受体底物-1(IRS-1)和IRS-2的酪氨酸磷酸化作用增强,同时还影响磷脂酰肌醇3-激酶和IRS-1、IRS-2的结合,激活蛋白激酶B信号转导通路,提示其使酪氨酸磷酸化作用增强可能也是Visfatin改善胰岛素敏感性的机制之一。RBP4主要通过依赖视黄醇机制影响ISI,血清RBP4减少则可改善ISI和血糖稳态[11-13]。Ost等[10]研究亦发现,RBP4可阻止胰岛素刺激的IRS-1的307位的丝氨酸磷酸化,也可以相应地增加IRS-1酪氨酸磷酸化的半数有效浓度,阻止ERK1/2的磷酸化,参与IR,影响胰岛素敏感性。Visfatin与RBP4均能通过相应途径影响IRS-1的生物效能,参与IR,且本研究结果显示Visfatin为RBP4的独立影响因素,支持此观点。
内脏脂肪堆积、高血糖是致使Visfatin、RBP4的高表达的直接成因,通过其水平升高可能参与调节血糖、影响ISI及胰岛功能的作用[14-21]。T2DM合并NAFLD组AST水平较单纯脂肪肝组高,表明糖尿病合并脂肪肝时造成的肝细胞损害较单纯脂肪肝时严重,糖尿病引起的一些病理生理改变可能加重各组织、器官损害,因此有必要对合并有脂肪肝的糖尿病患者在积极降糖的同时,针对脂肪肝采取相应的干预措施。
[1]KershawEE,PliterJS.Adiposetissueasanendocrineorgn[J]. J Clin Endocrinol Metal,2004,89(6):2548-2556.
[2]Samal B,Sun Y,Stearns G,et al.Cloning and characterization of the cDNA encoding a novel human pre-B-cell colony enhancing factor[J].Mol Cell Biol,1994,14(2):1431-1437.
[3]Fukuhara A,Matsuda M,Nishizawa M,et al.Visfatin:a protein secreted by visceral fat that mimics the effects of insulin[J].Science,2005,307(5708):426-430.
[4]Jia SH,Li Y,Parodo J,et al.Pre-B-cell colony-enhancing factor inhibits neutrophil apoptosis in experimental inflammation and clinical sepsis[J].J Clin invest,2004,113(9):1318-1327.
[5]Dogru T,Sonmez A,Tasci I,et al.Plasma visfatin levels in patients with newly diagnosed and untreated type 2 diabetes mellitus and impaired glucose tolerance[J].Diabetes Res Clin Pract,2007,76(1):24-29.
[6]吴成稳,高建伟,周志强,等.人股动脉粥样硬化并高血压患者血浆脂质运载蛋白型前列腺素D合成酶和内脂素水平的变化[J].中华实验外科杂志,2014,31(12):2712-2714.
[7]韩宝玲.2型糖尿病患者危险因素与心血管疾病相关性研究进展[J].中国医药,2014,9(1):139-140.
[8]吴铿,涂焰明,游琼,等.柚皮苷对糖尿病心肌病大鼠心肌组织核因子κB炎症信号通路的影响[J].中国医药,2013,8(3):295-297.
[9]黄福华,王滢,赵祥海,等.晚期糖基化终产物受体基因多态性与肥胖的关联研究[J].北京生物医学工程,2013,32(3):291-295.
[10]Ost A,Danielsson A,Lidén M,et al.Retinol binding protein-4 attenuates insulin induced phosphorylation of IRS1 and RK1/2 in primary human adipocytes[J].FASEB J,2007,21(13):3696-3704.
[11]李芳芳,张黎军,田海军,等.胰岛素抵抗大鼠血清淀粉样蛋白A、视黄醛结合蛋白4、肝脏抵抗素样分子α的表达及吡格列酮的干预作用[J].中华糖尿病杂志,2015,(3):161-165.
[12]吴海娅,贾伟平,魏丽,等.肥胖及2型糖尿病患者血清视黄醇结合蛋白4水平的变化及其临床意义[J].中华内分泌代谢杂志,2006,22(3):290-293.
[13]孙玉秀,鲁云霞,王朝红,等.视黄醇结合蛋白4与胰岛素抵抗及2型糖尿病关系研究进展[J].山东医药,2014,54(12):87-89,93.
[14]付鑫,张彦红,张继红,等.视黄醇结合蛋白4在动脉粥样硬化中的作用机制[J].中国老年学杂志,2013,33(23):5924-5926.
[15]Koistinen HA,Remitz A,Gylling H,et al.Dyslip idemia and a reversible decrease in insulinsensitivity induced by therapy with 132-cis-retinoic acid [J].Diabetes Metab Res Rev,2001,17(5):391-395.
[16]潘佳秋,王慧慧,田建武,等.新诊断2型糖尿病患者血清内脂素与视黄醇结合蛋白4水平变化及其与胰岛素抵抗的关系[J].中国全科医学,2010,13(6):1986.
[17]秦敏丽,赵庆斌,王阿静,等.RBP4与炎性因子水平对2型糖尿病下肢动脉病变的诊断价值[J].昆明医科大学学报,2014,35(8):99-102.
[18]毛月芹,祝超瑜,肖元元,等.肥胖及2型糖尿病患者血清视黄醇结合蛋白4、脂联素与肿瘤坏死因子α水平变化及其相关性研究[J].中华老年多器官疾病杂志,2014,13(11):831-835.
[19]任雪娇,印璞,于庭,等.血清RBP4水平与冠心病相关性的研究进展[J].中国实验诊断学,2015,19(5):869-871.
[20]孙亚威,尚可,刘冬青,等.血清视黄醇结合蛋白4与2型糖尿病合并代谢综合征的相关性[J].中华老年心脑血管病杂志,2014,16(2):144-146.
[21]徐琳,肖正华,陈定宇,等.2型糖尿病患者胰岛素强化治疗后胰岛功能的变化[J].中国医药,2013,8(10):1410-1412.
Study of the expression level of plasma visfatin and RBP4 and the correlation with insulin-resistance in patients with newly diagnosed type 2 diabetic mellitus combined with non-alcoholic fatty liver disease
WANG Huihui YAN Xiaoguang MA Jiani ZHANG Haijun SUN Zhe
The Second Department of Endocrinology,the First Hospital of Qiqihar City,Heilongjiang Province,Qiqihar 161000, China
Objective To explore the relationship between plasma level of visfatin and RBP4 and the correlation with insulin-resistance in patients with newly diagnosed type 2 diabetic combined with non-alcoholic fatty disease.Methods From October 2010 to August 2014,50 patients with type 2 diabetes mellitus(T2DM)combined with non alcoholic fatty liver disease(T2DM+NAFLD group),30 patients with fatty liver disease(T2DM group),30 patients with non alcoholic fatty liver disease(NAFLD group)and normal physical examination (NC group)in the First Hospital of Qiqihar City of Heilongjiang Province were selected as the study objects.Levels of FBG,blood lipids,insulin,visfatin and RBP4 in the four groups were detected;the HOMA-IR and HOMA-β were calculated;the relationships between the visfatin,RBP4 and HOMA-IR,HOMA-β,TG,BMI,ISI were analyzed.Results①The levels of plasma visfatin and RBP4 of patients in the T2DM+NAFLD group were significantly higher than the NC group (P<0.05);visfatin and RBP4 in the T2DM+NAFLD group,T2DM group and NAFLD group had no statistically significant differences (P>0.05).②Correlation analysis showed that,plasma visfatin was positively correlated with TG(r=0.472,P<0.05),BMI(r= 0.221,P<0.01),HOMA-IR (r=0.369,P<0.01);and were negatively correlated with the ISI(r=-0.276,P<0.01)and HOMA-β(r=-0.470,P<0.01).RBP4 was positively correlated with TG(r=0.411,P<0.01),BMI(r=0.217,P<0.01), HOMA-IR (r=0.361,P<0.01),and were negatively correlated with the ISI(r=-0.271,P<0.01)and HOMA-β (r=-0.469,P<0.01).③Multielement step by step regression analysis discovered that,RBP4 was the most influential factor of visfatin,absolute term was zero;visfatin and TG were the most influential factors of RBP4,absolute term was 0.216. Conclusion The high expression of plasma visfatin may resist the factor that caused IR,increase ISI,regulate blood-fat metabolism,the high concentration of RBP4 possibly participates in the occurrence and development of IR and T2DM.
Type 2 diabetes;Non-alcoholic fatty liver disease;Visfatin;RBP4;Insulin-resistance
R587.1
A
1673-7210(2015)11(c)-0098-04
2015-08-15本文编辑:任 念)

