浅快呼吸指数、口腔闭合压在新生儿呼吸机撤离中的应用价值
郭笑芳 卢燕玲 丁月琴
广东省东莞市人民医院儿科,广东东莞 523000
浅快呼吸指数、口腔闭合压在新生儿呼吸机撤离中的应用价值
郭笑芳 卢燕玲 丁月琴
广东省东莞市人民医院儿科,广东东莞 523000
目的研究浅快呼吸指数(RSBI)、口腔闭合压(P0.1)在机械通气治疗的新生儿呼吸机撤离中的应用价值。方法选择2012年11月~2013年11月本院NICU收治的80例新生儿为研究对象,根据撤机是否成功将其分为成功组65例、失败组15例。测定患者的呼吸频率(RR)、潮气量(VT)、分钟通气量(MV)、呼吸系统顺应性(C)、血氧饱和度(SpO2)、动脉血pH值等常用撤机参数及RSBI和P0.1。 结果失败组、成功组的机械通气时间、RR、VT、MV、C、SpO2、pH值比较,差异无统计学意义(P>0.05),两组的RSBI、P0.1比较,差异有统计学意义(P<0.05)。RSBI、P0.1进行Logistic回归分析显示,RSBI、P0.1是回归模型中差异有统计学意义的两个参数。 结论 RSBI、P0.1对判断撤机能否成功有价值。
浅快呼吸指数曰口腔闭合压曰新生儿曰呼吸机撤离
机械通气目前已成为抢救新生儿呼吸衰竭的重要手段,机械通气主要作用为改善通气、纠正缺氧,从而起到保护重要脏器功能的作用[1]。随着病情好转,选择合适的时机撤机,是临床重要的问题[2]。自主呼吸顺畅可取代机械通气,呼吸机可撤离,患者可以有较好的自主呼吸能力,并进行适当的气体交换,则可成功地撤机。原发病未控制,撤机过晚出现并发症均会导致撤机失败,撤机前进行评估就非常重要了。本研究旨在通过呼吸力学的测定,找出一组直接的、客观的、量化的预测指标,为选择新生儿撤机时机提供一个客观的依据。
1 资料与方法
1.1 一般资料
选择2012年11月~2013年11月本院NICU收治的行机械通气治疗的80例新生儿为研究对象。男47例,女33例,胎龄:孕29~42周,其中胎龄<37周的早产儿为47例,足月33例。体重为980~4850 g,<4000 g的新生儿62例,≥4000 g的18例。分娩方式为自然分娩43例,剖宫产37例。根据撤机成功与否将患者分为成功组65例、失败组15例。
上机原因:最多的为肺透明膜病45例、肺炎31例(胎粪/羊水吸入性肺炎29例,感染性肺炎2例),肺出血2例,支气管肺发育不良1例,先天性心脏病1例。
上机时间,上机时间24 h~21 d,平均(9.4±2.1)d,平均住院时间为24.7 d。
1.2 方法
患儿均使用MAQUET婴儿呼吸机监测,根据不同疾病、病情以及血气分析结果及患儿的胎龄、体重初步调定参数。根据病情变化以及血气分析结果等情况,调整呼吸机参数。每30分钟记录1次参数,5次取平均值,记录撤机前的RR、VT、MV、C等参数,计算撤机前的RSBI值,程序测定撤机时的P0.1值作为撤机的客观指标。
1.2.1 撤机指征 ①患儿原发疾病得到控制,患儿的一般情况稳定。②患儿的呼吸频率为40~50/min,自主呼吸稳定。③FiO2<0.4时,动脉血气分析结果为血pH为7.30~7.45,PaCO2:25~35 mm Hg,PaO2>60 mm Hg。自主呼吸顺畅。
1.2.2 撤机成功 撤机后48 h内病情平稳,不需重新插管为撤机成功。
1.3 统计学处理
数据采用SPSS 18.0软件进行统计分析,撤机参数的单因素分析采用t检验,多因素分析采用Logistic回归分析,以P<0.05为差异有统计学意义。敏感度、特异度、准确度的计算公式分别为:敏感度=真阳性例数/(真阳性+假阴性例数);特异度=真阴性例数/(真阴性+假阳性)例数;准确度=(真阳性+真阴性)例数/总例数。
2 结果
2.1 撤机参数的单因素分析
失败组、成功组的机械通气时间、RR、VT、MV、呼吸系统顺应性(C)、SpO2、pH值比较,差异无统计学意义(P>0.05),两组的浅快呼吸指数(RSBI)、口腔闭合压(P0.1)比较,差异有统计学意义(P<0.05)(表1)。
表1 撤机参数的单因素分析(±s)
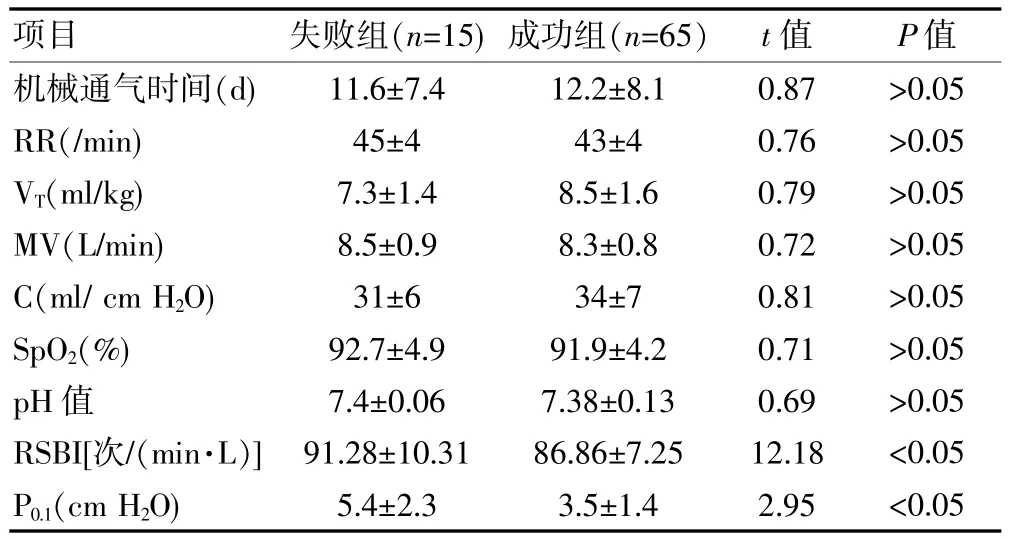
表1 撤机参数的单因素分析(±s)
项目 失败组(n=15)成功组(n=65) t值 P值机械通气时间(d)RR(/min)VT(m l/kg)MV(L/min)C(ml/cm H2O)SpO2(%)pH值RSBI[次/(min·L)]P0.1(cm H2O)11.6±7.4 45±4 7.3±1.4 8.5±0.9 31±6 92.7±4.9 7.4±0.06 91.28±10.31 5.4±2.3 12.2±8.1 43±4 8.5±1.6 8.3±0.8 34±7 91.9±4.2 7.38±0.13 86.86±7.25 3.5±1.4 0.87 0.76 0.79 0.72 0.81 0.71 0.69 12.18 2.95 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 <0.05 <0.05
2.2 撤机参数的多因素Logistic回归分析
将有意义的RSBI、P0.1进行Logistic回归分析。如果以RSBI≤108次/(min·L)为撤机标准,那么此种方法的真阳性为60例,假阳性为5例,真阴性为7例,假阴性为8例,其预测撤机成功的敏感度为88.2%,特异度为58.3%,准确度为83.8%;若以P0.1≤4.7 cm H2O为标准,则此种方法的真阳性为58例,假阳性为7例,真阴性为10例,假阴性为5例,其预测撤机成功的敏感度为92.1%,特异度为58.8%,准确度为85.0%。
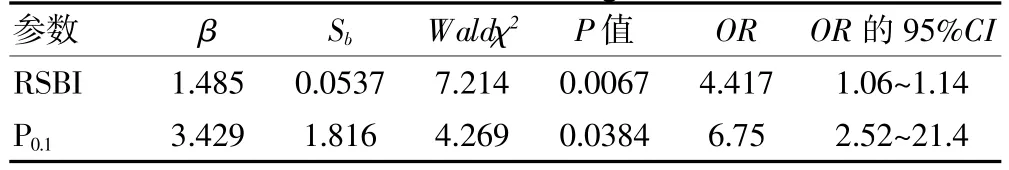
表2 撤机参数的多因素Logistic回归分析
3 讨论
新生儿呼吸主要由大脑呼吸中枢的兴奋性及呼吸肌做功决定[3]。新生儿尤其是早产儿的自身特点使其易因呼吸功能障碍而依赖机械通气:新生儿呼吸中枢的兴奋性降低常导致呼吸不规则甚至呼吸暂停[4];新生儿气管软骨发育不成熟及机械损伤可导致呼吸道梗阻[5];新生儿呼吸肌易于疲劳,而早产、严重疾病及电解质紊乱、酸碱失衡可导致新生儿呼吸肌疲劳加重而呼吸衰竭[6]。使用呼吸机可提高患病新生儿内在的通气能力,达到实现其自主呼吸顺畅的目的,但机械通气仅仅是一种支持疗法,不可长期使用,过度应用可造成呼吸机相关的感染、通气并发症甚至是呼吸机依赖,最终会导致撤机失败[7],而撤机过早可使呼吸衰竭再度恶化而危及生命,或导致呼吸肌疲劳使撤机困难和延迟[8]。
如何选择撤机时机是呼吸机临床使用中较难掌握的问题。在临床工作中目前撤机主要通过以下几个方面进行判断:①通过检查循环功能状况、体征判断;②通过呼吸机相关参数RR、MV、C、VT等来判断;③通过理化检查结果如血气分析中的pH值、氧饱和度等来判断[9]。有研究表明,根据这些判断标准撤机失败率还很高。撤机失败率与医生临床经验、研究样本的数量、撤机判断依据等因素有关[10]。本研究表明,目前临床中常用的撤机指标对机械通气患儿判断撤机结果价值有限。研究选择了9项常规撤机指标,本研究患者满足6项以上指标即撤机,可减少医生人为因素对撤机的影响。本研究结果显示,撤机失败组、成功组的RSBI、P0.1差异有统计学意义(P<0.05),这两个指标在临床上对撤机时机的选择更有意义。
RSBI是衡量患者呼吸肌力量和呼吸系统负荷间关系的指标[11]。RSBI的测量简单易行,又可满足新生儿不能配合的特性,这较其操作复杂但精确度类似的参数就有了很大的优势,通过连续测定,还可全面估计呼吸肌耐受性的恢复程度[12]。P0.1是功能残气位阻断气道及吸气努力开始后0.1 s时口腔内产生的压力[11]。虽然吸气过程是一个主观努力的过程,但P0.1却是反映呼吸中枢驱动功能的一项客观指标,因为一方面,测定P0.1时气道内基本无气流、呼吸肌处于等长收缩状态,肺容积无改变,故可排除肺牵张反射、呼吸系统阻力、顺应性、呼吸肌的力-速度关系、气体黏滞性等因素的影响;另一方面,意识对气道阻断反应至少有0.15 s,所以操作不受意识的影响[12]。
本研究80例新生儿中,15例撤机失败,65例成功,如果以RSBI≤108次/(min·L)为撤机标准,其预测撤机成功的敏感度为88.2%,特异度为58.3%,准确度为83.8%;若以P0.1≤4.7 cm H2O为标准,其预测撤机成功的敏感度为92.1%,特异度为58.8%,准确度为85.0%,这两项指标可以作为较好的撤机时机选择的客观指标。
综上所述,RSBI、P0.1可作为判断新生儿撤离呼吸机成功与否的重要指标,可操作性强、价值高,具有重要的临床应用价值。
[1]Ramanathan R.Nasal respiratory support through the nares:its time has come[J].JPerinatol,2010,30(Suppl):S67-S72.
[2]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].4版.北京:人民卫生出版社,2011:461-465.
[3]Nemer SN,Barbas CS,Caldeira JB,et al.A new integrative weaning index of discontinuation from mechanical ventilation[J].Crit Care,2009,13(5):R152.
[4]Delisle S,Francoeur M,Albert M,et al.Preliminary evaluation of a new index to predict the outcome of a spontaneous breathing trial[J].Respir Care,2011,56(10):1500-1505.
[5]Tagare A,Kadam S,Vaidya U,et al.A pilot study of comparison of BCPAP vs.VCPAP in preterm infantswith early onsetrespiratorydistress[J].JTrop Pediatr,2010,56(3):191-194.
[6]DiBlasi RM.Neonatal noninvasive ventilation techniques:dowe really need to intubate?[J].Respir Care,2011,56(9):1273-1294.
[7]周广玲,高翔羽,严艺,等.双水平无创正压通气在新生儿呼吸衰竭的应用[J].中华妇幼临床医学杂志(电子版),2013,9(2):206-208.
[8]Chowdhury O,Wedderburn CJ,Duffy D,et al.CPAP review [J].Eur JPediatr,2012,171(10):1441-1448.
[9]Bhandari V.Nasal intermittent positive pressure ventilation in the newborn:review of literature and evidence-based guidelines[J].JPerinatol,2010,30(8):505-512.
[10]Lista G,Castoldi F,Fontana P,etal.Nasal continuous positiveairway pressure(CPAP)versusbi-level nasal CPAP in preterm babies with respiratory distress syndrome:a randomised control trial[J].Arch Dis Child Fetal Neonatal Ed,2010,95(2):F85-F89.
[11]新生儿呼吸窘迫综合征的管理——欧洲共识指南2013版[J].中国新生儿科杂志,2013,28(5):356-358.
[12]陆国平.儿科常用呼吸机评介[J].中国实用儿科杂志,2010,2(25):118-121.
Application value of rapid shallow breathing index and mouthocclusion pressure in ventilator weaning of newborn
GUO Xiao-fang LU Yan-ling DING Yue-qin
Department of Pediatrics,People's Hospital of Dongguan City in Guangdong Province,Dongguan 523000,China
Objective To evaluate the rapid shallow breathing index (RSBI)and mouthocclusion pressure in ventilator weaning (P0.1)of newborn.Methods 80 newborns treated in NICU of our hospital from November 2012 to November 2013 were selected as the study objects,and they were divided into the success group(n=65)and failure group(n=15)according to whether the ventilator weaning was successful.Respiratory frequency (RR),tidal volume(VT),minute ventilation (MV),compliance of the respiratory system (C),oxygen saturation of blood (SpO2),pH value of the arterial blood of common weaning parameter,and RSBI,P0.1of patients were determined.Results There was no statistical difference ofmechanical ventilation time,RR,VT,MV,C,SpO2,pH in the two groups(P>0.05),and there was a statistical difference of RSBI,P0.1between the two groups(P<0.05).RSBIand P0.1were the two parameterswith statistical difference in Logistic regression model.Conclusion RSBI,P0.1has the value of judging whether the ventilator weaning being successful.
Rapid shallow breathing index;Mouthocclusion pressure;Newborn;Ventilatorweaning
R459.6
A
1674-4721(2015)02(c)-0098-03
2014-12-15本文编辑:许俊琴)
郭笑芳(1981-),女,广东东莞人,本科,主治医师

