糖尿病与牙周炎治疗效果的相互影响
李立芳,张 勇
(河北石家庄:1.河北省中医院口腔科,050011;2.石家庄市第二医院口腔科,050051)
·治疗与应用·
糖尿病与牙周炎治疗效果的相互影响
李立芳1,张 勇2
(河北石家庄:1.河北省中医院口腔科,050011;2.石家庄市第二医院口腔科,050051)
目的:探讨2型糖尿病与牙周炎治疗的相互影响。方法:随机选择患2型糖尿病伴中、重度慢性牙周炎的患者66名,其中联合治疗组(n=34)进行降糖和牙周基础治疗;糖尿病治疗组(n=32)进行单纯降糖治疗。观察比较两组治疗8周后牙周炎及糖尿病各相关指标。结果:治疗8周后,联合治疗组牙周炎症状明显改善,白细胞介素-1β降低,糖尿病症状也有明显改善,较治疗前相比均有显著性差异(P<0.05);糖尿病治疗组糖尿病与牙周炎症状均明显改善(P<0.05);联合治疗组牙周指标的改善明显优于糖尿病治疗组(P<0.05),但两组糖尿病指标的改善无显著差异(P>0.05)。结论:对于糖尿病伴慢性牙周炎的患者,糖尿病的有效控制有利于牙周炎症状的改善,糖尿病牙周联合治疗更有利于患者牙周炎症状的改善。
牙周炎;糖尿病;白细胞介素-1β;糖化血红蛋白;相互影响
[Chinese Journal of Conservativedentistry,2015,25(4):248]
近年来研究表明,糖尿病与牙周炎呈现双向关系。我们对2型糖尿病伴牙周炎患者接受不同方法治疗前后的相关指标变化进行观察,分析影响疗效的因素,以期为临床治疗提供参考。
1 临床资料和方法
1.1临床资料
随机选择2007-03—2008-10在我院口腔科、内分泌科就诊的2型糖尿病伴中、重度慢性牙周炎患者66名,根据患者本人意愿分组,其中糖尿病牙周炎联合治疗组34名(男17名,女17名,年龄38~72岁,糖尿病病程大于1年),糖尿病治疗组32名(男16名,女16名,年龄39~70岁,初次诊断为糖尿病)。2型糖尿病纳入标准[1]:根据WHO 1999年诊断标准,确诊为2型糖尿病。牙周炎纳入标准:按美国牙周病学会2000年颁布的牙周炎诊治的参照标准[2],选择中、重度慢性牙周炎病例,并符合下列条件:①1年内未做牙周治疗,2个月内未服用抗生素及非甾体类抗炎药;②口内至少有15个牙,且牙周袋至少有1个位点的探诊深度≥4 mm且≤9 mm,探诊出血(+);③多个位点牙槽骨吸收超过根长1/3。所有患者同时满足糖尿病和牙周炎纳入标准,且均无其他全身性疾病及并发症;女性未妊娠和哺乳;糖尿病状况及用药量近期无明显变化,不吸烟,饮食运动习惯无改变;知情同意。
1.2方法
1.2.1临床检查与治疗
所有患者治疗前进行口腔卫生指导及牙周袋探诊深度(PD)、龈沟出血指数(SBI)、牙周附着丧失(AL)等牙周指标基线检查,记录身高、体质量(BMI)及各项牙周临床指标;早晨7~9点空腹采集静脉血,立即置于低温冰箱保存。
联合治疗组进行牙周基础治疗(龈上洁治、龈下刮治、根面平整、全身应用抗生素)。牙周基础治疗的在3周内完成,第1周:龈上洁治术,术后口服替硝唑1周(500 mg/次,2次/d);第2周:龈下刮治术和根面平整;第3周:调牙合、松动牙固定。糖尿病治疗除运动和控制饮食外,不同患者根据其病情分别服用二甲双胍(餐后25 mg,3次/d)、格华止(餐后50 mg,2次/d)、优降糖(餐前2.5 mg,3次/d)、消渴丸(餐前10粒,2次/d)等药物。
糖尿病治疗组:不进行牙周基础治疗,只服用降糖药(服药方法及剂量同联合治疗组)。
两组于治疗8周后,再次记录身高、体质量及牙周相关指标;晨起7~9点空腹采集静脉血。比较治疗前后的牙周临床指标及实验室指标变化。
牙周的检查和治疗由同一医师完成,所有标本检测均采用同一仪器和同一批号的试剂。
1.2.2龈沟液(gingival crevicular fluid,GCF)的采集、流量定量
分别于基线和治疗8周后用无菌滤纸法采集每个受试牙龈沟液,并用称重法对龈沟液流量定量。先将2 mm×10 mm Whatman滤纸条高压灭菌和烘干处理,无菌洁净台上装入已编号经消毒的Eppendof管中。用电子天平称量装入滤纸条的Eppendof管,记录质量,备用。
受试者清晨进食前清水漱口,用无菌器械小心刮除观察牙龈上菌斑,干燥,隔湿观察牙,轻吹牙面,将备用的Whatman滤纸条轻轻插入观察牙牙周袋读数最深位点内0.5~1.0 mm处,直至遇轻微阻力为止,留置30 s后取出,如滤纸条被血液或唾液污染,弃之不用,10 s后在同一位点再次取样。滤纸条至少有5 mm被湿透,放入原Eppendof管中,立即称重,减去原质量,得到采集龈沟液质量,按龈沟液的比重为1 mg/μL计算龈沟液的体积。将装有滤纸条的微离心管用锡纸包好,立即放入-80℃的低温冰箱中保存,待测。
1.2.3实验室检查
对基线和治疗8周后所采集的龈沟液和静脉血进行实验室检查。龈沟液:检测白介素-1β(IL-1β)水平;静脉血:检测糖化血红蛋白(HbA1c)、甘油三酯(TG)和总胆固醇(TC)。
1.3统计学分析
用SPSS 11.0软件进行统计学分析,两组基线与治疗后各指标比较采用配对t检验,SBI做等级资料的两两比较秩和检验。检验水准α=0.05。
2 结果
2.1各项牙周临床指标比较
两组治疗8周后,PD、AL、GCF流量、IL-1β与治疗前相比均有显著差异(P<0.05)(表1),两组间相比差异显著(P<0.05)。联合治疗组SBI治疗前(3.57±0.66)与治疗后(2.06±0.70)相比有显著差异(Z=5.064,P<0.05);糖尿病治疗组SBI治疗前(3.53±0.57)与治疗后(2.37±0.55)相比有显著差异(Z=5.069,P<0.05);两组间相比差异显著(P<0.05)。
2.2糖尿病生化指标比较
HbAlc、TG、TC各项指标与治疗前相比均有显著差异(P<0.05),BMI与治疗前无显著性差异(P>0.05);治疗后两组HbAlc、TG、TC、BMI相比均无显著性差异(P>0.05)(表1)。
表1 两组治疗8周后各牙周和糖尿病生化指标比较 (±s)
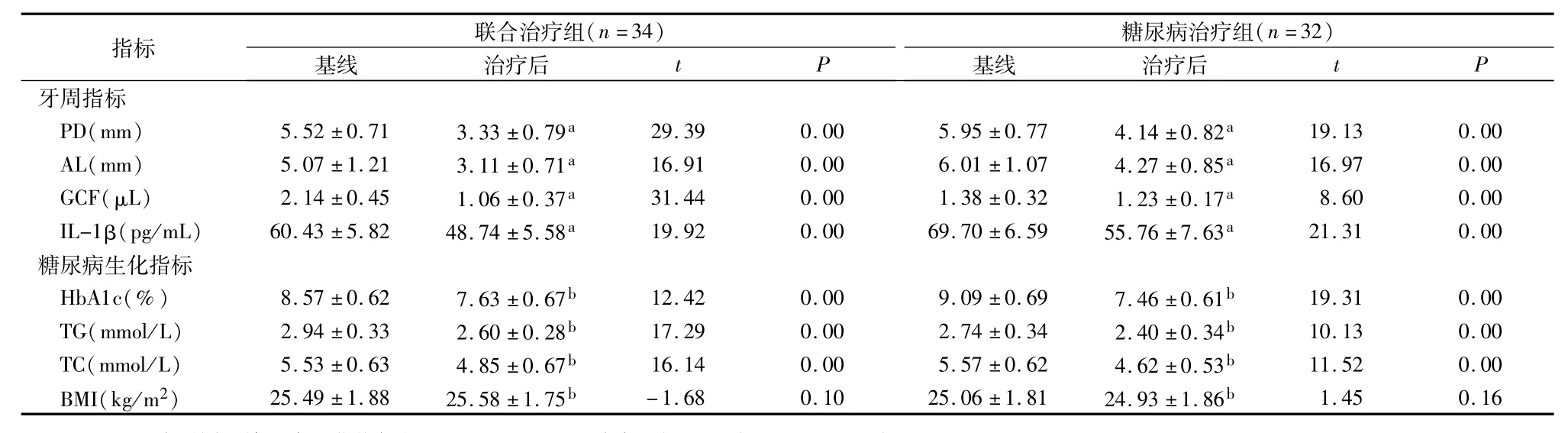
表1 两组治疗8周后各牙周和糖尿病生化指标比较 (±s)
两组基线牙周和糖尿病生化指标相比P>0.05;两组治疗后相比,a为P<0.05,b为P>0.05
指标联合治疗组(n=34)糖尿病治疗组(n=32)基线治疗后t P 基线治疗后t P牙周指标PD(mm)5.52±0.713.33±0.79a29.390.005.95±0.774.14±0.82a19.130.00 AL(mm)5.07±1.213.11±0.71a16.910.006.01±1.074.27±0.85a16.970.00 GCF(μL)2.14±0.451.06±0.37a31.440.001.38±0.321.23±0.17a8.600.00 IL-1β(pg/mL)60.43±5.8248.74±5.58a19.920.0069.70±6.5955.76±7.63a21.310.00糖尿病生化指标HbA1c(%)8.57±0.627.63±0.67b12.420.009.09±0.697.46±0.61b19.310.00 TG(mmol/L)2.94±0.332.60±0.28b17.290.002.74±0.342.40±0.34b10.130.00 TC(mmol/L)5.53±0.634.85±0.67b16.140.005.57±0.624.62±0.53b11.520.00 BMI(kg/m2)25.49±1.8825.58±1.75b-1.680.1025.06±1.8124.93±1.86b1.450.16
3 讨论
有研究显示糖尿病是牙周疾病的危险因素[3],2型糖尿病患者呈明显的牙周炎高发趋势,牙周附着丧失是正常人的2~8倍,并且这种牙周炎的高发率与年龄、性别及口腔卫生状况没有关系[4]。
本观察选择2型糖尿病伴中、重度慢性牙周炎患者,联合治疗组在糖尿病治疗及用药等情况不变的同时,进行牙周基础治疗。8周后临床观察结果显示,PD、AL、GCF流量及IL-1β显著降低,较治疗前有显著差异,说明牙周基础治疗对控制糖尿病患者的牙周炎症有效[4]。治疗期间原糖尿病治疗无变化,但其HbAlc、TG、TC显著下降,提示牙周治疗对血糖、血脂、以及牙周炎症状况均有明显改善。有研究显示,有效控制糖尿病患者牙周感染,可减少血清中糖基化终末产物的水平,恢复难治性糖尿病患者胰岛素的敏感性[5-6]。因此,对糖尿病患者应定期进行牙周维护和复查,以保证牙周治疗和糖尿病控制的稳定性及远程疗效。
本观察中,糖尿病治疗组是由初诊断为糖尿病伴中、重度慢性牙周炎的患者组成,服用降糖药控制血糖,不进行牙周基础治疗。8周后HbAlc、TG、TC显著下降,同时PD、AL、GCF流量及IL-1β也显著降低,提示糖尿病患者控制血糖可促进牙周状况的改善。糖尿病除了糖代谢紊乱也存在脂代谢紊乱,脂代谢紊乱与牙周炎之间存在一定的关联性[7],可能是牙周炎造成免疫细胞功能改变,通过炎性细胞因子在内的反应机制均可引起脂代谢紊乱。因此,积极的糖尿病治疗可纠正脂代谢紊乱,使牙周状况得到明显改善。
本结果显示,联合治疗组由于进行了牙周治疗,其牙周指标较糖尿病治疗组得到显著的改善,但两组糖尿病指标的改善并无显著差异。原因可能是单纯糖尿病治疗组由于病程短,胰岛细胞功能并未完全丧失,对药物更加敏感,经过降糖药物治疗迅速地解除高血糖毒性对胰岛素β细胞的损害,使胰岛功能得到部分恢复,从而使血糖得到了更好的控制。提示,在今后的研究中要制定更加严格的病例入选标准,对糖尿病患者的病程进行详细的划分,并对实验过程中可能出现的偏差进行严格控制。
[1]World Health Organization.Definition,diagnosis and classification ofdiabetes mellitus and its complication[J].WHO,1999:31-32.
[2]美国牙周病学会制定,中华口腔医学会牙周病专业委员会翻译[M].牙周病诊治的参照标准,2000:9-16.
[3]Oliver RC,Tervonen T.Diabetes-a risk factor for periodontitis in adults[J].J Periodontol,1994,65(5):530-538.
[4]Kiran M.The effect of improved periodontal health on metabolic control in type 2dM[J].J Clin Periodontal,2005,32(3):266-272.
[5]RodriguesdC,Taba MJ,Novaes AB,et al.Effect of non-surgical periodontal therapy on glycemic control in patients with type 2diabetes mellitus[J].J Periodontol,2003,74(9):1361-1367.
[6]Stewart JE,Wager KA,Friedlander AH,et al.The effect of periodontal treatment on glycemic control in patients with type 2diabetes mellitus[J].J Clin Periodonto1,2001,28(4):306-310.
[7]杜强,王勤涛,朱浩.牙周炎和高脂血症动物模型的建立及其相关性初步分析[J].牙体牙髓牙周病学杂志,2006,16(5):246-249.
Clinical research on the mutual influence betweendiabetes and periodontitis treatments
LI Li-fang*,ZHANG Yong(*Hebei Hospital of Traditional Chinese Medicine,Shijiazhuang 050011,China)
AIM:To investigate the mutual influence ofdiabetes mellitus and periodontitis.METHODS:66diabetic patients with intermediate to severe chronic periodontitis were randomlydivided into 2 groups,those in one group(n=34)received combined treatment for periodontal therapy and blood sugar control,in other group(n=32)received onlydiabetic treatment.8 weeks after treatment,periodontal parameters anddiabetic parameters were measured.RESULTS:Patients in the 2 groups all showed significant improvement in periodontal parameters anddiabetic parameters(P<0.05).Furthermore,the patients in the combined therapy group showed better results in periodontal parameters(P<0.05);but thediabetic parameters improved similarly in both groups(P>0.05).CONCLUSION:Effectivediabetic treatment may improve the symptoms of periodontitis in the patients withdiabetes mellitus and periodontitis,combined treatment for periodontal therapy and blood sugar control is more effective.
periodontitis;diabetes mellitus;interleukin-1β;glycosylated hemoglobin;interaction
[文献标识码]B [文章编号]1005-2593(2015)04-0248-03
10.15956/j.cnki.chin.j.conserv.dent.2015.04.013
2014-10-10;
2015-01-19
李立芳(1976-),女,汉族,河北石家庄人。硕士,副主任医师
张 勇,E-mail:2388292027@qq.com

