精细化被膜解剖法在甲状腺再次手术中的应用
栾 宁,刁海鑫,张传海,邓青先
西宁市第三人民医院 普外科,青海西宁 810005
甲状腺腺瘤及结节性甲状腺肿均为甲状腺良性疾病,以往手术多选择腺瘤切除或甲状腺次全切除术。由于术后复发结节或腺瘤对局部压迫症状、不能排除甲状腺癌等原因,一部分病例需要再次行手术治疗。甲状腺再次手术由于局部瘢痕形成、组织结构破坏及手术区域粘连等因素,极易造成喉上神经、喉返神经及甲状旁腺损伤,术后出现饮水呛咳、声音嘶哑及甲状旁腺功能低下。如何避免再次手术中并发症的发生,是甲状腺外科医生所面临的难题。本文分别应用传统方法及精细化被膜解剖法对88例残余甲状腺进行全切除,观察手术疗效及并发症发生率。
资料和方法
1 一般资料 我院于2009年3月- 2014年12月共收治88例良性甲状腺疾病术后复发病例。全部病例按入院先后随机分为A组及B组,对两组一般资料分析,差异无统计学意义(P>0.05),具有可比性。病例资料见表1。
2 术前检查 两组术前均常规行甲状腺B超检查,明确腺瘤或结节部位、大小、数量及有无周围淋巴结肿大,必要时行颈部CT检查。化验血钙水平,均在正常范围。检查声带活动情况排除声带麻痹。术前检查甲状腺功能五项排除甲状腺功能亢进。部分病例行针吸活检和(或)术中冷冻切片病理检查排除甲状腺癌。两组病例均采用静吸复合全麻。
3 手术方法 1)传统手术组(A):甲状腺腺瘤切除病例不同程度保留了甲状腺上级和(或)下极,靠近甲状腺上级结扎甲状腺上动静脉,远离甲状腺下极处理甲状腺下极动静脉,遵循“上近下远”原则,解剖甲状腺背侧时,在甲状腺被膜内结扎各血管分支,术中怀疑有喉返神经损伤时,全程解剖喉返神经。2)精细化被膜解剖组(B):整个操作紧贴甲状腺真被膜进出甲状腺的三级血管分支(即甲状腺上下动静脉分支),避免结扎血管主干。先游离、切断甲状腺峡部,紧贴甲状腺切断结扎甲状腺悬韧带,游离甲状腺上级内侧,然后充分游离甲状腺外侧缘,在甲状腺后外侧游离,结扎切断甲状腺中静脉。将甲状腺上级向前方牵拉,充分显露甲状腺上级动脉,紧贴甲状腺上级处理甲状腺上动脉腺体分支的前支及伴行静脉,向下方牵拉甲状腺上级,并紧贴腺体结扎甲状腺上动脉腺体分支的后支进入甲状腺的分支,尽可能保留甲状腺腺体分支的后支主干。牵拉下极向上,紧贴下极腺体真被膜仔细分离,结扎甲状腺下动脉进入腺体的分支。用小的纱布球轻轻钝性游离甲状腺背侧组织,遇到出血用纱布压迫止血数分钟,压迫止血后如果仍有出血,用小纹式钳将出血点钳夹轻轻上提后电凝止血。再从峡部分离,切除甲状腺。术中不游离喉返神经,遇到甲状旁腺注意保护,如果已经切除,将其切成1 mm3大小颗粒,移植于胸锁乳突肌内。
4 观察指标 1)术后12 h、24 h、7 d分别检查发声情况,出现声音嘶哑,纤维喉镜检查明确声带麻痹,诊断暂时性喉返神经麻痹;术后患者声音嘶哑,每3个月复查1次纤维喉镜,声音嘶哑超过6个月者为永久性喉返神经损伤。2)术后24 h嘱患者饮水,观察是否有饮水呛咳。3)术后24 h、48 h、72 h分别观察患者面部或手足是否有强直感或麻木感,是否出现面部及手足抽搐,出现上述症状,血清钙<2.0 mmol/L,诊断为暂时性甲状旁腺功能低下;术后随访半年仍需补钙维持的为永久性甲状旁腺功能低下。
5 统计学处理 全部数据分析采用SPSS17.0统计软件。计量资料符合正态分布,用-x±s表示,组间比较采用t检验;计数资料采用χ2检验,P<0.05为差异有统计学意义。
结 果
A组中有13例甲状腺腺瘤初次手术,其中11例均保留了甲状腺下级,再次手术均结扎甲状腺下动脉主干,9例暂时性甲状旁腺功能减退;B组8例甲状腺腺瘤初次手术,其中6例保留了甲状腺下级,再次手术均未结扎甲状腺下动脉主干,而是结扎三级血管,只有2例暂时性甲状旁腺功能减退。所有暂时性甲状旁腺功能减退均经补钙1周后症状消失,血清钙恢复正常出院。两组未出现永久性甲状旁腺功能减退。A组4例暂时性喉返神经麻痹为甲状腺次全切除术后,仅保留了气管食管沟少量甲状腺组织,在分离甲状腺后方时出现较大出血,术中1例大块钳夹止血术后出现声音嘶哑,2例结扎止血后怀疑喉返神经损伤,解剖喉返神经全程,术后出现声音嘶哑,余1例声音嘶哑,原因不明;B组2例声音嘶哑,原因不明。两组暂时性声音嘶哑均在6个月内恢复。两组各有1例永久性声音嘶哑,各有1例喉上神经损伤原因未明。A组暂时性甲状旁腺功能减退发生率21.4%明显高于B组的4.3%(P<0.05),总并发症发生率A组35.7%高于B组的13.0%(P<0.05)。见表2。
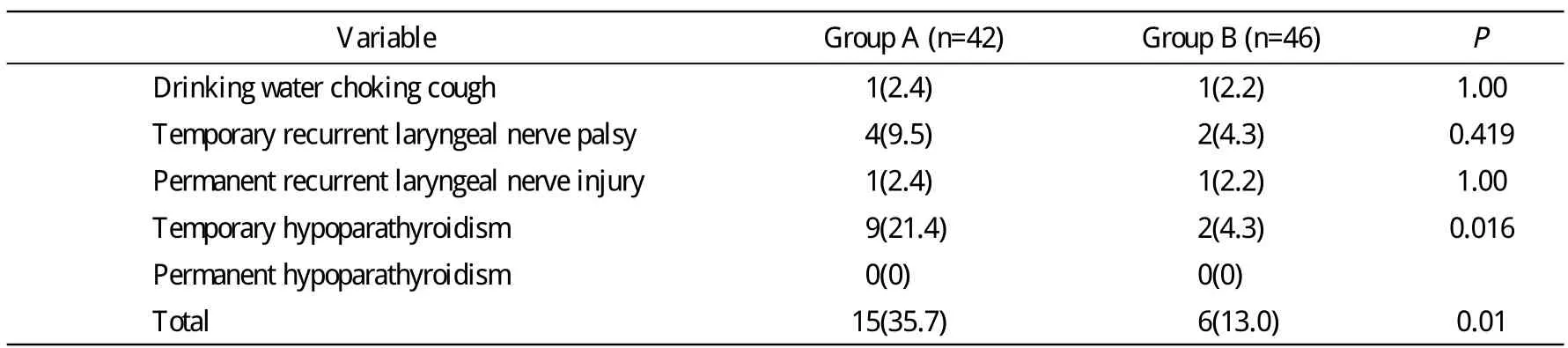
表2 两组术后并发症发生率比较Tab. 2 Incidence of postoperative complications compared between two groups (n, %)
讨 论
甲状腺腺瘤切除及甲状腺次全切除在一般综合性医院已经广泛开展,由于结节较小、深埋在甲状腺腺体内部,初次手术难以完全切除结节。结节性甲状腺肿行甲状腺次全切除术后复发率高达18.3%[1]。甲状腺腺瘤术后亦时有复发。一般认为,术后经过正规T4抑制治疗可以抑制结节复发,但是即使术后给予充分的甲状腺素使促甲状腺素达到部分抑制也无法阻止结节再生[2]。最新《甲状腺结节和分化型甲状腺癌诊治指南》[3]不建议良性甲状腺结节术后采用促甲状腺激素抑制治疗来预防结节再发。由于结甲状腺腺肿及甲状腺癌复发率高,复发结节或腺瘤对周围组织压迫、复发的结节性甲状腺肿继发甲状腺功能亢进、残留或复发甲状腺癌及患者思想负担过重等因素,外科医师开始面临越来越多的再次甲状腺手术[3-4]。再次手术喉返神经损伤、甲状旁腺功能低下等发生率较高,严重者可伤及气管及颈内动静脉,是甲状腺外科的难点[5-7]。苏清华等[8]的研究表明,再次手术暂时性喉返神经损伤及暂时性甲状旁腺功能低下发生率显著高于首次手术。
精细化被膜解剖法的理论基础是甲状旁腺以及喉返神经在甲状腺真假被膜之间行走。因此,甲状腺手术时紧靠甲状腺真被膜解剖,只处理进出甲状腺的三级血管分支。特别是在处理下极动脉时,不结扎甲状腺下动脉主干。虽然该技术很久前就被提出[9],但是直至20世纪60、70年代,其观点才逐渐被接受[10-11]。该方法与国内学者推荐的结扎甲状腺血管遵循“上近下远”原则不同[12-13]。支持该方法的重要基础理论是针对供应甲状旁腺血管逐渐深入的解剖研究。通常甲状旁腺的血供来源于甲状腺下动脉,20%来源于甲状腺上动脉、甲状腺最下动脉等其他血管。血供障碍是术后甲状旁腺功能减退最主要的原因,约80%术后甲状旁腺功能减退是由于结扎甲状腺下动脉主干引起的[14]。李振东等[15]通过术中对246枚甲状旁腺确切显露,进一步证实了甲状旁腺血液供应来源于甲状腺上、下动脉。并且通过紧贴甲状腺真被膜在甲状腺二、三级分支血管下切断、结扎的方法。使暂时性甲状旁腺功能减退发生率降至4.4%。在复杂甲状腺手术中,采用精细化被膜解剖技术,可显著降低喉上神经、喉返神经及甲状旁腺损伤的发生率[16]。田文[17]强调,熟练掌握甲状腺手术技巧、熟知甲状旁腺和喉返神经的解剖结构及采用精细化被膜操作是降低术中喉上神经、喉返神经和甲状旁腺损伤的关键。本文A组暂时性甲状旁腺功能减退发生率明显高于B组,分析原因是结扎甲状腺下动脉主干导致甲状旁腺缺血所致。孔凡民等[18]认为,喉返神经损伤大多发生在神经行程上1/3,此处手术时易造成出血,术中常因为控制出血而损伤神经。本文A组术中1例大块钳夹止血术后出现声音嘶哑,2例结扎止血后怀疑喉返神经损伤,解剖喉返神经全程,术后出现声音嘶哑。因此紧贴甲状腺真被膜游离甲状腺后方,避免大块组织结扎,只处理进出甲状腺的三级血管分支,不结扎甲状腺下动脉主干,对于预防甲状旁腺及喉返神经损伤具有非常重要的意义。
总之,甲状腺良性疾病再次手术,术后并发症发生率较高,手术前需要精心准备,充分论证手术适应证,术中耐心、细致解剖,是预防术后并发症的关键。精细化甲状腺被膜解剖法能够降低术后并发症的发生率,尤其是在预防甲状旁腺功能减退发生率中具有重要意义。
1 李晶.甲状腺全切除术与次全切除术在双侧甲状腺多发结节治疗中的应用[J].蚌埠医学院学报,2013,38(3):298-300.
2 杨卫平,吕克之,邵堂雷,等.复发性结节性甲状腺肿再次手术方式的选择[J].中国普通外科杂志,2007,16(11):1046-1048.
3 滕卫平,刘永锋,高明,等.甲状腺结节和分化型甲状腺癌诊治指南[J].中国肿瘤临床,2012,28(17):1249-1272.
4 王圣应, 朱金海, 朱正志, 等. 甲状腺疾病再次手术中喉返神经的显露与保护[J]. 中华内分泌外科杂志, 2012, 6(4): 228-230.
5 段群欢. 甲状腺再次手术的临床特点及相关并发症预防[J].临床外科杂志, 2012, 20(5): 342-344.
6 黄天立,巴明臣,林宗伟,等.甲状腺再手术入路方式探讨[J].中国实用外科杂志,2001,21(3):37.
7 邓星程,王家东,李吉平.甲状腺疾病再手术的相关因素探讨[J].临床耳鼻咽喉科杂志,2003,17(3):147-148.
8 苏清华, 周波, 纪宗正, 等. 甲状腺良性病变再手术的原因和预防分析[J]. 临床外科杂志, 2012, 20(9): 630-631.
9 Thompson NW, Olsen WR, Hoffman GL. The continuing development of the technique of thyroidectomy[J]. Surgery, 1973,73(6): 913-927.
10 高力,谢磊,叶学红,等.甲状腺全切除或近全切除术治疗180例甲状腺癌的手术体会[J].外科理论与实践,2003,8(4):300-303.
11 Gough IR, Wilkinson D. Total thyroidectomy for management of thyroid disease[J]. World J Surg, 2000, 24(8):962-965.
12 吴在德,吴肇汉.外科学[M].北京:人民卫生出版社,2003:310-311.
13 吴孟超,吴在德.黄家驷外科学[M].7版.北京:人民卫生出版社,2008:1131.
14 Ellis H. Anatomy of the thyroid and parathyroid glands[J]. Surgery,2007, 25 (11): 467-468.
15 李振东, 刘宏伟, 董慧蕾, 等. 甲状腺全切除术中甲状旁腺及其功能的保护[J]. 中华耳鼻咽喉头颈外科杂志, 2010, 45(11):899-903.
16 郑明华,翟超,刘晓晨,等.精细化被膜解剖技术在复杂甲状腺手术中的应用体会[J].中国现代普通外科进展,2012,15(10):819-820.
17 田文. 应重视甲状腺全切除术中并发症的预防[J]. 中华外科杂志, 2015, 53(3): 161-163.
18 孔凡民,王春声,李航宇,等.甲状腺良性病变术中损伤喉返神经的原因及预防(附2266例分析)[J].中国实用外科杂志,2006,26(3):209-210.

